矢状窦旁脑膜瘤的显微手术治疗
矢状窦旁脑膜瘤的显微手术治疗
章瑄,狄广福,王志春,江晓春
(皖南医学院附属弋矶山医院神经外科,安徽芜湖241001)
【摘要】目的:探讨上矢状窦旁脑膜瘤的手术注意事项。方法:对我科5年来经显微外科手术治疗55例矢状窦旁脑膜瘤的临床资料、术后并发症、病人的预后等进行回顾性分析和整理。结果:本组病例全部采用显微手术治疗,手术全切51例(92.7%),其中Simpson Ⅰ级切除30例(54.5%),Simpson Ⅱ级切除21例(38.2%),Simpson Ⅳ级切除4例(7.3%)。因手术造成的永久性肢体偏瘫3例,明显脑肿胀3例,颅内血肿1例。术后KPS评分100~90分的44例,80分的5例,70~40分的6例。结论:术中首先处理肿瘤基底部以及对引流静脉及功能区的保护是提高矢状窦旁脑膜瘤治疗水平的关键。
【关键词】脑膜瘤;矢状窦;显微手术;引流静脉
【文献标识码】【中图号】R 739.45A
DOI【】10.3969/j.issn.1002-0217.2015.02.013
文章编号:1002-0217(2015)02-0151-04
基金项目:安徽省卫生厅应用课题(09A001)
收稿日期:2014-10-09
作者简介:刘佳强(1988- ),男,2012级硕士研究生,(电话)15655353553,(电子信箱)15655353553@163.com;
Microsurgical treatment of parasagittal meningiomasZHANGXuan,DIGuangfu,WANGZhichun,JIANGXiaochun
Department of Neurosurgury,Yijishan Hospital,Wannan Medical College,Wuhu 241001,China
Abstract【】Objective:To investigate the precautions in microsurgical treatment of parasagittal meningiomas.Methods: Retrospective analysis was performed in 55 cases with parasagittal meningiomas received treatment in our department in the past five years regarding the demographic data,postoperative complications and the prognosis.Results:All patients were treated with microsurgery,and 51(92.7%) underwent total resection.Extent of surgery by Simpson criteria,30(54.5%) were resected by grade Ⅰ,21(38.2%) by grade Ⅱ and 4(7.3%) by grade Ⅳ.Permanent hemiplesia occurred in 3 due to surgical procedure.Three cases were complicated with evident postoperative brain swelling,and one was with intracranial hematoma.By Karnofsky performance score (KPS) after operation,44 were between 100 and 90,5 in 80 and 6,from 70 to 40.Conclusion:Successful surgery for removal of parasatiggal menigiomas is involved in careful intra-operative management of the basal layers by the tumor and protection of the venous drainage and functional areas of the brain.
【Key words】meningioma;sagittal sinus;microsurgery;venous drainage
矢状窦旁脑膜瘤是指肿瘤基底附着在矢状窦的脑膜瘤,占颅内脑膜瘤的17%~20%。它最重要的特点是起源于上矢状窦且肿瘤周围常有粗大通向矢状窦的引流静脉。肿瘤基底在上矢状窦的浸润和肿瘤周围引流大脑半球血液进入上矢窦的引流静脉是导致肿瘤难以全切的主要因素。Mahmood等[1]通过统计认为此类型脑膜瘤是具有最高复发风险的肿瘤之一。另一方面,手术时损伤肿瘤周围粗大的引流静脉可能产生严重的神经系统并发症[2]。目前,矢状窦脑膜瘤的最佳手术治疗策略仍是一个持续争论的话题。 本研究的目的是回顾性评价我院近5年的通过手术治疗的矢状窦旁脑膜瘤,特别强调了功能区及引流静脉的保护对手术及患者预后的影响。
1资料与方法
1.1临床资料
1.1.1一般资料 回顾性分析手术治疗的55例的矢状窦旁脑膜瘤。男19例,女36例,年龄42~76岁,平均年龄(58.23±9.56)岁。临床表现:颅高压症状22例,癫痫发作16例,一侧肢体肌力下降12例,视力障碍2例,无症状偶然发现3例。
1.1.2影像学检查所有患者术前均行CT、MRI检查,部分患者进行了MRV用以评估受累上矢状窦的通畅情况以及瘤周引流静脉的分布。结合MRV和术中所见,在Sindou和Alwernia分类方案[3]的基础上,MRI对矢状窦入侵的程度进行评价、分类:有8例患者上矢状窦完全闭塞(图1),有16例矢状窦则受到不同程度的闭塞;脑膜瘤的相关特点(表1)是根据手术前脑磁共振成像(MRI)和术中所见进行综合分析。
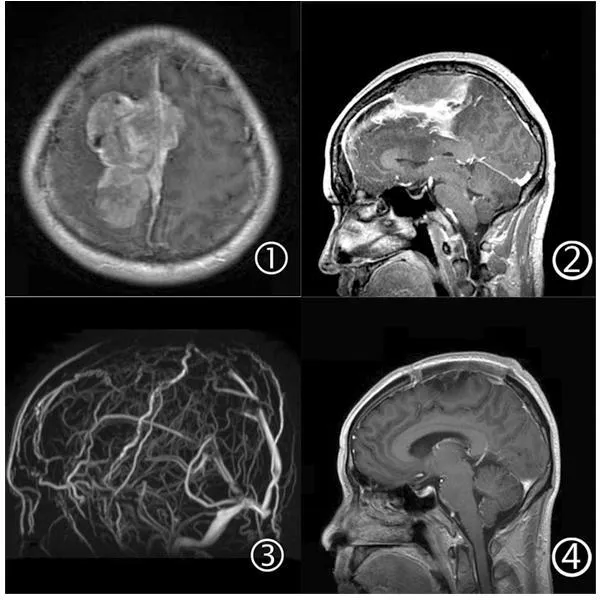
①增强MRI轴位显示矢状窦中1/3脑膜瘤突破顶部矢状窦侵及对侧;②增强MRI矢状位显示矢状窦中1/3脑膜瘤浸润矢状窦;③MRV显示脑膜瘤侵犯顶部矢状窦,中1/3矢状窦已完全闭塞;④术后增强MRI矢状位显示肿瘤全切
图1患者MRI影像图
1.1.3治疗方法根据肿瘤部位的不同选择不同的手术入路进行显微手术切除。对不能全切的残留肿瘤进行放射治疗或行CT及MRI的长期随访。
1.1.4疗效判定肿瘤标本行常规病理学检查。术后观察患者症状缓解程度及有无新的神经功能障碍。患者术后的KPS评分见表3。
表1研究组脑膜瘤的相关特点

肿瘤相关特点n(%)肿瘤大小(直径) <3cm5(9.1) 3~5cm18(32.7) >5cm32(58.2)肿瘤位于矢状窦的位置 前1/321(38.2) 中1/326(47.3) 后1/38(14.5)肿瘤病理 WHOⅠ级52(94.5) WHOⅡ级3(5.5) WHOⅢ级0(0)矢状窦受累程度(SindouandAlwernia分级[3]) TypeⅠ15(27.3) TypeⅡ16(29.1) TypeⅢ10(18.2) TypeⅣ6(10.9) TypeⅤ5(9.1) TypeⅥ3(5.5)
1.2手术方法所有病例均于全麻下施行手术,为了便于暴露肿瘤和手术操作,根据肿瘤位于矢状窦前、中、后部的不同,采用不同的体位:仰卧位、侧卧位或俯卧位。通常选择跨越矢状窦开颅,以便术中充分显露肿瘤位于矢状窦的基底部,周围切口常规超过肿瘤边界1 cm以上,部分病例因术前MRI显示肿瘤“鼠尾征”较长而选择扩大开颅范围,以确保肿瘤全切除。沿肿瘤边缘剪开硬脑膜,避开并保护粗大的引流静脉,显微镜下逐步离断肿瘤基底以减少术中出血,然后切除窦外部分肿瘤,对于巨大肿瘤分块切除;最后处理窦腔内肿瘤及受侵犯的矢状窦壁,术中严格保护好引流静脉,静脉骑跨肿瘤时,可分块切除其前后方的肿瘤组织,待肿瘤体积缩小后静脉张力降低,再小心将其剥离,对分离困难者可残留少许肿瘤;明确矢状窦已完全闭塞者,可结扎矢状窦两端,然后将连同受累的矢状窦一并切除;对于矢状窦通畅,但肿瘤基底与窦粘连紧无法完全切除者,使用双极电烧电灼基底部,减少其复发的机会。肿瘤切除后,充分止血并用止血纱布贴覆瘤腔。常规切除受侵蚀的硬脑膜,采用自体颅骨膜或人工硬膜替代。早期丢弃受肿瘤侵犯的颅骨,利用钛板进行一期修补,近3年来采用颅骨高温灭活处理再还纳固定,减少患者的费用和排异反应。逐层缝合头皮。
2结果
本组55例患者,Simpson Ⅰ级切除肿瘤30例,Simpson Ⅱ级切除肿瘤21例,其余4例均为Simpson Ⅳ级切除肿瘤。因手术造成的永久性肢体偏瘫3例,明显脑肿胀3例,颅内血肿1例(表2)。
2.1患者术后的KPS评分详见表3。
表2肿瘤的切除程度及相关术后并发症
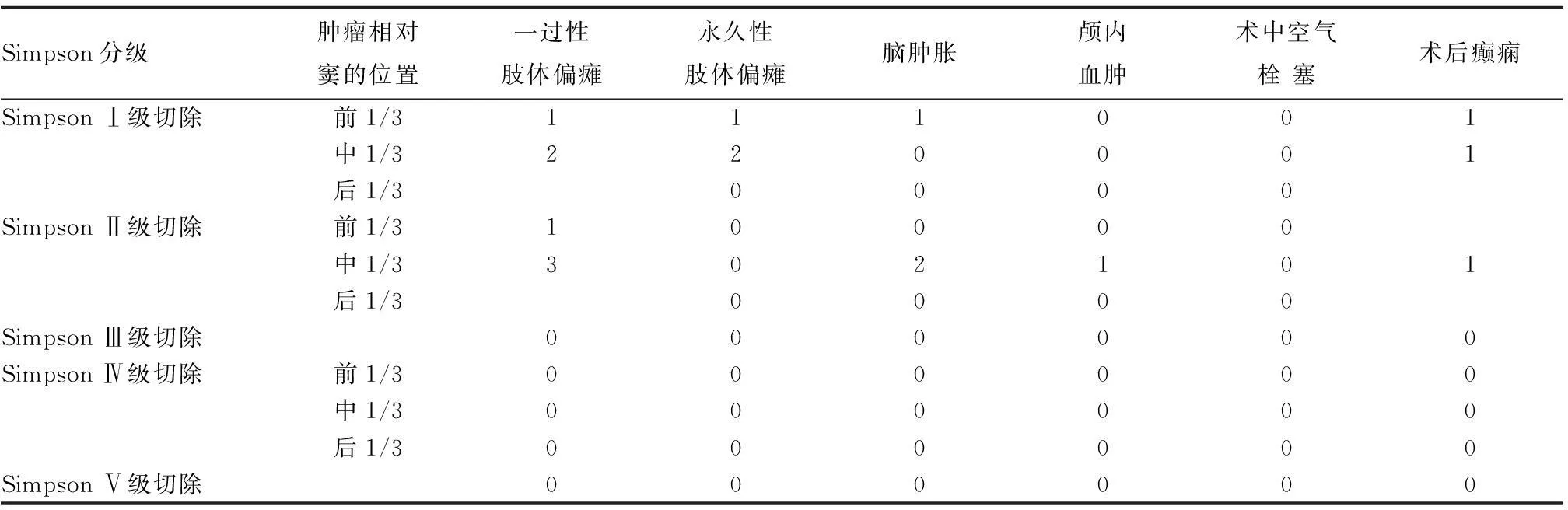
Simpson分级肿瘤相对窦的位置一过性肢体偏瘫永久性肢体偏瘫脑肿胀颅内血肿术中空气栓塞术后癫痫SimpsonⅠ级切除前1/3111001中1/3220001后1/30000SimpsonⅡ级切除前1/310000中1/3302101后1/30000SimpsonⅢ级切除000000SimpsonⅣ级切除前1/3000000中1/3000000后1/3000000SimpsonⅤ级切除000000
表3术后KPS评分
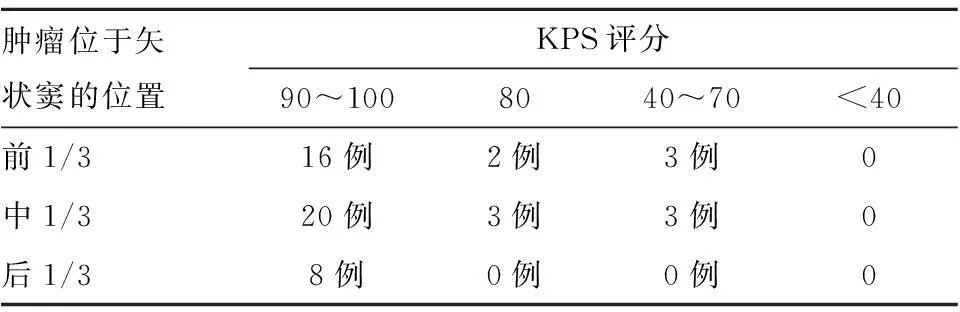
肿瘤位于矢状窦的位置KPS评分90~1008040~70<40前1/316例2例3例0中1/320例3例3例0后1/38例0例0例0
2.2术后放疗本组4例Simpson Ⅳ级切除患者均建议行γ刀放射治疗,以减少复发可能性,其余病例均行CT及MRI的长期随访。
3讨论
手术治疗矢状窦旁脑膜瘤有着较高的脑血流动力学并发症的风险。由于肿瘤与上矢状窦关系密切以及瘤旁粗大引流静脉严重影响了手术全切肿瘤,Sindou[4]曾认为根治性切除肿瘤过程中脑静脉循环系统受损的可能性极高,会出现严重的并发症,而认为侵袭上矢状窦脑膜瘤是完整切除肿瘤禁忌症。但随着显微外科器械发展以及手术者手术技术的进步,一些学者认为对于被肿瘤浸润了的矢状窦,进行完全切除及重建矢状窦具有可行性。尽管目前认为位于矢状窦前1/3的引流静脉可以适当离断[5],但因此造成血流动力学的改变,造成脑肿胀的风险依然是存在的,本组有1例患者术中探查见肿瘤侵入窦内,未完全堵塞,考虑瘤体侵及的范围不超过窦前1/3范围,遂双侧结扎后切断矢状窦,完全切除肿瘤及其附着的硬脑膜周边1.0 cm的脑膜和侵及的矢状窦,术后患者出现脑肿胀明显,予以加强脱水、去骨瓣减压等对症治疗,患者出院时对侧肢体偏瘫,肌力约3级。Francesco[6]认为在造影显示矢状窦被肿瘤完全阻塞,并且代偿引流静脉被造影清晰显示出来时才可以结扎切除矢状窦。
Sindou等[5]研究认为该类型肿瘤在脑膜瘤中有着最高的复发率,为减少复发的风险尝试根治性切除肿瘤又有增加损害大脑静脉系统的风险,术中对引流静脉的骚扰,破坏,可能造成静脉梗塞,脑肿胀,而产生严重神经系统并发症甚至是病人的死亡[2]。本组另1例患者肿瘤位于矢状窦中1/3,瘤周有两条粗大引流静脉包绕肿瘤,术中未结扎矢状窦,术后患者仍出现脑肿胀,予以去骨板减压术,术后恢复尚可,考虑切除肿瘤时对引流静脉的骚扰造成术后脑肿胀。
矢状脑膜瘤手术的主要问题是损害上矢状窦及引流静脉而产生的严重后果,当切除肿瘤时,因肿瘤可能包裹或紧密相邻桥静脉,术中损伤桥静脉的可能性非常大。桥静脉的损伤会促进血管内血栓形成引起局灶性静脉怒张,降低血管流通性,导致静脉瘀血[7]。大引流静脉发生血栓则会导致大脑的充血和静脉梗塞的发生。桥静脉的损伤也会促进静脉窦血栓形成,尤其是在上矢状窦的前1/3。除了从被损伤的桥静脉以外,这一区域没有其他大的引流血管引流向矢状窦,因血液流入上矢状窦减少,将发生血流栓塞,造成脑肿胀[8]。另一个重要问题是在上矢状窦被肿瘤阻断的情况下静脉侧支循环下的作用[9]。当侧支循环正在逐步形成前,被脑膜瘤侵袭的上矢状窦仍然是不可取代的。而被肿瘤侵蚀的窦仍然通畅的话,侧支循环可能是低效,手术将受累及的窦阻断结扎将导致静脉梗塞,因此有必要在术前进行数字减影血管造影(DSA)对侧支循环进行评估。以下特征证明侧支循环的存在:①不显影的上矢状窦段;②皮质引流静脉没有达到上矢状窦;③阻塞的区域静脉的排空延迟;④血流通的连接窦与其他静脉流出道的侧支静脉逆转[10]。代偿的侧支静脉循环包括:①皮层静脉和深部脑池和静脉之间的吻合;②表浅皮层静脉的端-端吻合;③脑膜静脉的吻合;④头皮静脉的吻合[11]。
矢状窦旁脑膜瘤治疗的主要目的是切除肿瘤与维持良好的神经系统功能。一方面,治疗策略可以基于追求肿瘤的根治性切除与重建上矢状窦及静脉回流系统,使用这种策略Sindou[3]报道了只有4%的复发率(一半的病例是高分化的脑膜瘤),有3%的病死率和8%的显著永久性神经功能恶化。第二个策略是部分切除肿瘤,对残余的窦壁进行电灼及生理盐水冲洗[12]。如果上矢状窦的逐步闭塞是在肿瘤生长导致静脉侧支循环的建立之后,那么,切除肿瘤完全阻塞的上矢状窦是安全的,不需要重建窦[11]。然而,侧支循环的损害有时候是难以避免的,因为这是在手术开口预定部位硬膜打开过程中形成的[13]。基于100例侵及大静脉窦脑膜瘤的材料分析,Sindou[3]报道,所有死亡的和5/8的严重神经系统并发症的病例均是切除被肿瘤浸润的上矢状窦后,未对引流静脉系统进行重建的患者。严重并发症包括脑水肿和静脉梗塞引起的症状。Arkadiusz[14]认为对于残留于矢状窦上的肿瘤,经行放射治疗有助于减少复发的风险。
对于引流静脉尤其是重要功能区的引流静脉,我们建议术中尽量减少骚扰和损伤,必要时残留少量肿瘤,保证患者的生活质量。术后再给予放射治疗,以减少肿瘤复发的风险。
【参考文献】
[1]Mahmood A,Qureshi NH,Malik GM.Intracranial meningiomas:analysis of recurrence after surgical treatment[J].Act Neurochir(Wien),1994,126(2-4):53-58.
[2]Sekhar LN,Chanda A,Morita A.The preservation and reconstruction of cerebral veins and sinuses[J].Journal of Clinical Neuroscience,2002.391-399.
[3]Sindou MP,Alvernia JE.Results of attempted radical tumor removal and venous repair in 100 consecutive meningiomas involving the major Dural sinuses[J].Neurosurg,2006,105:514-25.
[4]Sindou M.Meningiomas invading the sagittal or transverse sinuses,resection with venous reconstruction[J].Clin Neurosci,2001,8(Suppl.1):8-11.
[5]Marc P Sindou,Jorge E Alvernia.Results of attempted radical tumor removal and venous repair in 100 consecutive meningiomas involving the major dural sinuses[J].Neurosurgery,2006,105:514-525.
[6]Francesco Tomasello,Alfredo Conti,Salvatore Cardali.Venous preservation-guided resection:a changing paradigm in parasagittal meningioma surgery[J].Neurosurg,2013,119:74-81.
[7]Roberto C.Heros,M.D.Venous preservation[J].Neurosurg,2013,119:71-73.
[8]Raza SM,Gallia GL,Bren H,etal.Perioperative and long-term outcomes from the management of parasagittal meningiomas invading the superior sagittal sinus[J].Neurosurgery,2010,67:885-893.
[9]Schmid-Elsaesser R,Steiger HJ,Yousry T,etal.Radical resection of meningiomas and arteriovenous fistulas involving critical dural sinus segments:experience with intraoperative sinus pressure monitoring and elective sinus reconstruction in 10 patients[J].Neurosurgery,1997,41(5):1016-1018.1005-1016,discussion.
[10]Marc JA,Schechter MM.Cortical venous rerouting in parasagittal meningiomas[J].Radiology,1974,112(1):85-92.
[11]Oka K,Go Y,Kimura H,etal.Obstruction of the superior sagittal sinus caused by parasagittal meningiomas:the role of collateral venous pathways[J].Neurosurg,1994,81(4):520-524.
[12]许瑞雪,徐英辉,赵春丽,等.大型中央回区矢状窦旁脑膜瘤的显微手术治疗21例报[J].中华神经外科疾病研究杂志,2013,12(6):550-553.
[13]Sindou M,Auque.The intracranial venous system as a neurosurgeon′s perspective[J].Adv Tech Stand Neurosurg,2000,26:131-216.
[14]Arkadiusz N,Tomasz D,Tomasz C.Surgical treatment of parasagittal and falcine meningiomas invading the superior sagittal sinus[J].Neurologia I neurochirurgiapolska,2014,48:174-180.
·临床医学·
李真保,男,主任医师,副教授,硕士生导师,(电子信箱)lizhenbao-86@163.com,通讯作者.

