广州市非酒精性脂肪性肝病患者生活方式关系模型构建
赖秀华,林妙霞,李泽楷
(1.暨南大学医学院 护理系,广东 广州 510632;2.中山大学附属第三医院 体检中心,广东 广州 510630)
广州市非酒精性脂肪性肝病患者生活方式关系模型构建
赖秀华1,林妙霞2,李泽楷1
(1.暨南大学医学院 护理系,广东 广州 510632;2.中山大学附属第三医院 体检中心,广东 广州 510630)
目的构建非酒精性脂肪性肝病患者生活方式关系模型,为医护人员对相关人群进行健康教育和疾病干预提供依据。方法采用方便抽样法,从体检人群中抽取205例非酒精性脂肪性肝病患者及231例正常人群,对其生活方式进行问卷调查,对2组人群人口学资料进行单因素分析,通过结构方程模型建模方法构建非酒精性脂肪性肝病患者生活方式关系模型。结果模型拟合良好。模型结果显示,与非酒精性脂肪性肝病有直接效应的因素包括体质量指数、不良饮食习惯、良好饮食习惯、吸烟状况,效应值分别为-0.45,-0.16,0.19,-0.09;行为方式与非酒精性脂肪性肝病之间存在间接效应,效应值为0.20,体质量指数为其中的中介变量。结论非酒精性脂肪性肝病受体质量指数、饮食习惯及吸烟状况的直接影响,行为方式通过体质量指数的中介作用间接影响非酒精性脂肪性肝病,提示可采取以下措施预防和控制非酒精性脂肪性肝病:经由改善行为方式控制体质量,调节饮食结构,戒烟。
非酒精性脂肪性肝病;生活方式;结构方程模型
非酒精性脂肪性肝病 (nonalcoholic fatty liver disease,NAFLD)是一种与遗传易感和胰岛素抵抗密切相关的代谢应激性肝脏损伤[1],随着人们生活水平的提高和生活方式的改变,非酒精性脂肪性肝病的患病率快速升高,是引起慢性肝病的主要原因,被认为是重要的世界卫生问题之一[2],严重危害人类健康,增加社会负担。
非酒精性脂肪性肝病的发病与生活方式有着密切联系,目前关于非酒精性脂肪性肝病与生活方式的调查研究主要为对患者生活方式特征的描述、相关性分析,不能对因素之间的关系是否存在中介变量或调节变量、各因素作用大小等问题作出解释,因此,有必要对其中关系进行更加深入的探索,为医护人员对相关人群进行健康教育和医疗、护理干预提供依据。
1 对象与方法
1.1 调查对象 采用方便抽样法从于2013年9月—2014年6月在广州市某2所综合医院体检中心的体检人群中抽取样本,所有样本均为广州市常住居民,且体检项目中含肝胆B超检查。
1.2 纳入及排除标准 非酒精性脂肪性肝病患者须同时满足以下4项纳入标准:(1)符合中华医学会肝脏病学分会非酒精性脂肪性肝病诊疗指南推荐诊断标准[1]:腹部肝胆B超诊断为脂肪性肝病;无饮酒史或饮酒折合乙醇量<140 g/周(女性<70 g/周),折合公式为:乙醇量(g)=饮酒量(mL)×乙醇含量(%)×0.8;除外病毒性肝炎、药物性肝病、全胃肠外营养、肝豆状核变性、自身免疫性肝病等可导致脂肪肝的特定疾病。非酒精性脂肪性肝病诊断由体检科内科医师确定。(2)有参与调查的合作能力。(3)自愿参与研究。 (4)年龄为>18~<70岁。 排除标准:如果存在以下任何一种情况予以排除:(1)携带任何一种类型的肝炎病毒;(2)糖尿病、高血压病、痛风现病史;(3)冠心病、脑卒中既往史。 (4)精神疾患。
正常人群须同时满足以下4项纳入标准:(1)近5年无任何临床诊断;(2)有参与调查的合作能力;(3)自愿参与研究;(4)年龄为>18 岁~<70 岁。
1.3 方法
1.3.1 问卷调查 本研究为横断面调查研究,使用自行设计非酒精性脂肪性肝病患者生活方式调查问卷收集数据。问卷由人口学资料、行为方式及饮食习惯3部分组成,其中行为方式包括吸烟状况、工作方式、交通方式、做家务情况、锻炼频率共5个问题;饮食习惯包括吃宵夜频率、吃油炸烧烤食物频率、吃甜食频率、外出就餐频率、家中猪油做菜频率、吃蔬菜频率、吃水果频率、吃家禽/家畜频率、吃鱼频率、喝牛奶/酸奶频率共10个问题。
行为方式问题赋值如下:吸烟状况(0=从来不吸,1=现在已戒,2=现在还吸),工作方式(1=以坐为主,2=轻体力劳动,3=中、重体力劳动),主要交通方式(1=汽车、地铁,2=自行车,3=步行),做家务情况(0=不做或少于 30 min,1=做,并超过 30 min);锻炼频率及饮食习惯各问题采用Likert计分法:很少、偶尔、有时、经常分别记1~4分;性别赋值为1=男,2=女;是否患非酒精性脂肪性肝病赋值为1=是,2=否。
由研究者使用统一指导语进行调查,当场填写、回收问卷,并检查是否填写完整、正确,否则要求当场更正。
1.3.2 理论模型设定 本研究采用导出模型的方式建立欲拟合的结构方程模型,即先提出一个理论模型,然后检验该模型是否能够很好地拟合样本数据,对于拟合不好的部分,结合专业知识加以修正,并重新拟合修正模型,如此反复直至模型拟合良好为止[3]。
通过回顾文献、咨询专家并参考前期研究成果,设立一个理论模型:潜在变量行为方式包括工作方式、交通方式、做家务情况和锻炼频率4个观察变量,潜在变量不良饮食习惯包括吃宵夜频率、吃油炸烧烤食物频率、吃甜食频率、外出就餐频率及家中猪油做菜频率5个观察变量,潜在变量良好饮食习惯包括吃蔬菜频率、吃水果频率、吃家禽/家畜频率、吃鱼频率及喝牛奶/酸奶频率5个观察变量,观察变量吸烟状况、体质量指数、是否患非酒精性脂肪性肝病;en为观察变量的测量误差,errn为内因观察变量的残差项;行为方式、不良饮食习惯和良好饮食习惯直接影响体质量指数及非酒精性脂肪性肝病,吸烟状况及体质量指数直接影响非酒精性脂肪性肝病。
“一战”后,艾考夫重操就业,继续在大饭店当厨。他对徒弟们非常严格,要求他们不仅在俎技上精益求精,还要“营志重于营利”,要厨德端正,出了饭店也要注意仪表,穿着体面。他并关心属下的文化程度,引导他们掌握与烹饪有关的各种文化知识。
1.3.3 统计学方法 采用SPSS 13.0对调查对象人口学资料进行统计分析:计量资料和计数资料分别采用两独立样本t检验及χ2检验进行单因素分析。采用AMOS 17.0进行结构方程模型拟合和修正,检验水准α=0.05。
2 结果
2.1 人口学特征 本研究发放问卷共500份,回收476份,回收率为95.2%,剔除填写不完整、信息不真实的问卷,最终有效问卷436份,有效回收率为91.6%。调查对象中男性 339例(77.8%),女性 97例(22.2%),男女年龄差异无统计学意义(t=1.78,P=0.06)。
调查对象中非酒精性脂肪性肝病患者205例(47.0%),正常人群 231例(53.0%),两组性别差异有统计学意义;非酒精性脂肪性肝病患者年龄 (37.52±11.60)岁,大于正常人群(31.26±9.73)岁,差异有统计学意义(t=6.07,P=0.00);两组婚姻状况和最高学历差异均有统计学意义,家庭人均月收入、职业差异无统计学意义;非酒精性脂肪性肝病患者与正常人群体质量指数分别为 25.64±3.30,22.03±2.93, 差异有统计学意义(t=12.10,P=0.00),根据《中国成人超重和肥胖症预防与控制指南》[4]的标准,对调查对象体质量指数进行分层以后,两组差异有统计学意义,见表1。
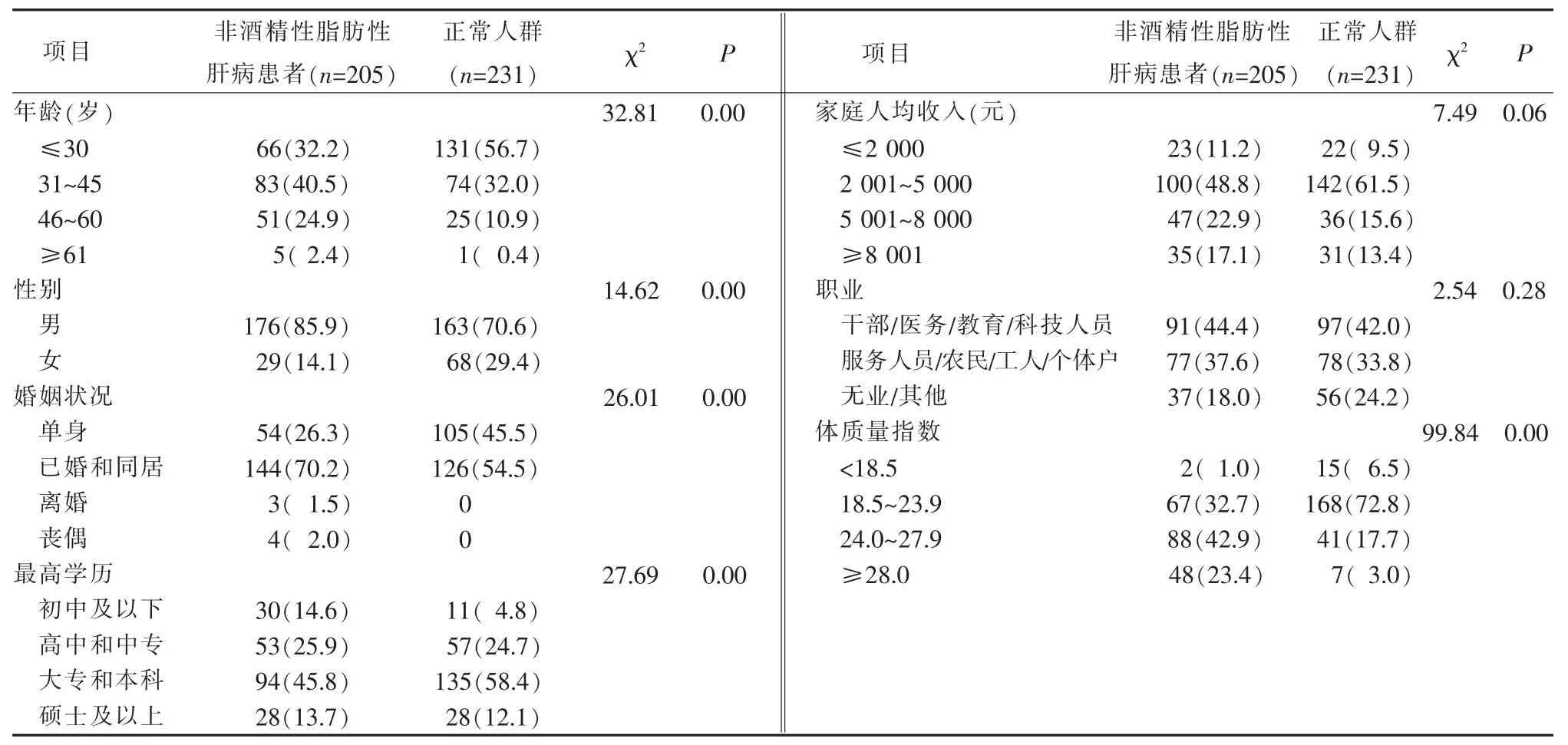
表1 两组调查对象人口学特征(例,%)
2.2 非酒精性脂肪性肝病患者生活方式关系模型构建 本研究采用一般化最小平方法(generalized least squares,GLS)进行参数估计,根据修正指数和专业知识对理论模型进行反复修正与拟合,最后建立了非酒精性脂肪性肝病患者生活方式关系模型,见图1;整体而言,该模型与实际观察数据可以适配,适配度指数和非酒精性脂肪性肝病影响因素的效应分解分别见表2、表3。交通方式作为行为方式的观察变量的回归系数值未达到显著而被删除;潜在变量不良饮食习惯、良好饮食习惯与体质量指数的直接路径“不良饮食习惯→体质量指数”,“良好饮食习惯→体质量指数”路径系数未达到显著水平而被删除;其他路径均达到显著水平(P<0.05)。
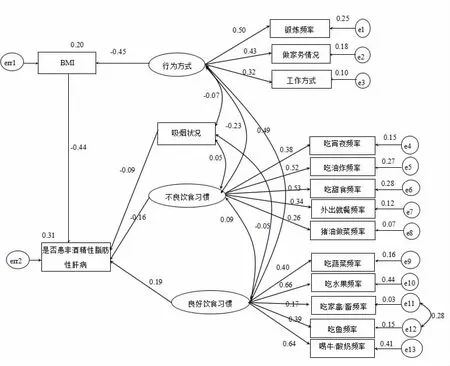
图1 非酒精性脂肪性肝病患者生活方式关系的标准化模型图
与非酒精性脂肪性肝病有直接效应的因素有潜在变量不良饮食习惯、良好饮食习惯及观察变量吸烟状况、体质量指数,直接效应值分别为-0.16,0.19,-0.09,-0.45;与是否患非酒精性脂肪性肝病有间接效应的因素有潜在变量行为方式,间接效应值为0.20,该因素通过“行为方式→体质量指数→是否患非酒精性脂肪性肝病”间接路径影响非酒精性脂肪性肝病,体质量指数为其中的中介变量。
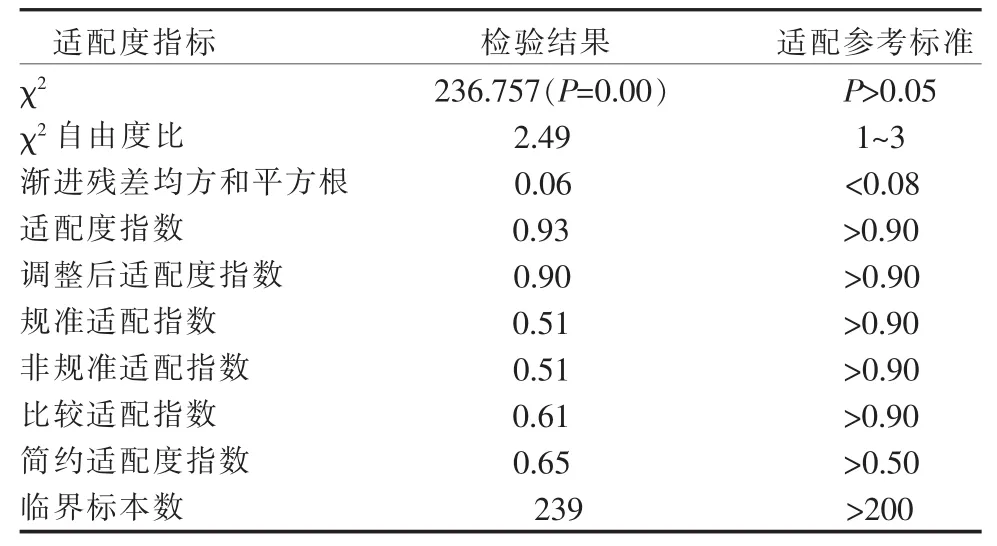
表2 非酒精性脂肪性肝病患者生活方式关系模型的适配度指标
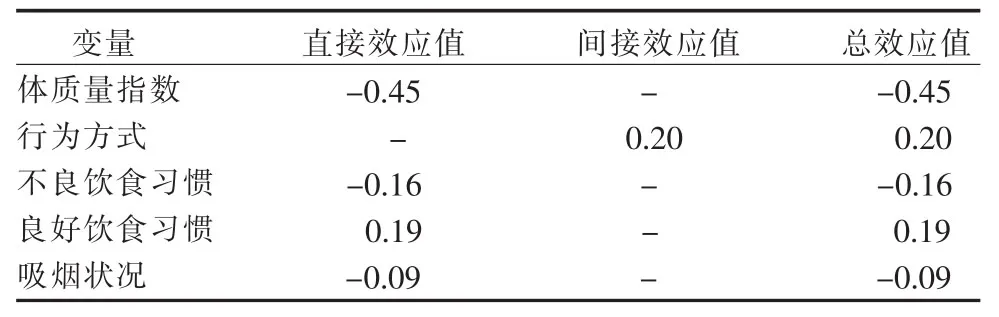
表3 体质量指数及生活方式对非酒精性脂肪性肝病影响的效应分解
3 讨论
3.1 体质量指数是非酒精性脂肪性肝病的直接影响因素 在本研究中,非酒精性脂肪性肝病患者体质量指数均数达到超重标准(24≤体质量指数<28),且超重和肥胖(体质量指数≥24)者占66.3%,高于正常人群20.7%,与许茂涛等[5]的研究结果一致。所构建的模型中,体质量指数与非酒精性脂肪性肝病存在直接效应,达到中度相关,两者存在因果关系。辛永宁等所做的非酒精性脂肪性肝病患者危险因素多因素Logistic回归中体质量指数的OR=2.094[6],与本研究结果一致。
体质量指数与非酒精性脂肪性肝病关系密切,肥胖是非酒精性脂肪性肝病最常见的危险因素[7],研究表明,非酒精性脂肪性肝病患者中肥胖者占80%,体质量指数 正常且没有代谢危险因素者只有16%[8-9]。肥胖导致非酒精性脂肪性肝病的机理为:肥胖本质为体内脂肪组织过多,脂肪组织含量的增加导致脂肪分解代谢的功能增强,体内的游离脂肪酸增加,并随着血液流向肝脏,在肝脏中合成脂肪,形成脂肪肝[10]。
综上所述,体质量指数直接影响非酒精性脂肪性肝病的发病,降低体质量指数在控制非酒精性脂肪性肝病中起着重要作用。
3.2 行为方式通过体质量指数的中介作用间接影响非酒精性脂肪性肝病 本研究中,行为方式反映调查对象的日常机体活动情况。所构建的结构方程模型中,行为方式与体质量指数之间存在直接效应,效应指数为-0.45,但与非酒精性脂肪性肝病之间的直接路径未达到显著而被删除,行为方式通过体质量指数的中介作用间接影响非酒精性脂肪性肝病,即体质量指数是行为方式与非酒精性脂肪性肝病之间的中介变量。
改善行为方式以增加机体活动量是否可直接作用于非酒精性脂肪性肝病的问题目前的研究结论不一。Farrell、Vuppalanchi等认为,需要有一定程度的体质量下降才能达到改善非酒精性脂肪性肝病的目的[16-17],Andersen等也认为只有体质量减轻10%,转氨酶和肝脏脂肪变性、纤维化才能得以改善[18]。然而,Hallsworth、Lee等的研究结果显示,即使在体质量无任何改变的情况下,抗阻力运动、有氧运动也可使肝脏脂肪变性及相关指标得以改善:Hallsworth等给予习惯久坐的非酒精性脂肪性肝病患者为期8周的抗阻力运动,虽然患者的体质量没有变化,但是其肝脏脂肪含量、胰岛素抵抗、血糖均有改善[19];Lee等将45例青少年男性随机分成3组,除对照组(不运动)外,其他两组分别给予3个月的有氧运动和抗阻力运动,结果显示,有氧运动组虽然体质量指数无明显变化,但是总脂肪、肝内脂肪含量比对照组降低[20],与本研究结果不一致。
改善行为方式增加机体活动量能有效改善人体脂质代谢,消耗体内游离脂肪酸,减少脂肪堆积,从而达到控制体质量的目的,即行为方式直接影响体质量指数;但是模型不支持行为方式直接影响非酒精性脂肪性肝病的结论,其中原因值得进一步探讨。
3.3 饮食习惯是非酒精性脂肪性肝病的直接影响因素 本研究所构建的模型中,不良饮食习惯和良好饮食习惯与非酒精性脂肪性肝病之间存在直接效应,但是与体质量指数之间的直接路径却未达到显著水平而被删除。
Fan等认为健康的饮食结构对于非酒精性脂肪性肝病患者而言,效果不仅是减轻体质量[21],本研究结果中,不良饮食习惯和良好饮食习惯与非酒精性脂肪性肝病之间存在直接效应验证了这一观点。原因解释为饮食中某些营养物质可直接导致脂肪肝的发生,而一些营养物质则对脂肪肝有预防和控制效果,如甜食中所添加的甜味剂果糖,动物油中所含的饱和脂肪酸、胆固醇等可增加肝脏脂肪沉淀导致非酒精性脂肪性肝病的发生;而蔬菜、水果中所含的纤维素能够促进胃肠道排泄,对调节血脂、血糖有一定帮助,维生素C对肝中的酶系统起保护作用,能够促进新陈代谢和生物转化,对肝功能有直接保护作用[21-23],家禽/家畜肉类、鱼、牛奶中富含蛋白质,饮食中提供丰富的蛋白质可使肝脏合成蛋白质的功能增强,以补充肝及身体新陈代谢所需要的酶和结构蛋白[23],对肝脏有重要保护作用,酸奶中所含的益生菌对非酒精性脂肪性肝病也有治疗效果,可降低患者的转氨酶水平[24]。另外,吃宵夜也可直接导致脂肪肝的发生:夜间迷走神经兴奋,吃宵夜可促进胰岛素分泌,增加脂肪合成及肝脏脂肪沉淀[25]。
研究表明,饮食中控制热量摄入可达到减轻体质量的目的[26-27],即饮食可直接影响体质量指数,但是本研究结果没有验证上述结论,可能由问卷中涉及高热量食物的项目不多所致。
饮食习惯可直接影响非酒精性脂肪性肝病,调整饮食结构,改变不良饮食习惯对预防和控制非酒精性脂肪性肝病有积极意义,医护人员对患者进行饮食指导时,不但需注重热量摄入与消耗平衡,还可指导其多摄入有益于肝脏的食物,减少摄入可增加肝脏脂肪沉淀的食物,夜间不加餐。
3.4 吸烟是非酒精性脂肪性肝病的直接影响因素模型中吸烟与非酒精性脂肪性肝病发病存在直接效应。Suzuki等的调查发现吸烟与ALT改变的相关有统计学意义[11],Hamabe等从1998年开始对1 560名健康人群进行为期10年的随访,至2008年,有266名(17.1%)被诊断为非酒精性脂肪性肝病,在多因素分析中,吸烟为非酒精性脂肪性肝病的危险因素,AOR值为1.91,并认为吸烟是非酒精性脂肪性肝病发病的独立危险因素[28],与本研究结果一致。吸烟可诱导氧化应激,氧化应激又是非酒精性脂肪性肝病“二次打击”的重要因素[29-30],另外,有研究者认为香烟中所含尼古丁可降低脂联素的表达[31]。本研究认为吸烟可直接影响非酒精性脂肪性肝病的发病,医护人员在健康教育工作中应重视和加强对非酒精性脂肪性肝病患者的戒烟教育,并指导戒烟。
4 结论
非酒精性脂肪性肝病受体质量指数、饮食习惯及吸烟状况的直接影响,行为方式通过体质量指数的中介作用间接影响非酒精性脂肪性肝病,体质量指数是其中的中介变量,提示可采取以下措施预防和控制非酒精性脂肪性肝病:经由改变行为方式控制体重,调节饮食结构,戒烟。
[致谢]衷心感谢暨南大学医学院统计学教研室主任林汉生副教授对本研究的统计学指导。
[1]中华医学会肝脏病学分会脂肪肝和酒精性肝病学组.非酒精性脂肪性肝病诊疗指南[J].中国肝脏病杂:电子版,2010,2(4):43-48.
[2]Lazo M,Clark J M.The Epidemiology of Nonalcoholic Fatty Liver Disease:A Global Perspective[J].Semin Liver Dis,2008,28(4):339-350.
[3]孙振球,徐勇勇.医学统计学[M].北京:人民卫生出版社,2010:470.
[4]中国肥胖问题工作组.中国成人超重和肥胖症预防与控制指南(节录)[J].营养学报,2004,26(1):1-4.
[5]许茂涛,周 力,陈晓琴.贵阳市特定人群非酒精性脂肪性肝病的流行病学分析[J].海南医学,2011,22(22):131-134.
[6]辛永宁,宣世英,张 梅,等.非酒精性脂肪性肝病患者危险因素病例对照研究[J].中国全科医学,2008,11(17):1536-1538.
[7]Rocha R,Cotrim H P,Carvalho F M,et al.Body Mass Index and Waist Circumference in Non-Alcoholic Fatty Liver Disease[J].J Hum Nutr Diet,2005,18(5):365-370.
[8]Gentile C L,Pagliassotti M J.The Role of Fatty Acids in the Development And Progression of Nonalcoholic Fatty Liver Disease[J].J Nutr Biochem,2008,19(9):567-576.
[9]Williams C D,Stengel J,Asike M I,et al.Prevalence of Nonalcoholic Fatty Liver Disease and Nonalcoholic Steatohepatitis among a Largely Middle-Aged Population Utilizing Ultra Sound and Liver Biopsy:A Prospective Study[J].Gastroenterology,2011,140(1):124-131.
[10]彭仙娥,赖智双,陆青青,等.非酒精性脂肪性肝病发病影响因素的病例对照研究[J].中华肝脏病杂志,2009,17(7):535-539.
[11]Suzuki A,Lindor K,Saver J S,et al.Effect of Changes on Body Weight and Ifestyle in Nonalcoholic Fatty Liver Disease[J].J Hepatol,2005,43(6):1060-1066.
[12]Hickman I J,Jonsson J R,Prins J B,et al.Modest Weight Loss and Physical Activity in Overweight Patients with Chronic Liver Disease Results in Sustained Improvements in Alanine Aminotransferase,Fasting Insulin,and Quality of Life[J].Gut,2004,53(3):413-419.
[13]Dudekula A,Rachakonda V,Shaik B,et al.Weight Loss in Nonalcoholic Fatty Liver Disease Patients in an Ambulatory Care Setting is Largely Unsuccessful but Correlates with Frequency of Clinic Visits[J].Plos One,2014,9(11):E111808.
[14]Wang R T,Koretz R L,Yee H F.Is Weight Reduction an Effective Therapy for Nonalcoholic Fatty Liver:A Systematic Review[J].Am J Med,2003,115(7):554-559.
[15]魏国华,范建高.脂肪性肝病的流行现状与自然转归[J].肝脏,2006,11(6):438-439.
[16]Farrell G C,Chitturi S,Lau G K K,et al.Guidelines for the Assessment and Management of Non-Alcoholic Fatty Liver Disease in the Asia-Pacific Region:Executive Summary[J].J Gastroenterol Hepatol,2007,22(6):775-777.
[17]Vuppalanchi R,Chalasani N.Nonalcoholic Fatty Liver Disease and Nonalcoholic Steatohepatitis:Selected Practical Issues in Their Evaluation and Management[J].Hepatology,2009,49(1):306-317.
[18]Andersen T,Gluud C,Franzmann M B,et al.Hepatic Effects of Dietary Weight Loss in Morbidly Obese Subjects[J].J Hepatol,1991,12(2):224-229.
[19]Hallsworth K,Fattakhova G,Hollingsworth K G,et al.Resistance Exercise Reduces Liver Fat and Its Mediators in Non-Alcoholic Fatty Liver Disease Independent of Weight Loss[J].Gut,2011,60(9):1278-1283.
[20]Lee S,Bacha F,Hannon T,et al.Effects of Aerobic Versus Resistance Exercise Without Caloric Restriction on Abdominal Fat,Intrahepatic Lipid,and Insulin Sensitivity in Obese Adolescent Boys:A Randomized,Controlled Trial[J].Diabetes,2012,61(11):2787-2795.
[21]Fan J G,Cao H X.Role of Diet and Nutritional Management in Non-Alcoholic Fatty Liver Disease[J].J Gastroenterol Hepatol,2013,28(Suppl 4):81-87.
[22]Diminno M N,Russolillo A,Lupoli R,et al.Omega-3 Fatty Acids for the Treatment of Non-Alcoholic Fatty Liver Disease[J].BMC Pediatr,2012,18(41):5839-5847.
[23]陈亚李,张 艳,熊希凯.牛奶和维生素C对肝脏影响的实验性研究[J].中国组织化学与细胞化学杂志,2002,11(4):007.
[24]Buss C,Valle-Tovo C,Miozzo S,et al.Probiotics and Synbiotics May Improve Liver Aminotransferases Levels in Non-Alcoholic Fatty Liver Disease Patients[J].Ann Hepatol,2014,13(5):482-488.
[25]赵广香,夏培君,张鲁杰.济南铁路局某机务段男职工脂肪肝患病及其影响因素分析[J].预防医学论坛,2006,12(3):262-264.
[26]Huang M A,Greenson J K,Chao C,et al.One-Year Intense Nutritional Counseling Results in Histological Improvement in Patients with Non-Alcoholic Steatohepatitis:A Pilot Study[J].Am J Gastroenterol,2005,100(5):1072-1081.
[27]Lewis M C,Phillips M L,Slavotinek J P,et al.Change in Liver Size and Fat Content after Treatment with Optifast Very Low Calorie Diet[J].Obes Surg,2006,16(6):697-701.
[28]Hamabe A,Uto H,Imamura Y,et al.Impact of Cigarette Smoking on Onset of Nonalcoholic Fatty Liver Disease over a 10-Year Period[J].J Gastroenterol,2011,46(6):769-778.
[29]Cave M,Deaciuc I,Mendez C,et al.Nonalcoholic Fatty Liver Disease:Predisposing Factors and the Role of Nutrition[J].J Nutr Biochem,2007,18(3):184-195.
[30]Scheffler E,Wiest E,Woehrle J,et al.Smoking Influences the Atherogenic Potential of Low-Density Lipoprotein[J].Clin Investig,1992,70(3/4):263-268.
[31]Kawamoto R,Tabara Y,Kohara K,et al.Smoking Status is Associated with Serum Highmolecular Adiponectin Levels in Community-Dwelling Japanese Men[J].J Atheroscler Thromb,2010,17(4):423-430.
Structural Equation Model of Factors Related to Lifestyle for Patients with Nonalcoholic Fatty Liver Disease in Guangzhou
LAI Xiu-hua1,LIN Miao-xia2,LI Ze-kai1
(1.Dept.of Nursing,School of Medicine of Jinan University,Guangzhou 510632,China;2.Physical Examination Center,the Third Affiliated Hospital,SunYat-sen University,Guangzhou 510630,China)
ObjectiveTo develop a model of factors related to lifestyle for patients with nonalcoholic fatty liver disease(NAFLD)in Guangzhou, and provide theoretical basis for medical care interventions.MethodsA total of 205 patients with NAFLD and a general population of 231 having physical examinations in two general hospitals in Guangzhou were recruited by convenient sampling,and were investigated by a self-designed questionnaire on lifestyle then structural equation model of factors related to lifestyle for patients with NAFLD was built.ResultsThe model fitted well.As the model indicted,the factors exerting direct effects on the NAFLD included body mass index(BMI),poor dietary habit,good dietary habit and smoking and the effect values were-0.45,-0.16,0.19,-0.09 respectively.Indirect effect between behavioral pattern and the NAFLD existed,and the BMI was the mediator between them.ConclusionBMI, dietary habit and smoking exert influence on NAFLD directly and behavioral pattern impact NAFLD indirectly under the effect of mediating by BMI.It is necessary to control weight by changing behavioral pattern, adjust the diet structure and quit smoke in order to control the NAFLD.
nonalcoholic fatty liver disease;lifestyle;structural equation model
R473.57
A
10.16460/j.issn1008-9969.2015.11.007
2014-10-20
广东省医学科学技术研究课题资助项目(A2012327)
赖秀华(1987-),女,江西赣州人,本科学历,硕士研究生在读。
李泽楷(1966-),女,广东汕头人,博士,教授,硕士研究生导师。
方玉桂]

