以神经系统症状为首发表现的艾滋病4例报告及文献复习
周亚新 高 萍 梅 今江苏常州市第二人民医院神经内科 常州 213003
· 病例报告 ·
以神经系统症状为首发表现的艾滋病4例报告及文献复习
周亚新 高 萍 梅 今
江苏常州市第二人民医院神经内科 常州 213003
中枢神经系统症状;获得性免疫缺陷综合征;人类免疫缺陷病毒
艾滋病即获得性免疫缺陷综合征(acquired immunodeficiency syndrome,AIDS),是由人类免疫缺陷病毒(human immunodeficiency virus,HIV)引起的严重传染病,临床表现复杂多样。现将我院神经内科近3a收治的4例AIDS患者的临床资料结合文献复习如下。
1 病例资料
病例1:男,41岁,江苏常州人,无业。因“反复发热2个月,伴头痛1周”于2011-02-11入院。曾在社区医院按“上呼吸道感染”治疗,效果不佳。入院体格检查:颈部轻度抵抗感,余无明显神经系统阳性体征。头颅CT:右侧基底节区腔隙灶。首次脑脊液检查:压力400mmH2O,细胞数220× 106/L,单叶核细胞85%,多叶核细胞15%,潘氏试验(+),糖1.61mmol/L,氯化物122.2mmol/L,蛋白1.72g/L。肺部CT:两肺感染,部分呈间质性改变,两上叶疱性肺气肿。入院后初步诊断考虑结核性脑膜炎,予异烟肼、利福平、吡嗪酰胺三联抗结核治疗,3d后复查腰穿,脑脊液检查:压力390 mmH2O,细胞数110×106/L,单叶核细胞85%,多叶核细胞15%,潘氏试验(+)。隐球菌墨汁负染阴性。后2次查HIV抗体阳性,请传染病医院会诊,考虑艾滋病合并结核性脑膜炎及卡氏肺孢子虫感染,转院治疗。随访结果:传染病医院住院42d,于2011-03-31死亡。

图1 艾滋病所致相关脑部病变
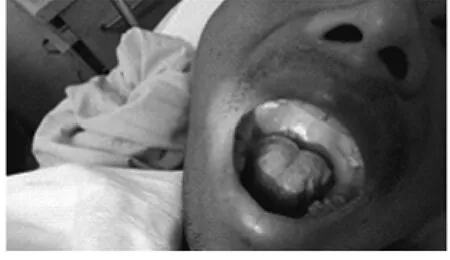
图2 艾滋病所致口腔黏膜病变
病例2:男,41岁,云南大理人,工人。因“右侧肢体无力5d伴头昏”于2012-03-27入院。2012-02因左侧肢体无力在我院住院治疗,诊断脑梗死,多发性硬化?出院后左侧肢体无力一直存在。入院时阳性体征:言语含糊,咽反射迟钝,四肢肌力5-级,双侧跟膝胫试验、指鼻试验欠稳准。头颅MRI:左侧小脑、小脑脚及大脑脚异常信号(图1)。脑脊液检查:压力210mmH2O,细胞数0,潘氏试验(+),糖3.16 mmol/L,氯化物130mmol/L,蛋白0.58g/L。脑脊液培养阴性。入院后初步诊断脑梗死,予抗血小板聚集等治疗。后2次HIV抗体测定阳性,丙肝抗体阳性。修正诊断:艾滋病相关性脑部病变。2012-04-06转传染病院治疗。随访结果:2012-04-09自动出院,2012-07死亡。
病例3:男,37岁,安徽池州人,司机。因“头痛、发热1周”于2013-05-19入院。入院前在当地诊所按“感冒”治疗,症状无好转。入院检查:颈部稍抵抗,余无明显神经系统阳性体征。头颅MRI未见明显异常。首次脑脊液检查:压力230mmH2O,细胞数40×106/L,单叶核细胞80%,多叶核细胞20%,潘氏试验(±),糖2.7mmol/L,氯化物122mmol/L,蛋白0.33g/L。隐球菌墨汁负染阴性。结核菌涂片检查阴性。入院后初步诊断考虑病毒性脑炎,予地塞米松抗炎,病毒唑、阿昔洛韦抗病毒治疗,辅以脱水降颅压处理,患者头痛发热曾一度好转,但不久又复发。期间HIV抗体报告阳性,口腔检查见上腭处白色假膜覆盖(图2)。9d后复查腰穿,脑脊液检查:压力260mmH2O,细胞数290×106/L,单叶核细胞70%,多叶核细胞30%,潘氏试验阴性。隐球菌墨汁负染阴性。2013-05-31收到艾滋病确诊实验室HIV抗体阳性报告,转传染病医院治疗。随访结果:2013-06-04自动出院,2013-06-06死亡。
病例4:男,50岁,江苏常州人,农民。因“发热、头痛8d”于2013-05-15入院。曾在卫生院按“上呼吸道感染”治疗,病情无好转。外院头颅CT:未见明显异常。入院时阳性体征:颈稍强,凯尔尼格征(±)。首次脑脊液检查:压力80 mmH2O,细胞数50×106/L,单叶核细胞65%,多叶核细胞35%,潘氏试验(+),糖2.78mmol/L,氯化物115.9mmol/L,蛋白0.33g/L。入院后初步诊断考虑病毒性脑膜炎,予糖皮质激素抗炎,抗病毒及对症支持治疗,患者头痛发热症状好转不明显,12d后复查腰穿,脑脊液检查:压力160mmH2O,细胞数100×106/L,单叶核细胞55%,多叶核细胞45%,潘氏试验(+),糖2.07mmol/L,氯化物116.7mmol/L,蛋白0.5g/L。科内讨论倾向于结核性脑膜炎,予异烟肼、利福平、吡嗪酰胺三联抗结核治疗,头痛稍好转。后查HIV抗体阳性,2013-06-03转市传染病医院治疗。随访结果:最终诊断结核性脑膜炎,艾滋病。2013-06-16放弃治疗,自动出院。
2 讨论
人类免疫缺陷病毒是一种逆转录病毒,有2种亚型,HIV-1能引起免疫缺陷和艾滋病,呈世界性分布;HIV-2仅在非洲西部和欧洲的非洲移民及性伴中发生,很少引起免疫缺陷和艾滋病。艾滋病的主要传播方式为性、血液和母婴传播。HIV具有亲神经性和亲淋巴性特点,中枢神经系统是HIV易侵犯的部位,临床上20%~40%的艾滋病患者出现神经系统病变表现。在艾滋病患者尸检中,80%以上有神经系统并发症,而10%~27%以神经系统症状为首发表现[1],且以神经系统感染最多见[2]。
感染HIV后,通过逆转录过程,病毒核酸永远与宿主细胞的DNA结合在一起,成为终身感染[3]。HIV抗体不起杀灭或预防HIV感染的作用,只说明感染过HIV。HIV与细胞表面CD4受体结合,破坏CD4+T淋巴细胞,造成机体细胞和体液免疫功能受损,导致真菌、病毒、寄生虫等病原体机会性感染。
艾滋病患者最常见的机会性非病毒感染是新型隐球菌性脑膜炎和弓形虫感染,国内结核性脑膜炎也不少见。本组4例患者中2例诊断为结核性脑膜炎,主要表现为头痛、发热、颈抵抗,头颅CT、MRI大致正常。脑脊液细胞数轻-中度升高,细胞学呈淋巴细胞为主的混合细胞反应。HIV感染能影响结核病的自然史,同样结核病也影响HIV感染的进程。如HIV感染者CD4+淋巴细胞被结核分枝杆菌激活后,可促进HIV的复制[4]。AIDS和结核病双重感染可以促进病变进展、恶化,迅速导致死亡。
艾滋病患者机会性病毒感染可由单纯疱疹病毒、巨细胞病毒、带状疱疹病毒等引起脑膜炎、脑炎和脊髓炎,乳头多瘤空泡病毒引起进行性多灶性白质脑病。本组病例3病情持续恶化,很快出现意识障碍,治疗效果差而短期内死亡。
本组中病例2以头昏、肢体轻偏瘫起病,无发热、头痛、恶心呕吐等中枢神经系统感染症状。头颅MRI病灶位于第四脑室、侧脑室周围,即脑白质区,且注射造影剂后强化效应不明显,笔者考虑为进行性多灶性白质脑病(PML)。PML是一种由人类多瘤病毒中的JC病毒,又称乳头多瘤空泡病毒引起的罕见的亚急性致死性的脱髓鞘疾病。常发生于细胞免疫功能低下的患者。2%~5%的AIDS患者患有PML,其中一半患者以PML为首发表现[5]。病理改变以中枢神经系统脑白质内广泛多灶性部分融合的脱髓鞘病变为主。常以人格改变和智能减退起病,其他神经系统症状和体征包括偏瘫、感觉异常、视野缺损、共济失调等。影像学表现为白质区病变,CT表现为大脑皮质下白质区多发斑片状低密度影,可由融合,双侧对称或不对称,无占位效应,无增强。MRI表现为病灶部位T2均质高信号,T1均质低信号,病灶周边可见轻度强化,占位效应不明显[6]。AIDS合并PML最需要与HIV痴呆综合征相鉴别。HIV痴呆综合征主要表现为痴呆和全脑功能的丧失,而PML表现为局限性脑功能丧失症状。影像学上非对称性、皮质下白质受累和无明显脑萎缩是PML与HIV痴呆综合征的重要鉴别点[7]。另外,AIDS合并PML还需注意和多发性硬化、脑血管病、皮质下动脉硬化性脑病等相互鉴别。
综上所述,艾滋病患者容易出现中枢神经系统病变,且常为首发症状就诊于神经科。但同一临床表现、同一神经系统体征可由不同病因引起[8],如结核菌、隐球菌、病毒、弓形虫等,导致患者病情复杂,预后差,病死率高。因此,综合医院神经科医生掌握艾滋病患者的临床和神经病学特点,有助于在日常工作中更好地认识该病。当遇到疑似中枢神经系统感染或颅脑影像学呈非典型病例的中青年患者,尤其冶游史、静脉吸毒、使用过血制品史,要警惕HIV感染可能,应将HIV抗体检测列为常规,以防漏诊、误诊。
[1]贾建平,陈生第.神经病学[M].7版.北京:人民卫生出版社,2013:256-257.
[2]黄文宇,赵继宗.艾滋病的神经系统并发症[J].国外医学神经病学神经外科学分册,2000,27(4):222-224.
[3]Vignoli AL,Martini I,Haglid KG,et al.Neuroal glycolytic pathway impairment induced by HIV envelope glycoprotein gp120[J].Mol Cell Biochem,2000,215:73-80.
[4]李拯民.艾滋病和结核病[J].中国性病艾滋病,2004,10(1):74-75.
[5]Petito CK,Navia BA,Eun-Sook CHD,et al.Vacuolar myelopaty pathologically rese mling subacute combined degeneration in patients with the acquired immunodeficiency syndrome[J].The New England Journal of Medicine,1985,312(14):874.
[6]巩若箴.获得性免疫缺陷综合征的神经系统影像学表现[J].医学影像学杂志,2003,13(2):121-125.
[7]郝红琳,刘秀琴.获得性免疫缺陷综合征神经系统损害15例分析[J].中华神经科杂志[J],2009,42(1):38-41.
[8]尹光芝,苏慧勇.AIDS并发神经系统病变45例临床分析[J].中国社区医师,2008,10(2):41.
(收稿2014-04-20)
R512.91
D
1673-5110(2015)03-0118-02

