缺血性进展性脑卒中危险因素临床分析
杜桂香
陕西渭南市第一医院心血管神经内科 渭南 714000
缺血性进展性脑卒中危险因素临床分析
杜桂香
陕西渭南市第一医院心血管神经内科 渭南 714000
目的 探讨进展性缺血性脑卒中临床诊断与治疗中的危险因素。 方法 选取2010—2013年我院住院治疗的进展性与非进展性缺血性脑卒中患者各40例,对2组患者的临床资料进行对比分析。 结果 2组患者高热、高血压发生率无明显差异(P>0.05),观察组高血糖、同型半胱氨酸偏高比例以及降压后进展率均明显高于对照组(P<0.05),颈动脉不稳定斑块检出率、中度与重度狭窄率明显高于对照组(P<0.05),各项生化指标均与对照组差异显著(P<0.05)。 结论 降压不合理、生化指标(血糖、全血黏度、纤维蛋白原偏高,高密度脂蛋白偏低)异常、颈动脉不稳定斑块以及中重度狭窄均为进展性缺血性脑卒中的危险因素。
缺血性进展性脑卒中;危险因素;降压;颈动脉斑块;颈动脉狭窄
脑卒中是近年来老年疾病中致残率与病死率最高的3种疾病之一,而在我国逐渐进入老龄化社会的背景下,发病率也呈现出逐年升高的趋势[1],而进展性缺血性脑卒中(progressive ischemic stroke,PIS)是在发病6h后经临床治疗但在7d内病情仍然进行性加重的急性缺血性脑卒中,发病率占缺血性脑卒中的12%~42%,具有致残率与病死率较高的特点,对患者的预后影响较为严重。临床研究中PIS的发病机制与病因还未完全确定,因此,针对PIS发病的危险因素进行深入分析,对疾病的预防控制,减少患者残疾与死亡,具有较大的临床意义。
1 资料与方法
1.1 一般资料 选取2010-07—2013-06在我院住院的40例进展性缺血性脑卒中患者,均符合中华医学会1995年第4届全国脑血管学术会议制定的《各类脑血管疾病诊断要点》中进展性脑缺血性脑卒中的诊断标准,且行颅脑CT或MRI检查后确诊。诊断标准:发病6h后神经功能缺损症状仍持续加重,采用美国国立卫生研究院的脑卒中量表(National Institute of Health stroke scale,NIHSS)进行评价,病情加重前后的2次评分超过2分或死亡,均可诊断为进展性脑卒中。排除经影像学检查后发现的脑梗死后出血及其他血管梗死或心功能不全所引发的进展性脑卒中,排除短暂性脑缺血发作(TIA)、完全性脑卒中以及可逆性缺血性神经功能缺损患者。40例患者中,男25例,女15例,年龄41~74岁,平均(62.8±7.6)岁。选择同期住院治疗的40例非进展性缺血性脑卒中患者作为对照组,男24例,女16例,年龄40~76岁,平均(62.4±7.9)岁。2组患者一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 研究方法 所有患者入院后,均询问病史,测量体温、血压等生命体征并做记录,同时行颈动脉彩色多普勒超声检查、颅脑CT与MRI影像学检查,同时检测血液生化项目与同型半胱氨酸(Hcy)。颈动脉彩色超声检查中的内膜中层厚度(IMT)检测中,IMT<1.0mm为正常水平,1.0~1.2mm为增厚,>1.2mm为颈动脉内膜斑块形成[2]。根据回声的影像学表现,将斑块分为稳定斑块及不稳定斑块。稳定斑块的影像学判定标准为颈动脉斑块表现为强回声,表面较为光滑。不稳定斑块的影像学判定标准为颈动脉斑块表现为不规则与低回声暗区,表面不很光滑,存在火山口形状的龛影,斑块内存在血流信号,偏心指数(斑块厚度与IMT的比值)2以上。而斑块中若同时存在不稳定与稳定两种类型,则为不稳定斑块。颈动脉狭窄的计算方法:颈动脉狭窄率=正常血管管径与最窄处管径的差与正常血管管径的比值。颈动脉狭窄率<30%为轻度颈动脉狭窄,30%~69%为中度颈动脉狭窄,≥70%为重度颈动脉狭窄[3]。
1.3 统计学方法 采用SPSS 15.0软件对数据进行分析处理,计数资料以率(%)表示,采用卡方检验,计量资料采用±s表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 血压、血糖与同型半胱氨酸 2组患者血压、血糖与同型半胱氨酸对比,见表1。进展性缺血性脑卒中患者高热以及高血压发生率与对照组相比无显著性差异(P>0.05),而高血糖发生率、同型半胱氨酸偏高比例以及降压后病情仍继续进展的比例均明显高于对照组(P<0.05)。
2.2 颈动脉超声检验 2组动脉粥样硬化斑块性质比较,见表2。2组患者行颈动脉彩超检查,观察组不稳定斑块检出率显著高于对照组(P<0.05),而稳定斑块检出率显著低于对照组(P<0.05)。

表1 2组患者缺血性脑卒中的相关因素比较[n(%)]

表2 2组患者动脉粥样硬化斑块性质的检查结果比较[n(%)]
2.3 2组动脉狭窄程度比较 见表3。2组患者行颈动脉彩超检查,观察组发现颈动脉狭窄24例,对照组发现颈动脉狭窄22例。观察组颈动脉狭窄轻度比例明显低于对照组(P<0.05),中度与重度狭窄比例显著高于对照组(P<0.05)。

表3 2组动脉狭窄程度比较[n(%)]
2.4 生化指标 2组患者NIHSS评分与生化指标比较,见表4。观察组NIHSS评分相比对照组显著提高(P<0.05),而全血黏度、纤维蛋白原、血糖含量均明显高于对照组(P<0.05),高密度脂蛋白显著低于对照组(P<0.05)。
表4 2组NIHSS评分与生化指标比较 (±s)
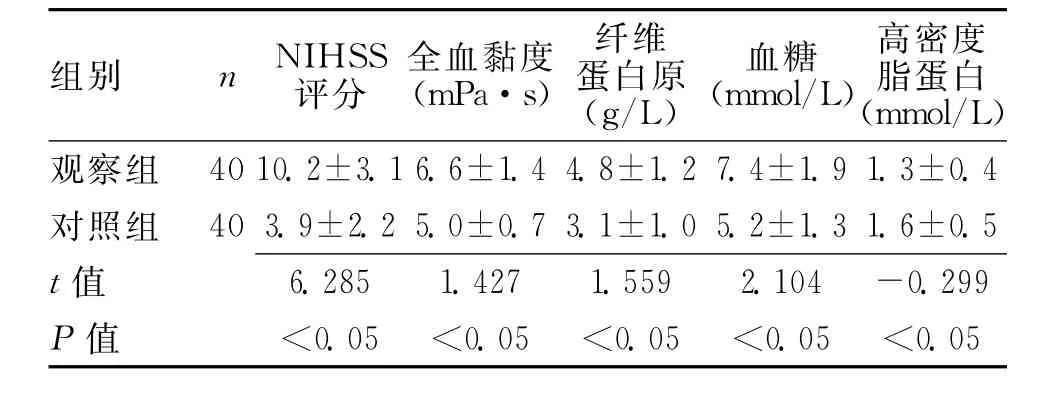
表4 2组NIHSS评分与生化指标比较 (±s)
组别 nNIHSS评分全血黏度(mPa·s)纤维蛋白原(g/L)血糖(mmol/L)高密度脂蛋白(mmol/L)观察组 4010.2±3.1 6.6±1.4 4.8±1.2 7.4±1.9 1.3±0.4对照组 40 3.9±2.2 5.0±0.7 3.1±1.0 5.2±1.3 1.6±0.5 t值6.285 1.427 1.559 2.104-0.299 P值 <0.05 <0.05 <0.05 <0.05 <0.05
3 讨论
高血压是心脑血管疾病发病的重要因素,研究表明,高血压史不是脑卒中进展性的危险因素,但不合理的降压方案可能会由于脑卒中后的低灌注情况而导致脑卒中进展[4]。本次研究中,高血压发生率2组无显著差异,而血压降低后的脑卒中进展率观察组显著升高。推测原因可能是在脑动脉粥样硬化的病理基础上,若存在血管严重病变,有可能在脑血管循环较差的侧支引发梗死。部分患者存在高血压症状,但血压轻微降低后症状可表现为进展性。尤其脉压较低的患者,可能加重半暗带区的缺血症状,进而发展为进展性脑卒中。当前临床研究的大部分观点认为,脑卒中早期的血压下降易引发进展性脑卒中。
糖尿病也可能导致脑梗死的发生与发展,也是进展性脑卒中的主要危险因素。高血糖可能增加血液黏度,渗透压的增加导致血液循环系统处在高凝与高渗状态,会因为加重脑水肿的情况而影响脑部灌注与微循环,持续加重脑梗死。而高血糖可能会对血管内皮造成损伤,减少扩血管物质,促进血小板与白细胞对血管壁的黏附作用,引发广泛性的微血管损伤,加剧梗死区域的血氧供应恶化[5]。急性脑缺血发生后,促进葡萄糖的无氧酵解,引发细胞酸中毒,导致脑组织局部发生水肿、缺血及恶化坏死,引发进展性脑卒中。本次研究中,进展性脑卒中患者高血糖发生率显著提高,同时血糖水平与全血黏度也显著高于对照组,为这一理论提供有力证明。而同型半胱氨酸(Hcy)是含硫的氨基酸,是蛋氨酸的中间代谢物,水平偏高会加重动脉粥样硬化的严重程度。Hcy导致梗死进展的机制可能是:其水平升高,增加动脉粥样硬化程度,从而引起动脉管结构改变及动脉狭窄,从而导致血管内皮结构功能障碍[6]。本次研究中进展性脑卒中高Hcy水平发生率明显升高。
临床研究表明,脑动脉粥样硬化是缺血性脑卒中的主要病理学基础,而不稳定的动脉粥样硬化斑块容易破裂,暴露斑块内部的高凝物质,其与血液接触后,可能引发内源性与外源性凝血机制,加速血栓形成。而颈动脉粥样硬化斑块引发的动脉血管狭窄与闭塞,可能减少动脉血管的血流量,导致远端脑血管进入低灌注状态,侧支循环受到影响,加重局部脑缺血。本次临床研究中,进展性缺血性脑卒中患者的颈动脉粥样硬化不规则斑块、中重度血管狭窄发生率显著高于一般缺血性脑卒中。
综上所述,进展性缺血性脑卒中的发生可能存在多种致病因素,而不良高血压治疗方式、高血糖、高同型半胱氨酸、高血流动力学水平、颈动脉不稳定斑块以及严重颈动脉狭窄均是发病的危险因素。
[1]杨伟民,刘鸣,郝子龙,等.进展性缺血性脑卒中影响因素的前瞻性研究[J].临床神经病学杂志,2011,24(3):164-167.
[2]张华,李冰,刘惠民,等.进展性缺血性脑卒中的危险因素与预测[J].中国综合临床,2011,27(7):731-734.
[3]李和平,杨振.非Caspase依赖细胞凋亡因子对脑缺血/再灌注损伤的作用研究[J].中国实用神经疾病杂志,2013,16(22):57-59.
[4]王亮,谢颖桢.缺血性脑卒中相关危险因素的研究进展[J].中国中医急症,2012,21(10):1 636-1 637;1 639.
[5]胡磊,冯姗姗.青年缺血性脑卒中病因及危险因素的研究进展[J].医学综述,2011,17(11):1 677-1 679.
[6]白亮亭,钟平.进展性缺血性脑卒中相关危险因素分析[J].中华全科医学,2013,11(2):208-210.
(收稿2014-04-25)
Clinical analysis of risk factors of ischemic progressing stroke
Du Guixiang
Department of Cardiovascular Neurology,the First Hospital of Weinan,Weinan 714000,China
Objective To observe the risk factors of clinical diagnosis and treatment for ischemic progressing stroke.Methods Forty cases with progressing and non-progressing stroke treated in our hospital from 2010to 2013were selected. The clinical diagnosis data of two groups was compared.Results There was no evident difference for incidence rate of fever and high blood pressure between two groups(P>0.05).The proportion of hyperglycemia and homocysteine,and progression rate of after depressurization in the observation group was evidently higher than that in the control group(P<0.05).And there was evident difference for biochemical indexes from the control group(P<0.05).Conclusion Irrational depressurization,abnormal biochemical indexes(high blood sugar,blood viscosity and fibrinogen,and low high-density lipoprotein),unstable plaque of carotid artery and moderately severe stenosis are risk factors of progressing stroke.
Ischemic progressing stroke;Risk factors;Anti-hypertension;Carotid artery plaque;Carotid artery stenosis
R743.3
A
1673-5110(2015)03-0011-03

