成人7型腺病毒肺炎的HRCT表现与动态变化
温阿明,杨学东,王培军,洪 伟,杨建辉,刘小琨
腺病毒肺炎可同时伴有肺外多系统损害,如肝、心肌等。文献报道多为儿童腺病毒肺炎,成人腺病毒肺炎报道较少。但近年来,腺病毒感染在我国有散在爆发流行[1-2],应引起高度重视。2013年12月-2014年3月间411医院集中接收某单位出现大量急性发热伴呼吸道症状病例,综合流行病学调查、临床表现分析和实验室检查,确定病原体为7型腺病毒。本文选择腺病毒核酸检测阳性且行胸部高分辨CT(HRCT)检查证实为肺炎者为对象,总结该病的影像学表现,为临床诊断及治疗提供参考。
1 对象与方法
1.1 对象 本组47例,均为男性,年龄17~22岁,以发热起病,其中低热及中等度热38例(80.9%),高热9例(19.1%)。咳嗽 37 例(78.7%),以阵咳多见,咳痰者多为白色黏液痰,未见痰中带血或咯血。肺部异常呼吸音31例(66.0%),胸腔积液4例(8.5%),扁桃体肿大8例(17.1%)。部分患者累及其他系统,其中消化系统有纳差伴或伴呕吐、腹泻7例(14.9%),肝功能损害 6 例(12.8%),心肌酶谱升高4例(8.5%)。神经系统表现为反应性精神异常1例,四肢肌肉酸痛2例,颈部淋巴结肿大3例。
1.2 检查方法
1.2.1 鼻咽分泌物检查 所有患者入院当日或次日取其鼻咽分泌物,制备细胞涂片,用免疫荧光法检测为腺病毒抗原阳性,PCR和血清特异性IgM抗体检测证实为7型腺病毒感染。核酸检测H1N1阳性1例,H5N1阴性。同时合并细菌、真菌感染的重症肺炎3例,合并疱疹病毒阳性1例。
1.2.2 血液检查 CRP升高23例(48.9%),后期D-二聚体升高15例(31.9%),白细胞及中性粒细胞升高为主8例(17.0%),血小板下降5例(10.6%)。
1.2.3 胸部CT检查 所有住院患者于发病第3、7、15、30、45、60 天行 HRCT 扫描。采用西门子双源CT机行高分辨率薄层扫描,扫描参数:120 kV、40 mA,准直 0.6 mm,螺距 0.7,有效层厚 0.75 mm,FOV 350 mm。图像后处理应用工作站(Volume Wizard)对病灶行MPR重建,旋转不同方位立体观察,多方位显示,由3位专业医师(其中2位副主任医师以上)对图像进行分析评价。
1.3 治疗 本组所有病例均为住院患者,其中26例使用抗病毒、抗感染、抗炎及对症、支持治疗,13例予以单纯抗病毒及支持治疗。5例重症肺炎患者加用谷胱甘肽保肝,球蛋白、白蛋白、血浆支持,胸腺肽调节免疫,并加糖皮质激素甲强龙。余3例仅给予支持治疗留院观察。
2 结果
2.1 CT病灶形态及范围 病灶形态有:①肺纹理增多、增粗11例;②小片状磨玻璃影18例;③大片状实变影5例;④支气管气象9例;⑤小结节影6例;⑥肺小疱影1例;⑦胸膜下网状影、条索影4例;有些表现在同一患者混合存在。病灶范围:单一肺段30例(63.8%),两个以上肺段但单一肺叶6例(12.8%);两个或以上肺叶11例(23.4%)。
2.2 病情进展 单一肺段发病30例于发病第3天表现为肺纹理增多,片状、类圆形结节样或沿肺段分布斑片状实变影;发病第7天多数病灶范围缩小,密度减低呈磨玻璃改变,少数合并团簇状实变;发病第15天病灶进一步缩小,边缘廓清,其中1例呈直径约0.6 cm小空洞影(图1);发病第30天所有病灶完全吸收。单一肺叶发病6例于发病第3天表现为肺叶内散在片状、结节样高密度影(图2),边界不清,相应支气管管壁增厚,管腔不通畅;发病第7天病灶相互融合,呈大片实变影伴充气支气管征,叶体积相对缩小,多数病灶伴反应性胸膜均匀增厚,仅1例合并胸腔积液;发病第15天病灶明显缩小,呈散在片状稍高密度或磨玻璃影;发病第30天大部分病灶完全吸收,仅2例病灶转化为慢性胸膜粘连,至发病第45、60天随访胸膜粘连病灶逐渐变小。两个或以上肺叶发病11例于发病第3天表现为双肺散在小片状磨玻璃影表现为主,1例为散在大片实变影,结节样高密度影,边界不清;发病第7天病灶数量减少,范围明显缩小,密度降低呈淡薄云絮状影;发病第15天9例病灶完全吸收。余2例合并细菌、真菌感染的危重患者发病第45天随访,仍有较多的纤维条索状影并伸展至外带直至胸膜下部分小叶间隔增厚;第60天病灶基本吸收,仅呈局限性胸膜粘连表现(图3)。
2.3 转归 随访41例HRCT显示肺纹理增多、肺叶或肺段小片磨玻璃影或结节样密度增高影患者,吸收快并且完全,于30 d以内完全吸收。另6例中5例为确诊为重症腺病毒肺炎,同时合并细菌、真菌感染,表现为单个或多个肺叶实变影伴支气管充气征、局限胸膜增厚及胸腔积液,病灶吸收较慢,临床治愈出院时以及近期复查时表现为病变区小叶间隔增厚、砂粒样钙化,相邻胸膜增厚、粘连等。
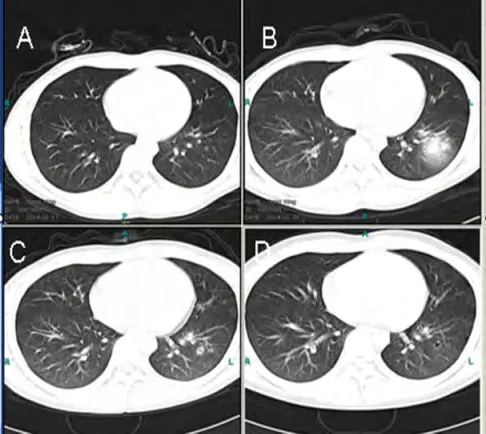
图1 腺病毒肺炎单一肺段发病患者的胸部CT表现
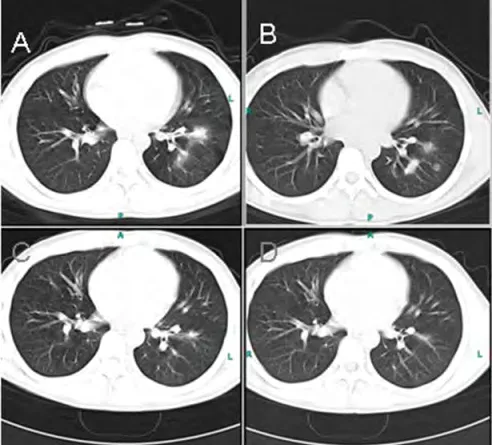
图2 腺病毒肺炎单一肺叶发病患者的胸部CT表现
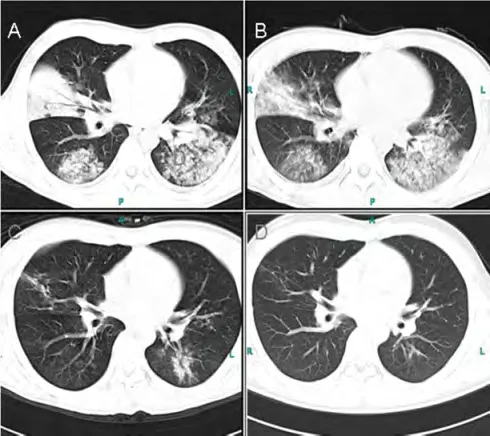
图3 腺病毒肺炎多肺叶发病患者的胸部CT表现
3 讨论
腺病毒是无外壳的双链DNA病毒,能感染人的腺病毒有A~G共7个组,目前已知有55个血清型,其中最常见的致病型为1~8型,7型易引起重症感染。腺病毒感染可累及全身多系统,临床表现多样[3],不同种/型的腺病毒与不同的疾病谱相关,因为腺病毒有不同的组织嗜性。目前认为腺病毒引起呼吸道和结膜感染最为常见,20% ~40%的患者发展为腺病毒肺炎[4]。由腺病毒,尤其是Ad3、Ad7和Ad21引起的社区或军队呼吸道疾病的暴发时有报道[5]。不同地区流行亚型不同,我国主要为Ad7a和 Ad7d。
腺病毒肺炎临床表现缺乏特异性,主要表现为咳嗽、咳痰,发热,纳差等。肺部影像学异常是主要诊断依据,可表现为肺纹理增多、增粗,小片状磨玻璃影、结节状影及实变影,伴胸膜增厚或胸腔积液,病理表现为细支气管炎、肺泡炎、肺间质炎及局限性肺水肿,与楚建平等[6]实验证实腺病毒肺炎病理过程一致。由于儿童呼吸道免疫系统发育不成熟,2岁以下小儿发病较多,且易合并多种并发症。刘爱良等[7]报道213例2岁以下患儿腺病毒肺炎发生3种以上并发症的比例高达47.5%,并发症超过2种时往往预后欠佳。Hong等[8]报道儿童重症腺病毒肺炎死亡率可高达10%,存活者不良后遗症率达14%~60%。近年来也有部队群体性成人腺病毒肺炎报道[9]。健康青年对腺病毒高度易感,容易引起暴发流行[10]。本组病例均有高强度体能训练史,发病可能与个体免疫力下降及冬季气温较低有关。所有患者均以发热起病,肺炎进展较快,病程1~8周,肺部异常以单肺叶为主,重症肺炎仅5例,明显低于儿童重症腺病毒肺炎比例。成人患者症状较轻,并发肺间质性炎症较少,吸收较快、较彻底,并发症及后遗症也明显少于儿童,与张乃春等[11]报道一致。
综上所述,成人腺病毒感染与普通上呼吸道病毒感染者临床表现类似,多表现为轻症。HRCT扫描的重要作用不仅是明确诊断,还可对重症肺炎治疗效果进行动态观察。由于肺间质炎症患者病程明显高于单纯肺实质炎症,HRCT能很好显示肺间质纤维化的细微变化,如肺小叶间隔增厚、胸膜下弧线影等,利用HRCT对组织密度和空间分辨率高的特点,可以动态发现病灶细微变化及分布[12]。CT表现多肺叶受累、肺叶实变多提示重症倾向,病程延长,但极少发生不良愈后。
[1] 李 争,王素玉,袁跃彬,等.一起呼吸道腺病毒感染暴发流行的调查[J].实用医药杂志,2011,28(7):636-638.
[2] 梅卫玲,张建东,毛斐冰,等.一起腺病毒爆发疫情处置的医院感染防控[J].东南国防医药,2014,16(6):666-667.
[3] 尹 红,王善雨.腺病毒55型感染的流行病学特征与预防控制[J].中国当代医药,2012,19(17):13-15.
[4] 全军传染病专业委员会.新突发传染病中西医临床救治课题组.腺病毒感染诊疗指南[J].指南与共识,2013,38(7):529-534.
[5] 唐浏英,许文波.腺病毒分子流行病学研究[J].中华流行病学杂志,2008,29(8):836-839.
[6] 楚建平,张国成,许东亮,等.人腺病毒Ⅲ型致C57BL小鼠实验性腺病毒肺炎实验研究[J].陕西医学杂志,2009,38(4):420-423.
[7] 刘爱良,黄 英,杨 洋,等.儿童重症腺病毒肺炎213例临床特征分析[J].临床儿科杂志,2013,31(8):726-729.
[8] Hong JY,Lee HJ,Piedra PA,et al.Lower respiratory tract infections due to adenovirus in hospitalized Korean children:epidemiology clinical features,and prognosis[J].Clin Infect Dis,2001,32(10):1423-1429.
[9] 谢杨新,涂 波,陈威巍,等.80例成人腺病毒B组55型感染临床分析[J].传染病信息,2013,26(1):45-47.
[10]俞苏蒙,叶晓波,邢云卿,等.入伍新兵364名血清标本中腺病毒的回顾性分析[J].职业与健康,2011,27(24):2894-2896.
[11]张乃春,李文刚,陈 勇,等.成人腺病毒B组7型感染的临床特征分析[J].中华传染病杂志,2014,32(4):225-228.
[12]李 燕,何 玲.小儿腺病毒肺炎的临床与影像表现研究进展[J].中国中西结合影像学杂志,2012,10(4):363-365.

