尿流动力学检查在女性压力性尿失禁诊断和治疗中的价值
徐 锋,刘有黄,傅 点,程 文,高建平,葛京平,张征宇,魏 武
压力性尿失禁(female stress urinary incontinence,SUI)是成年女性(尤其是中老年妇女)的常见病,可严重影响患者的生活质量,但大部分患者临床诊断及术后评估系统不完善。随着尿流动力学在临床上的广泛运用,为了解女性SUI患者术前及术后的尿流动力学特点提供了一种新的指标[1-2]。经闭孔无张力尿道中段悬吊术(transobturator vaginal tape,TVTO)是无张力阴道吊带术(tension-free vaginal tape,TVT)改良后的吊带术式,该手术具有微创、并发症少、易操作等优点,是目前治疗SUI的主要术式之一[3-4]。现分析总结我院 2010年 3月 -2013年2月50例SUI 术前行尿流动力学检查结果并采用TVTO术治疗,疗效满意,报告如下。
1 对象与方法
1.1 研究对象 本组50例女性患者(SUI组),年龄47~74(60.4±4.36)岁;病史3月 ~10年,平均4年,84%(42/50)的患者已绝经,78%(39/50)的患者有自然分娩史,分娩次数2~5次,平均2.6次,20例合并程度不同的膀胱或阴道脱垂。患者均因咳嗽、打喷嚏,甚至行走等动作致腹压增高时有尿液不自主的流出。正常对照组临床均无尿失禁症状,年龄22~65岁 (47.6±7.24)岁。两组年龄等一般资料比较差异无统计学意义(P>0.05)。
1.2 尿流动力学检查方法 使用荷兰MMS Solar尿动力仪,按照国际尿控协会推荐标准方法进行尿动力学测定[15],包括最大尿流率(Qmax)、平均尿流率(Qave)、排尿达峰时间(TQmax)、尿流时间(VT)、B超测膀胱残余尿量(RUV)、膀胱初感容量(FS)、正常排尿感觉容量(ND)、强烈排尿感觉容量(US)、急迫排尿感觉容量(UD)、Valsalva漏尿点压力(VLPP)测定、最大尿流率时逼尿肌压(Pdet-Qmax)、膀胱顺应性(BC)、最大尿道压(MUP)、最大尿道闭合压(MUCP)[5]。
1.3 手术方法 全部SUI患者选用椎管内麻醉,取截石位,留置16号尿管排空膀胱,标记出针点,取距尿道外口下方1.0 cm处阴道前壁纵向切口,长约1.0 cm,钝性游离尿道组织与阴道壁间隙至耻骨降支内侧缘,左侧间隙内放置蝶形引导器,螺旋穿刺针沿着蝶形引导器紧贴耻骨降支内侧缘,并经闭孔膜、闭孔肌、内收肌直至先前标记的皮肤出针点,由螺旋形导针上塑料管带出聚丙烯网带一端。同法引出右侧网带,将吊带中间部分置于尿道中段,吊带和尿道间隙以置入线剪大小为宜,抽出保护套并剪去多余网带,以可吸收缝线间断缝合切口,术后留置尿管48 h,术中注意确保吊带无扭转,避免伤及尿道、膀胱。
1.4 统计学处理 采用SAS10.0软件统计,定量数据采用均数±标准差(±s)表示,两组间比较采用配对t检验,P<0.05为差异有统计学意义。
2 结果
2.1 尿流动力学检查结果 尿流率测定,SUI组正常尿流曲线41例(82%),出现异常尿流曲线9例(18%),正常对照组均为正常排尿曲线(100%)。SUI组出现残余尿10例(20%),合并逼尿肌不稳定性收缩8例(16%),正常对照组均无特殊异常。SUI组 Qmax、Qave 高于正常对照组,MUCP、Pdet.Qmax低于正常对照组(均 P <0.05,表1);行valsalva动作均可诱发漏尿,VLPP为(60.84±23.14)cmH2O。
表1 SUI组与正常对照组尿流动力学各项参数比较(±s)
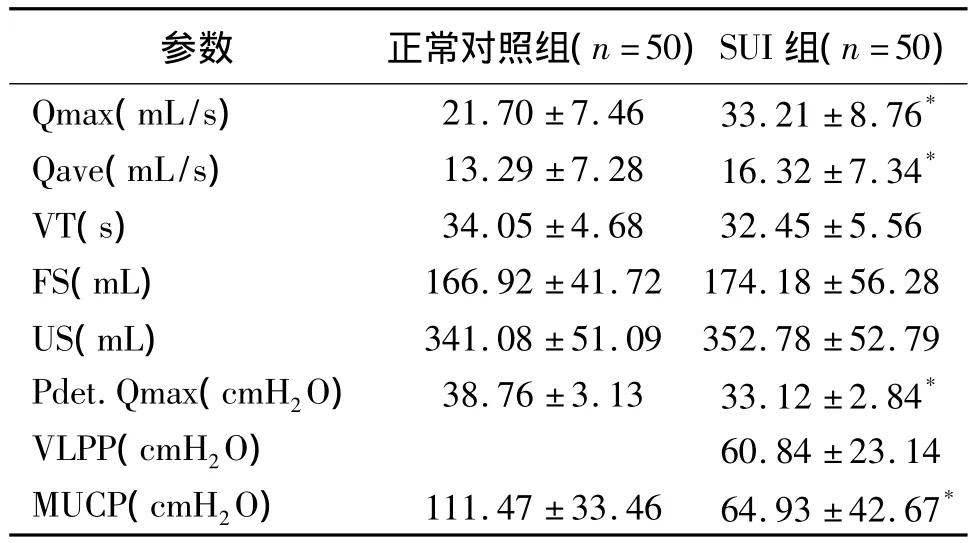
表1 SUI组与正常对照组尿流动力学各项参数比较(±s)
注:与对照组比较,*P <0.05
参数 正常对照组(n=50)SUI组(n=50)Qmax(mL/s) 21.70 ±7.46 33.21 ±8.76*Qave(mL/s) 13.29 ±7.28 16.32 ±7.34*VT(s) 34.05 ±4.68 32.45 ±5.56 FS(mL) 166.92 ±41.72 174.18 ±56.28 US(mL) 341.08 ±51.09 352.78 ±52.79 Pdet.Qmax(cmH2O) 38.76 ±3.13 33.12 ±2.84*VLPP(cmH2O) 60.84 ±23.14 MUCP(cmH2O) 111.47 ±33.46 64.93 ±42.67*
2.2 SUI组手术前后尿流动力学检查结果 手术用时20~35(25.6±3.91)min。术中出血少。术后留置尿管2 d,50例术后去除导尿管均可自主排尿。2例出现膀胱过度活动症,自行缓解。全部患者门诊随访24~48个月,平均28个月,均无排尿困难、尿失禁复发,治疗效果满意。38例分别在术后的8~14个月内接受再次行尿流动力学检查。与术前相比较,Qmax、Pdet.Qmax和 VLPP 的变化较明显(P<0.05,表2)。其余所及参数无明显变化。
表2 SUI组术前术后尿动力学参数对比(±s)
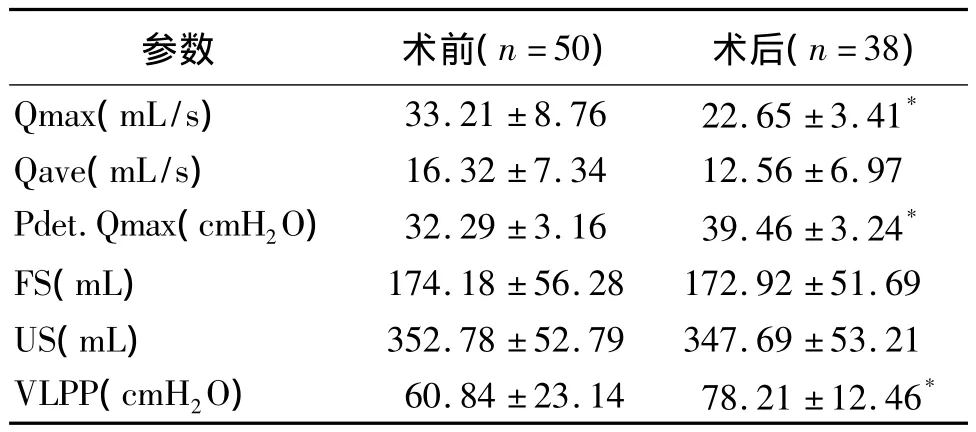
表2 SUI组术前术后尿动力学参数对比(±s)
注:与术前比较,*P <0.05
参数 术前(n=50) 术后(n=38)Qmax(mL/s) 33.21 ±8.76 22.65 ±3.41*Qave(mL/s) 16.32 ±7.34 12.56 ±6.97 Pdet.Qmax(cmH2O) 32.29 ±3.16 39.46 ±3.24*FS(mL) 174.18 ±56.28 172.92 ±51.69 US(mL) 352.78 ±52.79 347.69 ±53.21 VLPP(cmH2O) 60.84 ±23.14 78.21 ±12.46*
3 讨论
女性SUI是当前医学研究的热点,国际尿控协会将其定义为在尿动力学上具有一定临床特征的疾病,指喷嚏或咳嗽等腹压增高时出现不自主的尿液外漏。研究显示,17~79岁的女性尿失禁发病率为9% ~72%,其中SUI是最常见的尿失禁类型,对女性生活质量及健康状况造成严重影响[6]。在我国成年女性SUI发病率相对较少,患病率为18.9%,但50~59岁女性SUI患病率最高,为28%,可能同大多数女性因为羞于就医并认为该病涉及隐私相关[7]。其发病机制尚未明确,考虑与尿道闭合不全有关,腹压增加时膀胱内压力超过膀胱颈部和尿道括约肌产生的尿道闭合压,出现尿失禁[8]。尿流动力学改变表现为充盈性膀胱测压时,在腹压增加而无逼尿肌收缩的情况下出现不随意漏尿,最大尿道压及最大尿道闭合压降低。尿流动力学检查可以帮助诊断尿失禁的类型,同时评价逼尿肌功能,指导临床治疗及预测术后效果[9-10]。
本研究显示,膀胱测压发现SUI组的膀胱初感容量,强烈排尿感觉容量与正常对照组无明显差异,但在SUI组行咳嗽诱发漏尿可测得漏尿点压力。SUI组患者最大尿流率(Qmax)、平均尿流率(Qave)均明显高于对照组,反映SUI患者尿道闭合压较低。尿道最大闭合压是导致SUI产生的关键因素之一,尿道闭合压由横纹肌(33%)、皮下黏膜血管丛(28%)、平滑肌和结缔组织(39%)控制,所以停经后随着雌激素水平降低使尿道血管及骨骼肌肉中胶原蛋白数量改变致尿道压力下降,以及产后盆腔肌肉和附着的结缔组织损伤均是SUI的常见病因。
SUI患者经保守治疗效果差,仅能缓解症状,治愈仍需手术治疗。手术治疗的方式约有100余种,如膀胱尿道悬吊固定术、阴道前臂壁修补等手术,疗效均不满意[11-12]。TVT 是治疗 SUI的标准术式,但有损伤盆腹腔脏器、出血以及术后排尿困难等并发症。2003年 De Leval[13]首次提出 TVT改良术式TVTO,TVTO术中吊带穿刺路径经两侧闭孔的耻骨降支,穿过闭孔内肌、膜及外肌,避开了耻骨后隙、膀胱及膀胱附近的血管,从大腿根部附近穿出从而起到悬吊作用,减少了器官损伤及出血等并发症的发生,术中无需行膀胱镜检查,简化手术操作,使手术的安全性和成功率增加,是迄今报道创伤最小的治疗SUI的术式[14]。排尿困难和尿潴留是TVTO最常见的并发症。本组术后仅有2例出现膀胱过度活动症,均为术前合并不稳定膀胱患者,因未明显影响日常生活通过观察等待后好转,考虑主要由于尿道、膀胱局部手术创伤、组织炎症所致。临床上建议SUI合并不稳定膀胱,可先用药物控制不稳定膀胱3月后再酌情考虑行手术治疗。因行TVTO术后患者尿道闭合压明显提高,所以与术前比较,患者Qmax、Pdet-Qmax、VLPP 的变化有显著差异(P < 0.05)。虽然术后Qmax降低,但多次复查Qmax数值仍在正常尿流率数值范围内。部分患者在术后排尿时要加大逼尿肌压力,术后随访中发现排尿时间较术前稍延长,但残余尿量均无明显增加。漏尿点压力术后明显增高提示手术效果显著,但初始尿意的膀胱容量、排尿量等术前术后无明显改变。
随着我国人口老龄化及居民健康意识增强,SUI的发病率及检出率逐年增加,可能会带来较严重的卫生和社会问题。尿流动力学检查有助于了解女性SUI患者的膀胱及尿道功能进而分析尿失禁类型,为选择正确的治疗方法,评价术后治疗效果有着重要意义。
[1] vanLeijsen SA,Mengerink BB,Kluivers KB.Urodynamics before stress urinary incontinence surgery[J].Curr Opin Obstet Gynecol,2014,26(5):398-403.
[2] Leone Roberti Maggiore U,Ferrero S,Salvatore S.Value of urodynamics before stress urinary incontinence surgery:a randomized controlled trial[J].Obstet Gynecol,2013,122(4):904-905.
[3] Liu HF,Feng GW,Zhang RL,et al.Short-term efficacy pelvic floor electrical stimulation and pelvic floor training for female patients with idiopathic detrusor overactivity and stress urinary incontinence[J].Chin J Urol,2009,30(6):412.
[4] Garely AD,Noor N.Diagnosis and surgical treatment of stress urinary incontinence[J].Obstet Gynecol,2014,124(5):1011-1027
[5] Schäfer W,Abrams P,Liao L,et al.Good urodynarnic practices:uroflowmetry,filling cystometry,and pressure-flow studies[J].Neurourol Urodyn,2002,21(3):261-274.
[6] Minassian VA,Drutz HP,Al-Badr A.Urinary incontinence as a worldwide problem[J].Int J Gynaecol Obstet,2003,82(3):327-338.
[7] 中华医学会妇产科学分会妇科盆底学组.女性压力性尿失禁诊断和治疗指南[J].中华妇产科杂志,2011,46(10):796-798.
[8] 田 丽,古丽娜·阿巴拜克力.压力性尿失禁的流行病学及相关因素的研究进展[J].医学研究生学报,2011,24(1):82-86.
[9] Padmanabhan P,Dmochowski R.Urinary incontinence in women:a comprehensive review of the pathophysiology,diagnosis and treatment[J].Minerva Ginecol,2014,66(5):469-478.
[10] Campeau L.Urodynamics in stress incontinence:when are they necessary and how do we use them?[J]Urol Clin North Am,2014,41(3):393-398.
[11]朱 红,陈俊汇,程 文,等.经阴道无张力性尿道中段悬带术治疗女性压力性尿失禁[J].医学研究生学报,2004,17(10):1050-1051.
[12]宋岩峰,黄 润,瀚许波,等.筋膜悬带对女性压力性尿失禁的治疗作用[J].东南国防医药,2003,5(4):243-246.
[13] De Leval J.Novel surgical technique for the treatment of female stress urinary incontinence:transobturator vaginal tape inside-out[J].Eur Urol,2003,44(6):724-730.
[14] Wein AJ,Penson DF.Re:Transobturator TVT-O Versus Retropubic TVT:results of a multicenter randomized controlled trial at 24 months follow-up[J].J Urol,2012,187(1):203-204.

