经直肠超声与磁共振融合成像实时精准前列腺穿刺初步应用报告
侯建全 席启林 浦金贤 欧阳骏 李纲 孙军 王希明 董凤林 严春寅 平季根 袁和兴 黄玉华黄琛 马超 谢立平 叶章群
经直肠超声(TURS)引导下前列腺穿刺活检是诊断前列腺癌的传统方法,但相当一部分前列腺癌病灶超声不易发现,穿刺时靶向性不足,使得经典的12针系统穿刺假阴性率高达47%[1]。近年来,3.0T多参数磁共振(mpMRI)诊断前列腺癌的敏感性高达80%[2],因此,通过软件将超声与mpMRI图像融合,TRUS可以实时显示相同扫描切面的MRI图像,从而实现TRUS导航下对mpMRI高度怀疑前列腺癌的病灶进行靶向精准穿刺,以期提高前列腺癌检出率。我们近期完成TRUS/MRI融合成像实时精准前列腺穿刺(targeted biopsy,TB)24例,现报告如下。
对象与方法
一、临床资料
2015年8月至2015年9月间在苏州大学附属第一医院泌尿外科门诊就诊怀疑前列腺癌的患者共24例,均为首次行前列腺穿刺活检,应用3.0T mpMRI扫描前列腺,扫描层厚3mm。选取病例均符合以下要求:血清PSA 4~20ng/ml,直肠指检(DRE)前列腺表面未触及结节或孤立的小结节,MRI-T2WI、弥散加权成像(DWI)和动态增强扫描(DCE)至少一个参数提示前列腺癌。本组病例年龄49~87岁,平均(64.3±5.2)岁。首次就诊以体检发现PSA升高22例,下尿路症状2例;DRE前列腺表面未触及结节21例,触及小结节3例;血清PSA 4~10ng/ml 12例,11~20ng/ml 12例;MRI扫描病灶位于外周带18例,移行带6例;mpMRI参数提示前列腺癌存在可能性高16例,提示前列腺癌的可能性低8例。
二、TRUS/MRI融合成像经会阴前列腺穿刺方法(图1~3)
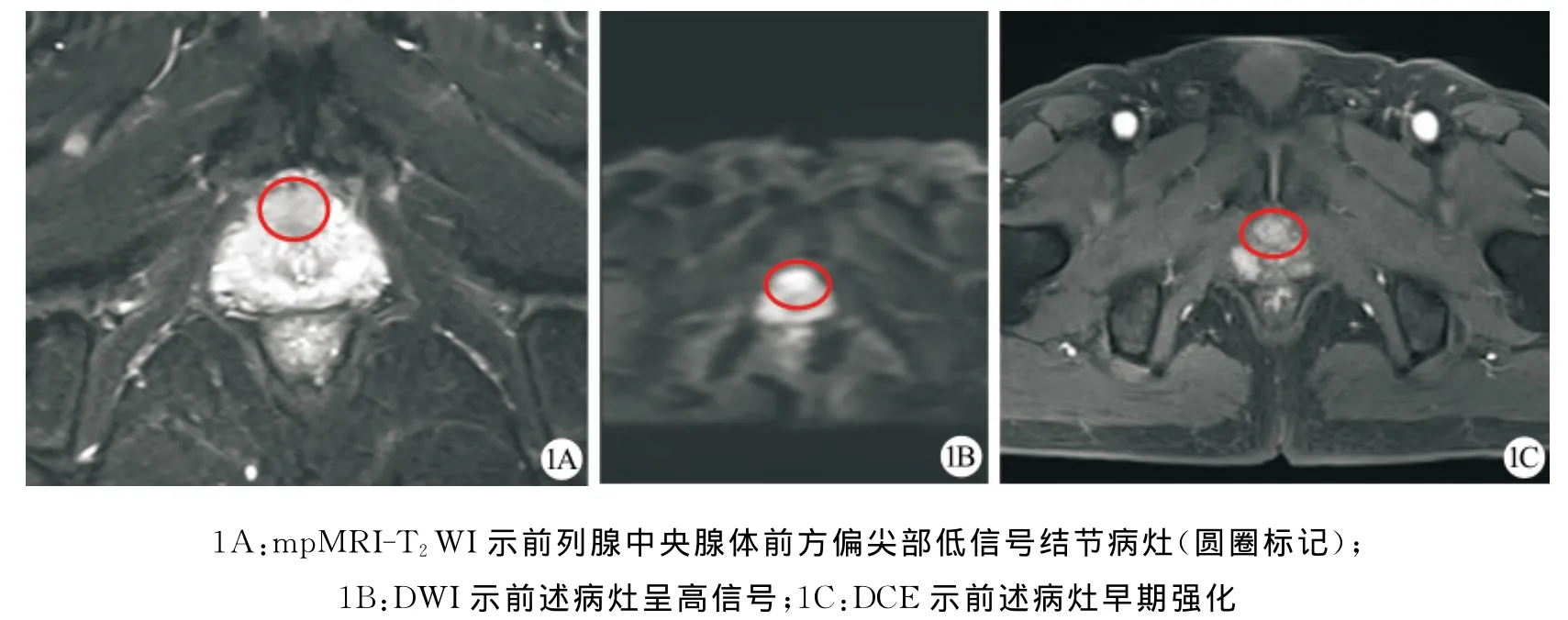
图1 患者,男,71岁。血清PSA升高1年,DRE前列腺Ⅱ度大,质地中等,表面未触及结节,B超报告前列腺增生,大小5.6cm×4.8cm×3.5cm,血清PSA 7.35ng/ml,f/t=0.07
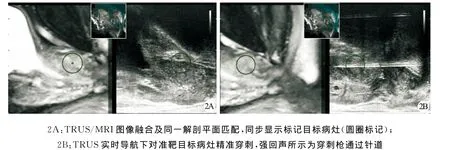
图2 同一患者(图1所示)TRUS/MRI融合成像穿刺过程
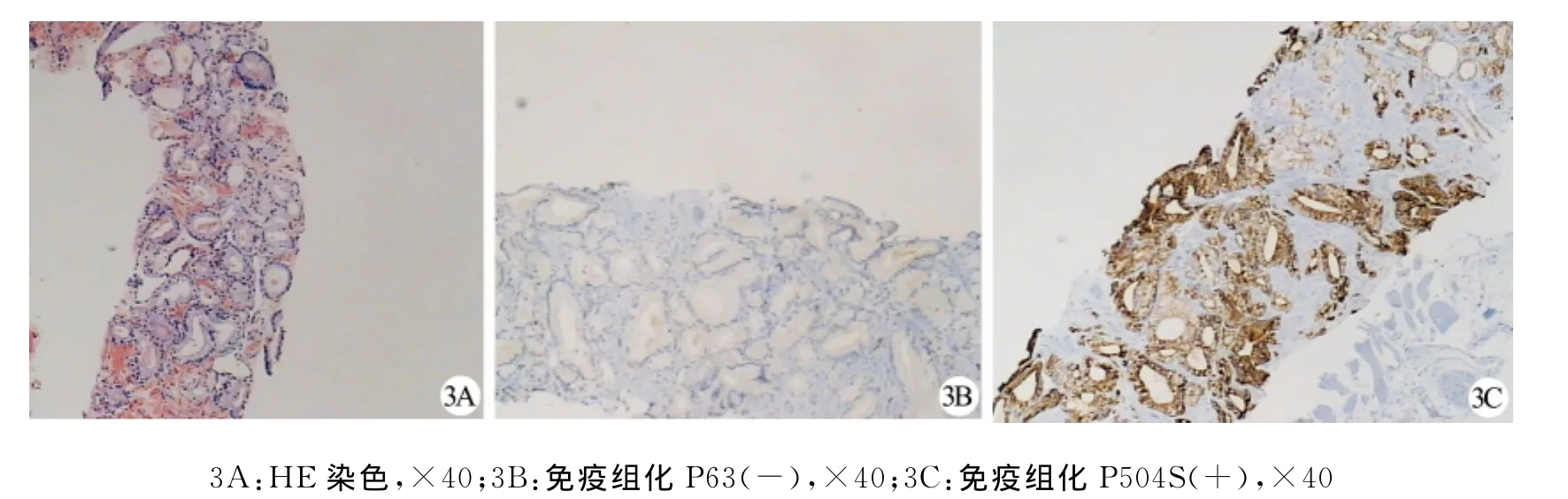
图3 同一患者穿刺活检病理报告靶目标病灶前列腺腺癌,Gleason评分3+3=6分,病灶以外系统穿刺6针均为前列腺增生
所有病例均采用静脉全麻,截石位,经会阴进行前列腺穿刺。应用日立公司实时超声多影像融合导航系统(real-time virtual sonography navigation,RVS),将DICOM格式的mpMRI原始数据导入RVS超声主机,选取有明显异常信号的T2WI、DWI或DCE图像,标记目标病灶,TRUS作前列腺矢状面扫描,以尿道内口和尿道解剖标记与相同切面MRI图像进行匹配。切换至轴位横断面,以精囊、膀胱等解剖标记进一步校正TRUS/MRI图像同步情况,TRUS同步显示mpMRI标记的目标病灶。确认TRUS/MRI图像同步良好后,TRUS作前列腺矢状面扫描,找到“+”标记的目标病灶,在穿刺支架引导下用18G一次性穿刺枪经会阴进针,接近靶目标中心施发穿刺枪,转换横断面扫描确认针道进入靶目标,获取组织后甲醛固定。靶目标穿刺2针,再从左右2侧叶常规系统性穿刺(systematic biopsy,SB)6~12针。穿刺完毕后,抗炎治疗3d。
三、统计学方法
采用统计软件SPSS 13.0进行数据分析。定性资料采用率描述,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
结 果
所有病例均未出现发热,一过性血尿2例,穿刺后次日出院。穿刺阳性共14例,Gleason评分3+3分6例,3+4分4例,4+3分1例,4+4分2例,4+5分1例。
TB与SB的前列腺癌检出率分别为58.3%(14/24)和37.5%(9/24),两组比较差异无统计学意义(P=0.248);14例TB阳性患者共穿刺36针,其中30针阳性(83.3%),9例SB阳性患者共穿刺78针,其中37针阳性(47.4%),两组穿刺针数阳性率比较差异有统计学意义(P<0.001);mpMRI参数提示前列腺癌存在可能性高的16例中穿刺阳性13例(81.3%),mpMRI参数提示前列腺癌存在可能性低的8例中穿刺阳性1例(12.5%),两组比较差异有统计学意义(P=0.002)。
讨 论
传统的前列腺系统穿刺仍然存在一定的假阴性率、错误的危险分层以及临床非显著癌的检出,穿刺阴性同时伴有PSA持续异常的患者会进行反复的前列腺穿刺活检。一项2 526例前列腺穿刺活检的研究报告显示,首次、第2、3和4次重复穿刺的阳性率分别为17%、14%、11%和9%[3],重复穿刺的前列腺癌检出率仍然非常低,而且重复穿刺检出的大多数为临床非显著癌[4],同时增加了穿刺并发症和医疗费用。近年来,TRUS/MRI融合穿刺技术有望克服系统穿刺的弊端,从而改善中、高危前列腺癌活检的灵敏度,对肿瘤级别和体积更加精确的评估,减少对低危前列腺癌的过度检出,避免对低危人群进行活检,以及减少穿刺活检的针数。
Sonna等[5]对先前穿刺阴性的105例患者应用TRUS/MRI融合靶向前列腺穿刺,同时对每例患者进行12针的系统穿刺,研究发现TB前列腺癌检出率为34%,明显高于Roehl等[3]关于重复穿刺阳性率的报道。其中,TB临床显著癌检出率明显高于SB(91%vs 54%)。本组病例均为首次前列腺穿刺活检,TB穿刺前列腺癌检出率为58.3%,显著高于Roehl等[3]报道的首次系统穿刺的前列腺癌检出率(17%),这与我们纳入研究的病例标准有关,本组病例除了血清PSA异常外,mpMRI至少一个参数提示存在前列腺癌的可能性。我们同时对本组病例进行的6~12针SB穿刺的前列腺癌检出率为37.5%,TB明显高于SB,但差异未达到统计学意义,仍然需要大样本的病例进行研究。另外,可能与前列腺癌病灶体积等因素有关。
本组14例TB阳性患者共穿刺36针,其中30针阳性(83.3%)。9例SB阳性患者共穿刺78针,其中37针阳性(47.4%),TB穿刺标本的阳性率显著高于SB,表明TB穿刺标本的质量明显高于SB。除此之外,有5例前列腺癌患者SB没有发现而是通过TB得以明确诊断,表明TB可以提高穿刺灵敏度。另外,前列腺尖部前方及两侧面病灶通过首次系统穿刺容易漏诊[6],结合mpMRI对病灶的准确定位和经会阴TB的精准穿刺,可以提高该部位病灶的癌症检出率。
本组病例mpMRI扫描条件设置相同,均由同一名高年资副主任医师阅片和诊断,保证了mpMRI诊断的一致性,从而为TRUS/MRI融合实时精准穿刺提供关于病灶部位、大小和性质的准确信息。2012年欧洲泌尿生殖放射学会制定和通过的前列腺影像报告和数据系统(PI-RADS)规范了前列腺MRI的报告以及诊断,减少易混淆的影像描述和模糊的诊断结果。PI-RADS对T2WI、DWI和DCE 3个序列的图像分别进行了1~5分的量化评分标准,分数越高,临床诊断前列腺癌的可能越大[7]。本组病例结果显示,mpMRI诊断结果与穿刺活检病理结果有较好的一致性,mpMRI高度怀疑存在前列腺癌的患者行TB诊断阳性率也高。最近一项研究结果显示,对于PSA<10ng/ml和DRE正常的低危人群,如果前列腺体积<33ml,同时mpMRI正常,那么发生临床显著癌的可能性为2.5%~4.9%,所以,约1/3的mpMRI正常的小体积前列腺的低危人群可以避免行前列腺穿刺活检[8]。表明mpMRI诊断结果对指导前列腺穿刺活检的重要性,如果结合准确和可量化的PI-RADS的MRI报告,我们可以有针对性的进行高质量的TRUS/MRI融合成像实时精准前列腺穿刺,一方面可以避免不必要的穿刺,另一方面可以改善TB穿刺的灵敏度,减少穿刺活检的针数,提高临床显著前列腺癌的检出率。
本研究由于样本量较小,有关TRUS/MRI融合成像实时精准前列腺穿刺的优势仍然需要多中心、大样本病例进一步验证。
[1] Taira AV,Merrick GS,Galbreath RW,et al.Performance of transperineal template-guided mapping biopsy in detecting prostate cancer in the initial and repeat biopsy setting[J].Prostate Cancer Prostatic Dis,2010,13(1):71-77.
[2] Bjurlin MA,Meng XS,Nobin JL,et al.Optimization of prostate biopsy:the role of magnetic resonance imaging targeted biopsy in detection,localization and risk assessment[J].J Urol,2014,192(3):648-658.
[3] Roehl KA,Antenor JA,Catalona WJ.Serial biopsy results in prostate cancer screening study[J].J Urol,2002,167(6):2435-2439.
[4] Zaytoun OM,Stephenson AJ,Fareed K,et al.When serial prostate biopsy is recommended:most cancers detected are clinically insignificant[J].BJU Int,2012,110(7):987-992.
[5] Sonna GA,Chang E,Natarajan S,et al.Value of targeted prostate biopsy using magnetic resonance-ultrasound fusion in men with prior negative biopsy and elevated prostate-specific antigen[J].Eur Urol,2014,65(4):809-815.
[6] Bjurlin MA,Wysock JS,Samir S.optimization of prostate biopsy:review of technique and complications[J].Urol Clin North Am,2014,41(2):299-313.
[7] 邓明,王良,胡道予,等.前列腺影像报告和数据系统指南(PI-RADS)解读及典型病例分析[J].放射学实践,2013,28(10):998-1001.
[8] Numao N,Yoshida S,Komai Y,et al.Usefulness of pre-biopsy multiparametric magnetic resonance imaging and clinical variables to reduce initial prostate biopsy in men with suspected clinically localized prostate cancer[J].J Urol,2013,190(2):502-508.

