支原体肺炎患儿外周血Treg/Th17细胞平衡变化及临床意义*
熊远青 黄河 姚霖 王筱璐 唐碧莲 汤慧丽
支原体肺炎患儿外周血Treg/Th17细胞平衡变化及临床意义*
熊远青①黄河①姚霖①王筱璐①唐碧莲①汤慧丽①
目的:检测不同时期支原体肺炎(MPP)患儿外周血Treg细胞、Th17细胞及其相关细胞因子TGF-β、IL-10、IL-17和IL-6水平,观察其变化规律,探讨MPP急性期免疫失衡发病机制。方法:40例MPP患儿及20例非MP感染性支气管肺炎在急性期(发病<2周)及病程4周时空腹抽取外周静脉血5 mL,使用流式细胞仪检测Treg细胞、Th17细胞的百分率,ELISA方法检测TGF-β、IL-10、IL-17和IL-6细胞因子水平,同时与20例健康体检儿进行比较。结果:急性期MPP组Treg细胞百分率低于正常对照组(P<0.05);病程4周时,MPP组Treg细胞百分率明显提高,MPP组TGF-β、IL-10水平低于非MP感染组及正常对照组(P<0.05)。急性期及病程4周时,MPP组患儿Th17细胞百分率及IL-17、IL-6水平均高于非MP感染组和正常对照组患儿(P<0.05)。结论:儿童MPP感染与免疫调节紊乱密切相关,急性期存在明显的免疫失衡,Treg/ Th17细胞失衡及其相关效应因子的表达在儿童MPP感染起到重要的作用。
肺炎支原体肺炎; Treg细胞; Th17细胞; 儿童
First-author’s address:Shenzhen Futian People’s Hospital,Shenzhen 518033,China doi:10.3969/j.issn.1674-4985.2015.36.020
肺炎支原体肺炎(MPP)近年来发病年龄明显提前,发病率增加且伴有广泛多系统的肺外并发症。研究认为MP感染与免疫有关,存在机体免疫反应、免疫逃逸、免疫调节、免疫抑制等。但MP感染的发病机理仍不十分清楚。虽然MP是呼吸道细胞外病原,但也存在于呼吸道细胞内,抗生素很难完全将其胞内菌清除消灭,如抗生素应用时间过短,治疗不彻底则容易复发。本研究通过检测不同时期MPP患儿外周血Treg细胞、Th17细胞及其分泌细胞因子IL-10、TGF-β、IL-17及IL-6水平,观察支原体肺炎患儿外周血Treg/Th17细胞平衡变化,探讨MPP急性期免疫失衡发病机制,为以后的免疫治疗提供理论依据,并对判断MPP感染的严重程度和预后有一定的指导意义。
1 资料与方法
1.1 一般资料 选取2011年1月-2013年1月本院儿科收治的急性期MPP患儿40例为试验组,其中男21例,女19例,平均年龄(5.6±2.8)岁,病程2周以内,ELISA方法检测血清特异性MP-IgM,≥1∶160为阳性。诊断符合《诸福棠实用儿科学》(第7版,胡亚美等主编)诊断标准。阳性对照组:非MP感染支气管肺炎患儿20例(同期本院住院,采用15种呼吸道病原筛查及痰培养检查,排除混合感染)。正常对照组:健康体检儿20例(来自本院门诊并经家长同意),均无慢性病史,无哮喘史及过敏史,近2周内无感染病史及服用影响免疫药物。入选对象均排除先天性疾病、免疫缺陷及营养不良等。三组研究对象的一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 材料 TGF-β、IL-10、IL-17及IL-6 ELISA试剂盒(美国R&D公司)。抗人单克隆抗体(美国贝克曼 Beckman公司)。流式细胞仪、溶血制备仪(美国贝克曼库尔特公司),酶标仪(美国Thermo公司)。
1.3 标本采集、检测 MPP患儿在急性期(发病2周内)、病程第4周空腹抽取静脉血5 mL(EDTA抗凝);非MP感染支气管肺炎患儿(发病7 d内)、正常对照组:采血2 mL,离心,-70 ℃冷冻备用。流式细胞仪检测Treg及Th17细胞的百分率,ELISA方法检测TGF-β、IL-10、IL-17及IL-6等细胞因子水平。
1.4 统计学处理 应用SPSS 15.0统计学软件进行数据分析,计量资料以(±s)表示,多组比较采用单因素方差分析,组间比较采用q检验,以P<0.05为差异有统计学意义。
2 结果
2.1 Treg、Th17细胞的百分率 经检测,MPP组急性期Treg的细胞百分率低于正常对照组(P<0.05),MPP组急性期与非MP感染组比较差异无统计学意义(P>0.05)。病程4周时MPP组和非MP感染组与急性期比较均有提高(P<0.05);在急性期和病程4周时MPP患儿的Th17细胞百分率均高于非MP感染组及正常对照组患儿(P<0.05);急性期非MP感染组患儿Th17细胞的百分率高于正常对照组(P<0.05),病程4周时与正常对照组比较差异无统计学意义(P>0.05),见表1。
2.2 血浆TGF-β、IL-10水平 急性期MPP组患儿TGF-β、IL-10水平低于非MP感染组及正常对照组(P<0.05);病程4周时MPP组及非MP感染组患儿TGF-β、IL-10水平均有明显提高(P<0.05),但MPP组低于非MP感染肺炎组及正常对照组(P<0.05),见表2。
表1 各组外周血Treg细胞、Th17细胞的比较(±s) %
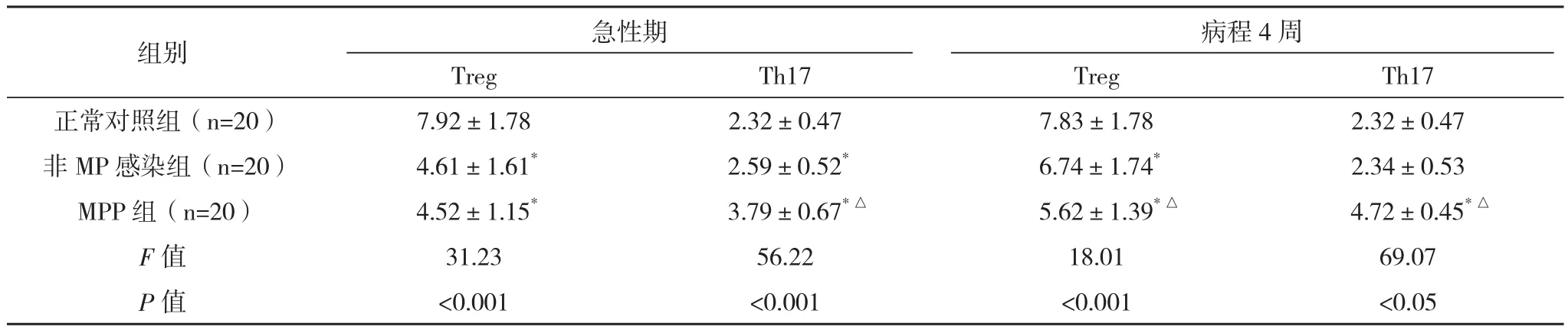
表1 各组外周血Treg细胞、Th17细胞的比较(±s) %
*与正常对照组比较,P<0.05;△与非MP感染组比较,P<0.05
病程4周组别急性期TregTh17TregTh17正常对照组(n=20)7.92±1.782.32±0.477.83±1.782.32±0.47非MP感染组(n=20) 4.61±1.61*2.59±0.52*6.74±1.74*2.34±0.53 MPP组(n=20) 4.52±1.15*3.79±0.67*△5.62±1.39*△4.72±0.45*△F值31.2356.2218.0169.07 P值<0.001<0.001<0.001<0.05
表2 各组外周血细胞因子TGF-β、IL-10表达水平的比较(±s) pg/mL
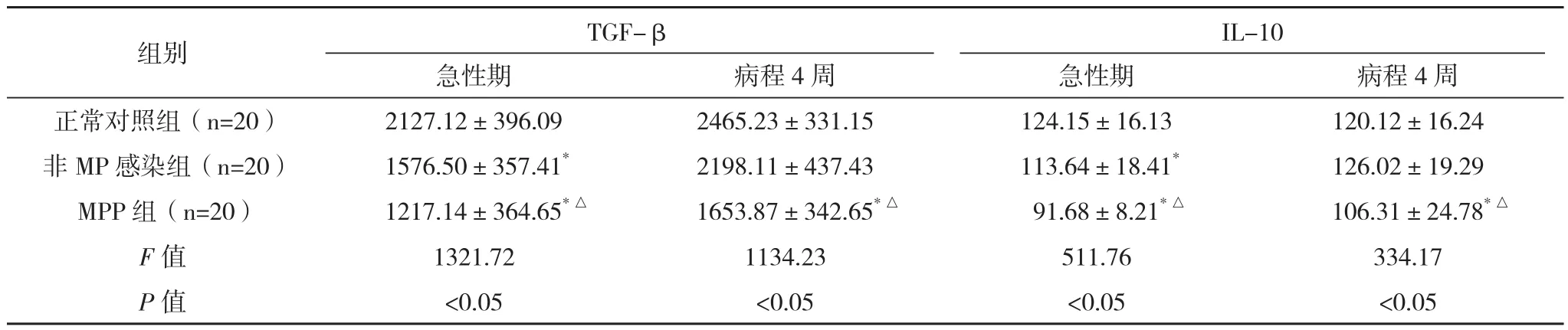
表2 各组外周血细胞因子TGF-β、IL-10表达水平的比较(±s) pg/mL
*与正常对照组比较,P<0.05;△与非MP感染组比较,P<0.05
IL-10组别TGF-β急性期病程4周急性期病程4周正常对照组(n=20)2127.12±396.092465.23±331.15124.15±16.13120.12±16.24非MP感染组(n=20) 1576.50±357.41*2198.11±437.43 113.64±18.41*126.02±19.29 MPP组(n=20) 1217.14±364.65*△1653.87±342.65*△91.68±8.21*△106.31±24.78*△F值1321.721134.23511.76334.17 P值<0.05<0.05<0.05<0.05
2.3 血浆IL-17、IL-6水平 急性期及病程4周时MPP患儿IL-17、IL-6水平均高于非MP感染肺炎组和正常对照组(P<0.05);非MP感染肺炎组患儿IL-17、IL-6水平在急性期高于正常对照组(P<0.05),病程4周时与正常对照组比较差异无统计学意义(P>0.05)。病程4周时,MPP患儿IL-17、IL-6水平较急性期升高(P<0.05),非MP感染肺炎组患儿IL-17、IL-6水平较急性期下降接近正常对照组(P<0.05),见表3。
表3 各组外周血细胞因子IL-17、IL-6表达水平(±s) pg/mL
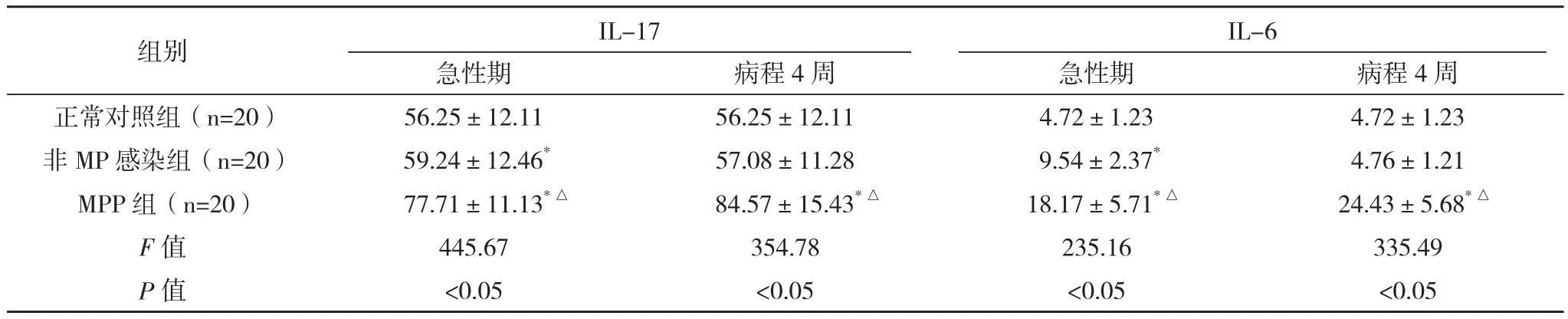
表3 各组外周血细胞因子IL-17、IL-6表达水平(±s) pg/mL
*与正常对照组比较,P<0.05;△与非MP感染组比较,P<0.05
IL-6组别IL-17急性期病程4周急性期病程4周正常对照组(n=20)56.25±12.1156.25±12.114.72±1.234.72±1.23非MP感染组(n=20) 59.24±12.46*57.08±11.28 9.54±2.37*4.76±1.21 MPP组(n=20) 77.71±11.13*△84.57±15.43*△18.17±5.71*△24.43±5.68*△F值445.67354.78235.16335.49 P值<0.05<0.05<0.05<0.05
3 讨论
Treg细胞和Th17细胞在机体免疫和疾病发生中起着不同的作用。Treg细胞作为一种调节性T细胞在机体免疫系统中发挥着重要的免疫负调节功能,对维持机体免疫功能稳定起着重要的作用[1]。Th17细胞和Treg细胞具有共同的起源,像Thl细胞和Th2细胞一样,Th17细胞与Treg细胞在分化及其功能上呈互相抑制关系[2]。另外,Treg细胞不但可以促进Th17细胞的发育,而且可分化为Th17细胞,Treg细胞向Th17细胞的转化可能是机体的一个生理性调节机制[3],正常状态下,Treg细胞可以调控机体自身免疫,发生感染时,其分泌的炎性细胞因子如IL-1β及IL-6,可诱导Treg细胞转化为Th17细胞,从而产生清除感染所必需的有力的免疫应答。
本研究显示,急性期MPP组患儿外周血Treg细胞百分率低于正常对照组(P<0.05),IL-10、TGF-β水平低于非MP感染肺炎组及正常对照组(P<0.05)。MPP急性期外周血Treg细胞数量及IL-10、TGF-β水平均明显降低,提示在MPP急性期Treg细胞的免疫抑制作用降低。Th17细胞百分率均高于非MP感染肺炎组和正常对照组(P<0.05),在急性期及病程4周时,MPP患儿IL-17、IL-6水平均高于非MP感染肺炎组和正常对照组(P<0.05),推测Th17细胞可能参与了MPP病理生理的发展过程。Th17和Treg细胞正常机体状态下两者相互制约,其免疫平衡有利于维持机体内稳态[4]。研究证实Th17/Treg免疫平衡与MPP的发生与发展密切相关[5]。
病程4周时MPP组Treg细胞的百分率与正常对照组比较有显著提高,而MPP组、非MP感染组Treg细胞的百分率仍低;MPP组及非MP感染组患儿TGF-β、IL-10水平有显著提高,MPP组低于非MP感染组及正常对照组。提示MPP急性期存在明显的免疫失衡,Treg细胞数量下降引起的免疫抑制功能下降,一方面可导致免疫失衡,而另一方面有利于免疫系统清除支原体。Treg细胞可通过调节宿主免疫应答和MP感染之间的平衡,参与MPP的发病机制,从而为MP感染的免疫治疗提供了新的思路。
MPP患儿病程4周时Th17细胞的百分率较急性期升高,IL-17、IL-6水平较急性期升高(P<0.05),非MP感染肺炎组患儿Th17细胞百分率、IL-17、IL-6水平显著下降接近正常对照组。可能由于IL-17具有趋化炎性细胞的作用,可以连接固有免疫和适应性免疫[6],Th17细胞在一些感染早期可能具有保护作用,而Th17细胞在一些感染早期可能具有保护作用,而一旦不能完全清除病原体,Th17细胞的这种炎性特征则有可能使感染进入慢性阶段,有关Th17细胞在一些病毒及细菌感染性疾病中也有研究报道[7]。
综上所述,儿童MPP感染与免疫调节紊乱密切相关,急性期存在明显的免疫失衡,Treg/Th17细胞失衡及其相关效应因子的表达在儿童MPP感染起到重要的作用。因此,MP感染不仅需要抗MP治疗,还应根据不同的临床表现和疾病进展情况,加强对免疫系统的调节和治疗;Treg细胞、Th17细胞及其相关效应因子可以用于MPP的辅助诊断和治疗监测。
[1] Youn Y S,Lee K Y. Mycoplasma pneumoniae pneumonia in children [J]. Korean Pediatr,2012,55(2):42-47.
[2] Youn Y S,Lee S C,Rhim J W,et al. Early additional immunemodulators for Mycoplasma pneumoniae Pneumonia in children:an observation study[J]. Infect Chemother,2014,46(4):239-247.
[3] Miyahara Y,Odunsi K,Chen W,et al.Generation and regulation of human CD4+IL-17-producing T cells in ovarian cancer[J].Proc Natl Acad Sci USA,2008,105(40):15 505-15 510.
[4] Damsker J M,Hansen A M,Caspi R R. Th1 and Th17 cells:adversaries and collaborators [J]. Ann N Y Acad Sci,2010,1183(1):211-221.
[5] 杨丽娟,单保恩. Th17 细胞与 Th1,Treg 细胞关系的研究进展[J].免疫学杂志,2010,2(4):353-355.
[6] Cecchinato V, Trindade C J, Laurence A,et al. Altered balance between Th17 and Th1 cells at mucosal sites predicts AIDS progression in sinian immunodeficiency virus-infected macaques[J].Mucosal Immunol,2008, 1(4): 279-288.
[7] Stockinger B,Veldhoen M,Martin B.Th17 T cells: linking innate and adaptive immunity[J].Semin Immunol,2007,19(6):353-361.
Changes and the Clinical Significance of the Balance of Treg/Th17 Cells in Peripheral Blood of Children with Mycoplasma Pneumoniae Pneumonia
XIONG Yuan-qing,HUANG He,YAO Lin,et al//Medical Innovation of China,2015,12(36):059-061
Objective: To observe the percentages of Treg cells and Th17 cells , the levels of IL-10,TGF-β,IL-17 and IL-6 in peripheral blood of children with mycoplasma pneumoniae pneumonia and explore the role of them
Mycoplasma pneumoniae pneumonia; Th17 cell; Treg cell; Child
2015-09-04) (本文编辑:蔡元元)
国家继续教育发展中心课题项目(2013-065-06-12);深圳市卫人委科研项目(201303162)
①广东省深圳市福田区人民医院 广东 深圳 518033
熊远青
in pathogenesis of MPP. Method: 40 children with MPP,20 children with non- MPP and 20 healthy children were enrolled.The percentages of Treg cells and Th17 cells in peripheral blood were detected by flow cytometer(FCM),and the levels of IL-10,TGF-β,IL-17 and IL-6 in plasma were determined by ELISA, at the same time, compared with 20 cases healthy children. Result: In the acute stag, The percentage of Treg cells in children with MPP were significantly lower than healthy infants(P<0.05). The percentage of Treg cells in the 4th week were significantly higher than those in the acute stag, the levels of IL-10 and TGF-βin children with MPP were significantly lower than those in children with non- MPP and healthy infants in the acute stag and the 4thweek(P<0.05). The percentage of Th17 cells and the levels of IL-17 and IL-6 in children with MPP were significantly higher than those in children with non- MPP and healthy infants in the acute stag and the 4thweek(P<0.05),while the percentage of Th17 cells and the levels of IL-17 and IL-6 in children with non- MPP were significantly low in the 4thweek, it was not significant difference between the children with MPP and the children with non-MPP. Conclusion:There is markedly mimunoresponsiveness unbalance in acute phase of MPP. Treg cell ,Th17 cells, IL-10, TGF-β, IL-17 and IL-6 may be involved in pathogenesis of MPP.

