大肠癌淋巴结转移与PTEN、COX-2表达的相关性
蓝显明 曾 彬 唐淑妮
大肠癌是常见的消化系统恶性肿瘤,其发病率近年来随着生活方式的改变不断上升,患者不良预后的发生率亦逐年增加[1]。肿瘤的形成、转化和转归均与多种基因的异常表达相关[2],而淋巴结转移与癌症患者的预后密切相关[3]。早期预测大肠癌患者淋巴结转移的发生可为患者的疗效提高和预后的改善提供指导。磷酸酶和张力蛋白同源物基因(phosphatase and tension homology detected on chromosome ten,PTEN)是目前发现的唯一具有磷酸酶活性的抑癌基因,其失活与多种癌症的发生发展相关[4]。环氧合酶-2(cycloox-ygenase,COX-2)的表达亦与多种肿瘤的发生和转移相关[5]。然而目前国内外对PTEN、COX-2的表达与大肠癌淋巴结转移的关系研究报道较少。本研究分析大肠癌组织中PTEN、COX-2的表达及其与大肠癌淋巴结转移的关系,为大肠癌患者淋巴结转移的预防和预后的改善提供依据,现将结果报告如下。
1 材料与方法
1.1 一般资料
选取2012年1月至2014年9月期间我院手术切除所得100例患者的大肠癌组织和正常大肠组织。纳入标准[6]:所有患者术前均未采用放疗或化疗治疗,且术前检查均未发现合并其他癌症。排除标准[7]:排除合并其他癌症和严重肝肾功能疾病的患者。100例患者中男性50例,女性50例,年龄26~68岁,平均年龄(48.56±9.63)岁,其中高分化癌25例、中分化癌24例,低分化癌51例。
1.2 检查方法
术后3 d内所有患者均接受淋巴结转移情况的检查。采用免疫组化法检测大肠癌组织和正常大肠组织中PTEN、COX-2的表达。所有检测标本均经10%福尔马林固定和石蜡包埋并制成4 μm的连续切片。采用HE和免疫组化SP进行染色。PTEN、COX-2免疫组化试剂盒均由武汉博士德公司提供,染色操作均严格按照试剂盒说明书进行。
1.3 染色判定
PTEN、COX-2均主要表达于细胞质,显微镜下染色呈黄色或棕色颗粒为表达阳性。显微镜检查均随机选取10个高倍视野进行检测,根据染色强度和比例判断染色结果,其中阴性(-)为无细胞染色、弱阳性(+)为黄色或棕色的细胞数为0%~25%、阳性(++)为黄色或棕色的细胞数为26%~50%、强阳性(+++)黄色或棕色的细胞数为51%~100%。阳性表达率=弱阳性表达率+阳性表达率+强阳性表达率。
1.4 统计学方法
采用SPSS 19.0软件,计数资料比较采用卡方检验,大肠癌淋巴结转移与PTEN、COX-2表达的相关性分析采用Spearman秩相关分析,以P<0.05为差异有统计学意义。
2 结果
2.1 大肠癌组织和正常大肠组织中PTEN、COX-2的表达比较
与正常大肠组织比较,大肠癌组织中PTEN的阳性表达率明显降低,而COX-2的阳性表达率则明显升高,差异均有统计学意义(χ2=63.16、147.98,P 均<0.01),见表1。

表1 大肠癌组织和正常大肠组织中PTEN、COX-2的表达(例,%)
2.2 不同PTEN、COX-2表达水平患者淋巴结转移发生率比较
与PTEN阳性表达患者比较,PTEN阴性表达患者淋巴结转移发生率明显升高;与COX-2阳性表达患者比较,COX-2阴性表达患者淋巴结转移发生率明显降低,差异有统计学意义(P<0.01),见表2。
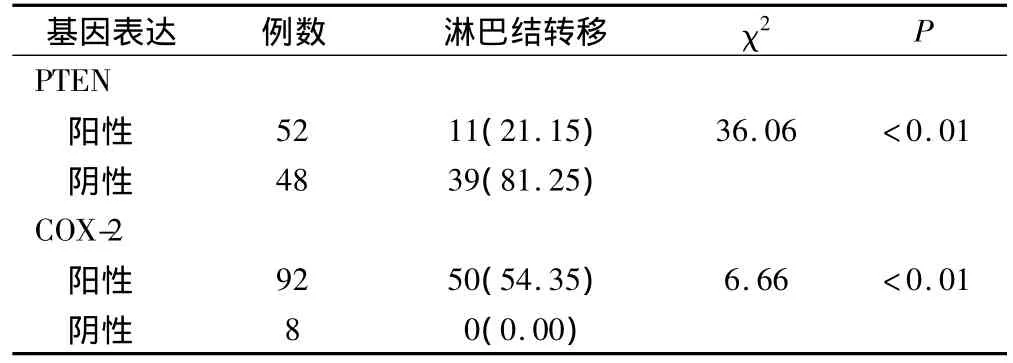
表2 不同PTEN、COX-2表达水平患者淋巴结转移发生率比较(例,%)
2.3 大肠癌淋巴结转移与PTEN、COX-2表达的相关性分析
Spearman秩相关分析结果显示,随着大肠癌患者PTEN阳性表达率的增加,其淋巴结转移的发生率降低,而随着大肠癌患者COX-2阳性表达率的增加,其淋巴结转移的发生率升高。大肠癌淋巴结转移与其PTEN的阳性表达率呈负相关(γ=-0.758,P<0.05),与其 COX-2阳性表达率则呈正相关(γ=0.792,P<0.05)。
3 讨论
近年来随着生活水平的提高和生活方式的改变,各类肿瘤疾病的发病率不断上升。大肠癌是常见的消化系统恶性肿瘤,其发生发展与多种基因的多阶段变化相关,其中致癌基因的激活及抑癌基因的失活在癌症发生、发展中具有重要的作用[8-9]。PTEN作为近年来发现的唯一具有磷酸酶活性的抑癌基因,是继p53之后被发现的人类肿瘤疾病中突变率最高的抑癌基因,主要依赖脂质磷酸酶参与细胞凋亡的调控从而抑制癌症的形成[10-11]。COX-2基因是诱导型“快速反应基因”,受到刺激时可迅速合成参与癌症的发生和发展,可作用于细胞生长、分化和代谢过程,从而导致癌变的发生,可在食管癌、胰腺癌、肾癌等多种癌症组织中表达,在肿瘤细胞的增殖、凋亡和转移中具有重要作用[12]。肿瘤患者的预后与其淋巴结转移情况密切相关[13]。因此对肿瘤淋巴结转移的预测有利于其患者预后的改善。目前国内外对PTEN和COX-2基因与大肠癌患者淋巴结转移及预后的关系研究报道甚少,明确PTEN和COX-2基因与大肠癌患者淋巴结转移的关系可预测大肠癌患者的预后情况,为患者不良预后的预防提供依据。
本研究结果显示,大肠癌组织中PTEN基因的阳性表达率明显降低,COX-2基因的阳性表达率则明显升高,提示PTEN抑癌基因的失活和COX-2致癌基因的激活与大肠癌的发生和发展密切相关。COX-2基因可通过减弱和抑制NO信号通道从而抑制细胞凋亡的发生,同时可作用于VEGF,使VEGF表达水平上升,促进肿瘤血管的发生和肿瘤细胞的侵袭转移,调节免疫抑制功能和导致PTEN抑癌基因的失活,促进癌症的发生、发展和转移。大肠癌患者中约一半的患者发生淋巴结转移,患者淋巴结转移率高,可明显影响患者的预后,造成不良预后的发生,因此对大肠癌患者淋巴结转移的预测并进行预防对其预后的改善具有重要意义。随着大肠癌患者PTEN抑癌基因阳性表达率的下降和COX-2致癌基因阳性表达率的上升,其淋巴结转移率升高,提示大肠癌患者PTEN和COX-2基因的表达可能与其淋巴结转移的发生相关。进一步采用Spearman秩相关分析对大肠癌患者PTEN和COX-2基因的表达与其淋巴结转移的关系进行分析,结果显示,大肠癌患者PTEN基因阳性表达率与其淋巴结转移的发生呈负相关,而患者COX-2基因阳性表达率与其淋巴结转移的发生则呈正相关,PTEN基因的低表达和COX-2基因的高表达可预测大肠癌患者淋巴结转移的发生,因此对于PTEN阳性表达率降低和COX-2基因阳性表达率增高的患者需及时进行治疗干预以预防其淋巴结转移和不良预后的发生。
综上所述,大肠癌淋巴结转移与其PTEN和COX-2基因的表达相关,大肠癌患者PTEN表达水平的降低和COX-2表达水平的升高可预测其淋巴结转移的发生,根据预测结果早期进行干预有利于淋巴结转移的预防和预后的改善。
[1]刘新兰,李亦功,魏建敏,等.Ang-2、Tie-2和VEGFR-2表达在大肠癌血管生成和预后中的作用〔J〕.南方医科大学学报,2012,32(11):1658-1662.
[2]眭怡群,冯一中.自噬相关基因LC3、Beclin-1与凋亡相关基因p53、BCL-2在大肠癌中的表达及意义〔J〕.临床与实验病理学杂志,2012,28(3):282-286.
[3]乔 唐,王道荣,柏斗胜,等.大肠癌伴肝转移同期切除的预后分析〔J〕.中国普通外科杂志,2010,19(4):339-342.
[4]张晓明,梁 英,董 颖,等.子宫内膜癌中 p-AKT与PTEN、P53、HER-2表达的相关性及意义〔J〕.北京大学学报(医学版),2012,44(1):135-141.
[5]Majumder M,Landman E,Liu L,et al.COX-2 Elevates Oncogenic miR-526b in Breast Cancer by EP4 Activation〔J〕.Mol Cancer Res,2015,13(6):1022-1033.
[6]周 飞,崔滨滨,刘彦龙,等.usp22和ki67在大肠癌组织中的表达及其临床意义〔J〕.肿瘤防治研究,2012,39(1):68-70.
[7]武 欣,李 坤,张 凡,等.大肠癌中CCR7、L-selectin、CD44v6和MMP9表达及其与淋巴转移的关系〔J〕.临床与实验病理学杂志,2013,29(1):32-35.
[8]齐 鲁,丁彦青.大肠癌转移相关基因表达调控的生物信息学分析〔J〕.基因组学与应用生物学,2013,(1):83-90.
[9]杨光华,赵 晶,李 磊,等.BAG-1在大肠癌中的表达及其临床意义〔J〕.肿瘤防治研究,2012,39(1):71-74.
[10]Zhang X,Park JS,Park KH,et al.PTEN deficiency as a predictive biomarker of resistance to HER2-targeted therapy in advanced gastric cancer〔J〕.Oncology,2014,88(2):76-85.
[11]Zheng X,Zu L,Becker L,et al.Ischemic preconditioning inhibits mitochondrial permeability transition pore opening through the PTEN/PDE4 signaling pathway〔J〕.Cardiology,2014,129(3):163-173.
[12]Lee WS,Lim JH,Sung MS,et al.Ethyl acetate fraction from Angelica sinensis inhibits IL-1β-induced rheumatoid synovial fibroblast proliferation and COX-2,PGE2,and MMPs production〔J〕.Biol Res,2014,47(1):41.
[13]Koelzer VH,Herrmann P,Zlobec I,et al.Heterogeneity analysis ofMetastasisAssociated in Colon Cancer1(MACC1)for survival prognosis of colorectal cancer patients:a retrospective cohort study〔J〕.BMC Cancer,2015,15:160.

