66例老年女性乳腺癌患者的临床分析
张 渤,赵小艳,郝雅婷,刘玉江,韩国晖,张国琛,白向东,郑瑞林,黄 莉,刘 洋,白 玮,王 帆,席志宾
(山西省肿瘤医院,山西 太原 030013)
近年来,乳腺癌的发病率逐年增加,随着人口老龄化日益严峻,老年女性乳腺癌的发病率的增加更为明显,据报道,有1/3~1/2的乳腺癌诊断发生在≥65岁老年人中[1]。自21世纪以来,乳腺癌的死亡率有所下降,虽然乳腺癌的死亡率与年龄成负相关,并且总体上乳腺癌的死亡率有所下降,小于70岁的乳腺癌患者死亡率下降的更为明显[2]。因而,提高老年女性乳腺癌患者的长期生存率和生活质量显得越发重要。然而指导70岁以上的老年乳腺癌患者治疗模式缺乏循证医学证据,美国国立综合癌症网络(National Comprehensive Cancer Network,NCCN)乳腺癌治疗指南也没有70岁以上乳腺癌治疗的明确标准。本文回顾性分析山西省肿瘤医院66例70岁以上老年女性乳腺癌患者的临床资料及长期随访结果,现总结报告如下。
1 资料与方法
1.1 一般资料
收集山西省肿瘤医院2007年1月~2009年12月乳腺科经细胞学或组织学确诊的66例70岁以上具有完整临床病例资料的老年女性乳腺癌患者,占医院同期乳腺癌患者的3.9%,平均年龄74.3岁,中位年龄75岁。从发现症状到就诊的时间从2 d~6年不等,平均就诊时间为13个月,中位就诊时间为2个月。54例就诊时合并其他疾病:心脏病、高血压病、陈旧性脑梗塞、糖尿病、慢性呼吸系统疾病等。
全组患者中4例以血性乳头溢液就诊,1例以乳头瘙痒伴局部破溃就诊,其余61例均以乳腺肿块就诊;64例为自检发现,仅2例为体检普查发现。根据美国癌症联合委员会(American Joint Committee on Cancer,AJCC)2003年乳腺癌临床分期标准进TNM分期:Ⅰ期17例,ⅡA期26例,ⅡB期15例,ⅢA期5例,ⅢB期2例,ⅢC期1例。石蜡病理诊断结果:浸润性导管癌55例(其中1例伴乳头Paget病,1例伴部分导管内癌,1例伴小叶癌);浸润性小叶癌2例;特殊类型癌9例(包括粘液癌、导管内癌、大汗腺癌、导管内乳头状癌等)。术后病理免疫组化法进行分子分型:其中Luminal A型41例,Luminal B型10例,人表皮生长因子受体(HER-2)过表达型9例及Basal-like型6例。
1.2 研究方法
对所有患者的病例资料进行回顾性分析,包括患者年龄、合并症、首发症状、肿瘤TNM分期、病理类型、腋窝淋巴结转移、石蜡病理免疫组化、术前术后辅助治疗情况及总生存时间等。
1.3 治疗与随访
全组患者中术前行新辅助化疗13例(2至6个周期不等);行乳腺癌改良根治术55例;单乳切除术2例;保乳术2例;区段切除术4例;区段切除+腋淋巴结清扫术1例;单纯肿物切除术1例;空芯针穿刺诊断后未行手术治疗1例。术后予内分泌治疗24例(均使用第三代芳香化酶抑制剂),化疗33例,放疗5例,未行辅助治疗者7例。随访采用门诊或住院复查、电话联系的方式。随访时间15~100个月,失访2例,随访率为97%。总生存时间,是指从确诊之日开始至因任何原因死亡或末次随访时间。54例合并基础疾病的患者,截至到随访日期时,仅5例死于基础疾病,14例死于肿瘤转移复发。全组共22例患者死亡。
1.4 统计学方法
全部数据处理采用SPSS13.0统计学软件。用寿命表法作生存曲线计算1、3、5年生存率,用log-rank法比较不同亚组之间生存率的差异,生存时间定义为临床病理确诊至任何原因引起死亡的时间。用Cox比例危险回归进行多因素分析。以P<0.05为差异有统计学意义。
2 结果
2.1 治疗效果
全组患者1年生存率为100%,3年生存率为82.2%,5 年生存率为73.0%(见图1)。
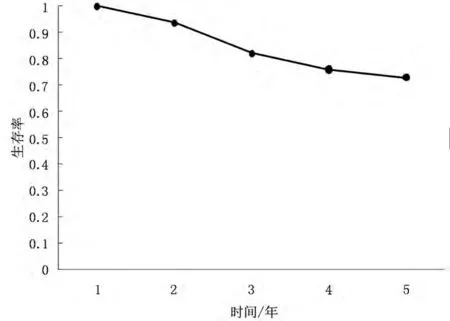
图1 66例70岁以上老年女性乳腺癌总生存曲线Fig.1 Overall Survival Curve of 66 Female Breast Cancer Patients at the Age of Over 70 Years Old
2.2 影响预后的因素
单因素分析显示:肿瘤分期、淋巴结转移、病理分子分型、有无手术和内分泌治疗是影响老年乳腺癌患者预后的因素(见表1)。
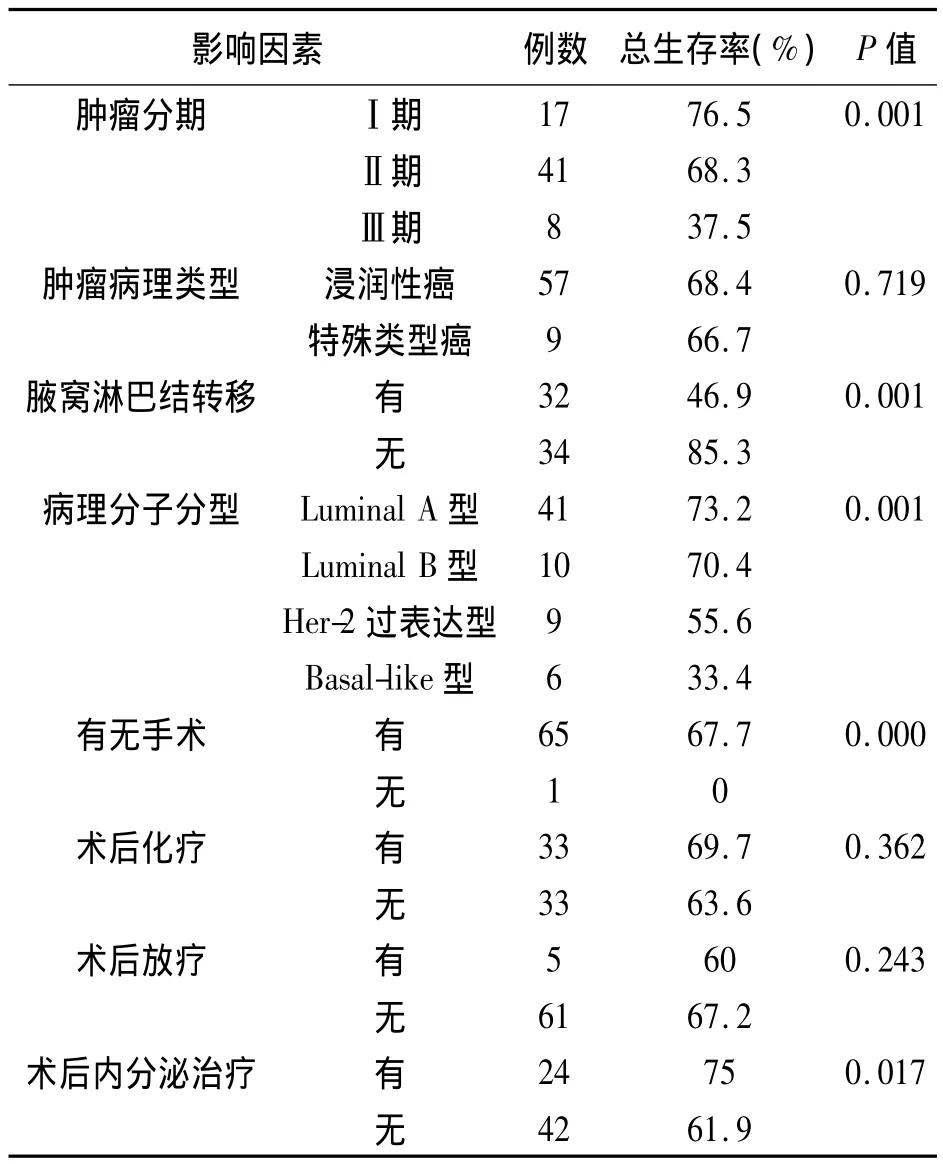
表1 各亚组生存率的单因素分析Table1 Univariate Analysis of the Survival in Each Subunit
肿瘤病理类型、手术方式、是否放疗和/或化疗对长期生存无统计学上的影响。对有统计学意义的因素进行Cox比例风险回归模型分析,结果显示,肿瘤分期、淋巴结转移和有无手术是影响预后的独立因素(见表2)。

表2 Cox比例风险回归模型分析预后影响因素Table 2 Prognostic Factors by Cox Proportional Hazard Regression Model
3 讨论
年龄增长是乳腺癌发生的一个主要危险因素,同时也是乳腺癌发病率和死亡率增加的一个主要危险因素[3]。从本组资料看,老年患者就诊时间偏晚,缺乏定期普查或防癌体检,加之老年人对于乳腺癌的警惕性不够,常常延误诊断,错过最佳的治疗时机。大部分老年患者就诊时合并一种或多种慢性内科疾病,多种疾患带来的身体及经济负担,限制了老年患者积极、长期治疗的依从性。因一部分老年患者因年龄及其他方面原因,放弃治疗机会。本组病例数少与上述因素有关。因此,老年人乳腺癌生存率很低的原因非常复杂,可能与缺乏关注、诊断晚、治疗不足以及老年患者的健康状况不良限制了治疗的机会有关。
本研究显示,浸润性导管癌仍然是老年乳腺癌的主要病理类型,占全组患者的83.3%,与其他年龄段的乳腺癌相比,无明显差异[4]。浸润小叶癌的发生率低,仅占全组患者的3%,其预后与其它病理类型乳腺癌无明显差异,与其它研究结果不一致[5],可能与样本量少有关,仍需进一步探讨和大样本数据的支持。
根据术后病理免疫组化方法对乳腺癌进行固有分子分型:Luminal A型,Luminal B型,HEB-2过表达型,Basal-like型。本组资料显示,Luminal A型、Luminal B型共占77.3%,这与目前研究数据一致(Luminal-like型乳腺癌是临床最常见乳腺癌分子亚型,约占乳腺癌总数的65% ~70%[6])。何依珊等[7]研究显示,70 岁以上老年乳腺癌不同分子亚型间腋窝淋巴结转移差异无统计学意义,本组资料数据结果与其一致,说明乳腺癌分子亚型并不是其预后的独立因素。
老年乳腺癌作为乳腺癌患者的一个特殊群体,由于:a)老年女性被认为患侵袭性乳腺癌的机会少,不需要过多的治疗;b)难以权衡可能患有其他疾病的老年女性接受治疗的利弊;c)缺少随机临床数据的支持[8,9]等因素,使得其治疗起来显得更为棘手。目前,外科手术仍是老年乳腺癌患者的主要治疗手段,手术的目的在于最大程度控制原发肿瘤及区域淋巴结,减少局部复发,提高生存率。研究显示:手术及术后并发症本身并不会导致一个高的死亡率,老年乳腺癌患者高的死亡率的原因大部分还是由于老年患者本身的伴随疾病和衰弱的身体机能[10]。Odendaal等[11]认为,对于70岁以上的老年乳腺癌患者,肿块切除或单纯乳腺切除+他莫昔芬是合理的选择,无需淋巴结清扫及术后放疗。因此在老年患者中,腋窝淋巴结清扫术并不是必需的,其手术方式的选择应由患者的知情选择、肿瘤分期、淋巴结转移及患者本身对于麻醉、手术的耐受性来决定。
由于老年乳腺癌患者身体状况相对较差,KPS评分偏低,使患者家属及医生对选择化疗及放疗存在极大顾虑,而老年患者很少出现局部复发,因此,目前提倡在需要接受放疗的时候,可以选择加速的部分乳房放疗(PBI)。2010年4月美国公布了《美国临床肿瘤学会(ASCO)/美国病理医师学会(CAP)乳腺癌激素受体免疫组化检测指南》[12],乳腺癌内分泌治疗在历次美国国立综合癌症网络(NCCN)指南的更新中反复出现,内分泌辅助治疗在老年乳腺癌的综合治疗中发挥着越来越重要的地位。从本组的病例研究发现,老年乳腺癌具有特殊的生物学特性,雌激素受体(ER)/孕激素受体(PR)阳性表达率高(本组患者为77.3%),内分泌治疗有效率高。NCCN指南建议,对于70岁以上的病人,如果激素受体阳性,应当首先考虑内分泌辅助治疗,有危及生命的转移灶存在或者是内分泌治疗失败时才考虑全身化疗。有研究示,对于所有激素受体阳性的老年女性患者,化疗的获益可能非常小,应该考虑内分泌治疗[13],同时,即使激素受体阴性的转移性乳腺癌患者,在其转移没有威胁生命的时候也应该首先考虑试用一次内分泌治疗。Her-2阳性的老年乳腺癌患者可以考虑曲妥珠单抗治疗和化疗。
总之,临床中应该提高对老年女性乳腺癌的认识,增强就诊意识,重视乳腺癌普查及宣教工作,做到早发现、早诊断、早合理治疗。在遵循医学原则前提下,根据每一位患者自身多方面的因素制定个体化的治疗方案,才能有效提高患者的生存率及生活质量。
[1]Jemal A,Siegel R,Ward E,et al.Cancer Statistics,2007[J].CA Cancer J Clin,2007,57(1):43-66.
[2]Jatoi I,Chen BE,Anderson WF,et al.Breast Cancer Mortality Trends in the United States according to Estrogen Receptor Status and at Diagnosis[J].J Clin Oncol,2007,25(13):1683-1690.
[3]Jemal A,Siegel R,Ward E,et al.Cancer Statistics,2009[J].CA Cancer J Clin,2009,59(4):225-249.
[4]王中华,徐兵河.129例30岁以下女性乳腺癌的临床特点及预后分析[J].中华肿瘤杂志,2005,27:111-113.
[5]王周权.老年乳腺癌140例临床病例特点及预后分析[J].陕西医学杂志,2009,38(11):1504-1506.
[6]陈嘉健,柳光宇.浸润性乳腺癌分子分型与辅助化疗方案选择[J].中国实用外科杂志,2011,31(10):931-934.
[7]何依珊,李孟圈.70岁以上乳腺癌不同分子亚型与淋巴结转移的关系[J].中国老年学杂志,2013,33(1):181-182.
[8]Bickell NA,McEvoy MD.Physicians’Reasons for Failing to Deliver Effective Breast Cancer Care.A Framework for Underuse[J].Med Care,2003,41:442.
[9]Kimmick G,Kornblith A,Mandelblatt J,et al.A Randomized Controlled Trial of an Educational Program to Improve Accrual of Older Persons to Cancer Treatment Protocols:CALGB 360001[J].J Clin Oncol,2004,22(14):739S.
[10]N.A.de Glas,M.Kiderlen,E.Bastiaannet,et al.Postoperative Complications and Survival of Elderly Breast Cancer Patients:a Focus Study Analysis[J].Breast Cancer Research and Treatment,2013,138(2):561-569.
[11]Odendaal Jde V,Apffelstaedt JP.Limited Surgery and Tamoxifen in the Treatment of Elderly Breast Cancer Patients[J].World J Surg,2003,27:125-129.
[12]Hammond ME,Hayes DF,Dowsett M,et al.American Society of Clinical Oncology/College of American Pathologists Guideline Recommendations for Immunohistochemical Testing of Estrogen and Progesterone Receptors in Breast Cancer[J].J Clin Oncol,2010,28(16):2784-2795.
[13]Coombes RC,Paridaens R,Jassem J,et al.First Mature Analysis of the Intergroup Exemestane Study[J].Proceeding American Society of Clinical Oncology,2006,24:933S.

