高血压飞行人员5年心脏结构与功能变化
谭昌金,周 瑛,余 昳,张瞿璐,章 洁
高血压飞行人员5年心脏结构与功能变化
谭昌金,周 瑛,余 昳,张瞿璐,章 洁
目的观察高血压飞行人员5年心脏结构与功能的变化。方法选择军事飞行人员高血压患者(高血压组)及健康飞行人员(对照组)各34名,调查两组吸烟、饮酒情况,测量并比较两组人员主动脉根部内径(AO)、左心房内径(LA)、LA/AO比值、左室质量指数(LVMI)、二尖瓣口舒张早期与晚期血流速度峰值比值(E/A)等心脏超声指标的基线值和末次值,以及体重指数(BMI)和血脂水平基线值。结果高血压组有更高的血脂异常和超重(肥胖)检出率。高血压组LA基线值和末次值均高于对照组,差异有统计学意义(P<0.01);LA/AO基线值和末次值均高于对照组,差异有统计学意义(P<0.05);LA≥3.5 cm共12例(35.29%),LA/AO> 1.1共8例(23.53%)。高血压组LVMI基线值高于对照组,末次值高于基线值,亦高于对照组,E/A则呈相反的变化(P<0.05)。高血压组E/A<1.0共15例(44.12%)。结论高血压飞行人员亚临床心脏损害更多表现为左心房内径增加和左心室舒张功能下降。
高血压;心脏超声;飞行人员
1 资料与方法
1.1 研究对象 选择2007年—2008在我院门诊和住院就医的军事飞行人员原发性高血压患者34例为研究对象(高血压组),其中运输机飞行人员30例,歼击机飞行员4例,全部为男性,年龄26岁~52岁(39.4岁±5.7岁);高血压病程均在3年以内。高血压诊断依据《中国高血压防治指南》2005年修订版标准[3],排除继发性高血压、非高血压性心脏病、临床心衰、肝功能及肾功能异常、内分泌疾病及感染性疾病患者。根据心血管危险综合评估情况,给予治疗性生活方式调整及降血压药物治疗,定期门诊和电话随访。选择血压正常的健康飞行人员34例作为对照组,全部为男性,年龄26岁~51岁(40.5岁±3.4岁)。随访期限设定为60个月。
1.2 研究方法
1.2.1 采集病史和生化检验 了解受试者病史,包括既往病史、吸烟、饮酒、药物治疗情况等。所有受试者清晨空腹采血,送我院检验科测定血清总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)。依据《中国成人血脂异常防治指南2007》,血脂合适范围为:TC<5.18 mmol/L,LDL< 3.37 mmol/L,HDL>1.04 mmol/L,TG<1.70 mmol/L。四项血脂指标中有一项超过合适范围即为血脂异常[4]。随访期满复查以上生化检验项目。
1.2.2 体格检查 在清晨空腹条件下测量身高、体重,计算体重指数(BMI)。BMI≥24 kg/m2为超重,≥28 kg/m2为肥胖[4]。受试者坐位休息5 min后,应用标准袖带汞柱血压计测量肱动脉血压,以柯氏音第1音和第5音分别定为收缩压和舒张压,取两次读数的平均值。随访期间定期了解高血压组受试者血压情况,期满返我院空勤科复测血压。
1.2.3 心脏超声检查 由超声影像科指定医师进行心脏超声检查,应用二维及彩色多普勒技术,按照常规方法测量,①形态学指标:主动脉根部内径(AO)、左心房内径(LA)、LA/AO比值、舒张末期左室内径(LVEDd)、收缩末期左室内径(LVEDs)、舒张末期左室后壁厚度(PWTd)及室间隔厚度(IVSTd),按Devereux公式计算左室质量(LVM)、左室质量指数(LVMI)。②左心室功能指标:射血分数(EF)、短轴缩短分数(FS)、中层缩短分数(mFS)、二尖瓣口舒张早期与晚期血流速度峰值比值(E/A)。LA≥3.5cm或LA/AO>1.1为左心房扩大[5],LVMI≥125 g/m2为左心室肥厚[3]。随访期满复查心脏超声检查。
1.3 统计学处理 使用SPSS12.0统计软件分析,计量资料以均数±标准差(x±s)表示,计数资料以百分率表示,组间均数比较采用成组t检验,组内前后比较采用配对t检验,率的比较采用χ2检验。以P< 0.05为差异有统计学意义。
2 结 果
2.1 两组临床资料 高血压组平均随访59.3个月,对照组平均随访59.2个月。高血压组和对照组血脂异常、吸烟、饮酒、超重(肥胖)比例均较高,两组仅血脂异常和超重(肥胖)检出率的差异有统计学意义(见表1)。高血压组随访期间诊断冠状动脉粥样硬化性心脏病(冠心病)3例,其中2例接受了经皮冠状动脉介入(PCI)治疗;诊断右侧大脑中动脉闭塞1例,考虑为动脉粥样硬化性病变所致。

表1 两组临床资料比较例﹙%﹚
2.2 血压控制情况 高血压组全部接受了降血压药物治疗,选择以下药物单用或联用:非二氢吡啶类钙通道拮抗剂(CCB)、血管紧张素转换酶抑制剂(ACEI)、血管紧张素Ⅱ受体拮抗剂(ARB)、β受体阻滞剂(BBs)。收缩压和舒张压均有明显下降,基线和末次测量值间差异有统计学意义(P<0.01)。末次测量收缩压<140 mmHg(1 mmHg=0.133 kPa)占92.64%,舒张压<90 mmHg占74.27%。对照组舒张压末次测量值较基线值上升,差异有统计学意义(P<0.05)。详见表2。
2.3 心脏超声指标(见表2) 高血压组LA基线值和末次值均高于对照组(P<0.05,P<0.01);LA/AO基线值和末次值均高于对照组(P<0.05);LA≥3.5 cm共1 2例(3 5.2 9%),LA/AO>1.1共8例(23.53%)。高血压组IVSTd、PWTd基线值与对照组之间差异无统计学意义,末次值高于基线值,亦高于对照组(P<0.05)。高血压组LVMI基线值高于对照组,E/A则呈相反的变化。详见表2。LVMI≥125 g/m2共3例(8.82%)。E/A<1.0共15例(44.12%)。
表2 两组基线和末次血压值及心脏超声参数(±s)
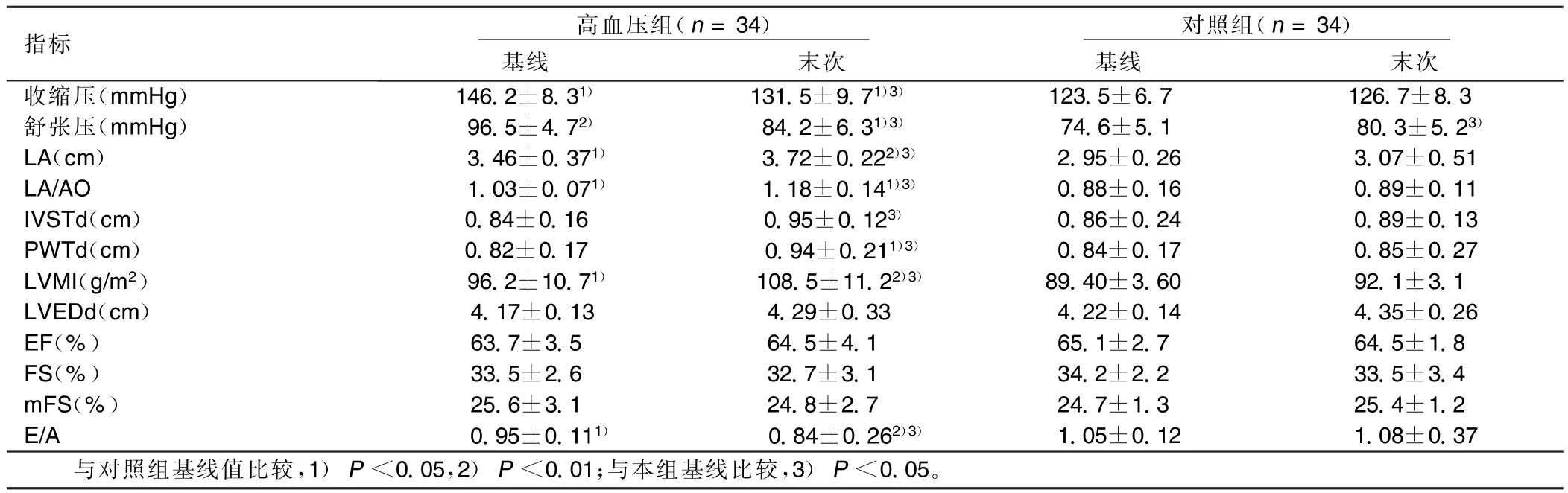
表2 两组基线和末次血压值及心脏超声参数(±s)
指标 高血压组(n=34)对照组(n=34)基线末次收缩压(mmHg)146.2±8.31)131.5±9.71)3)123.5±6.7 126.7±8.3基线末次舒张压(mmHg)96.5±4.72)84.2±6.31)3)74.6±5.180.3±5.23)LA(cm) 3.46±0.371)3.72±0.222)3)2.95±0.263.07±0.51 LA/AO 1.03±0.071)1.18±0.141)3)0.88±0.160.89±0.11 IVSTd(cm)0.84±0.16 0.95±0.123)0.86±0.240.89±0.13 PWTd(cm)0.82±0.17 0.94±0.211)3)0.84±0.170.85±0.27 LVMI(g/m2) 96.2±10.71)108.5±11.22)3)89.40±3.60 92.1±3.1 LVEDd(cm)4.17±0.134.29±0.334.22±0.144.35±0.26 EF(%)63.7±3.564.5±4.165.1±2.7 64.5±1.8 FS(%)33.5±2.632.7±3.134.2±2.2 33.5±3.4 mFS(%)25.6±3.124.8±2.724.7±1.3 25.4±1.2 E/A 0.95±0.111)0.84±0.262)3)1.05±0.121.08±0.37与对照组基线值比较,1)P<0.05,2)P<0.01;与本组基线比较,3)P<0.05。
3 讨 论
高血压患者靶器官损害的识别,对于评估患者心血管疾病风险和早期积极治疗具有重要意义。从患高血压到最终发生心血管事件的整个疾病过程中,亚临床靶器官损害是极其重要的中间环节[3]。一般认为高血压心脏病的经典病理模式是血压升高导致左心室壁代偿性增厚以降低室壁张力,久之则发展为左心室扩大,射血分数下降。事实上高血压发展为左心室肥厚的过程中,在左心室质量增加的幅度和左心室几何形态方面都有相当大的个体间差异[2]。本研究结果显示,在评价左心室肥厚的指标中,高血压组仅LVMI基线值高于对照组,而IVSTd、PWTd和LVMI末次值均较基线值有显著增加,并高于对照组。以LVMI≥125 g/m2为切点,只有3例达到左心室肥厚的诊断标准,提示针对高血压的治疗延缓了心室重构的进展,同时也应考虑到左心室肥厚的诊断方法敏感性不足,对以上指标的动态观察具有更重要的意义。
本组研究结果显示,高血压组左心房内径的变化出现较早,左心房扩大检出率明显高于左心室肥厚的检出率。在左心室功能指标中,高血压组收缩功能指标变化不显著,E/A基线值低于对照组,末次值进一步下降,显著低于对照组。以上结果提示高血压患者早期心脏损害更多表现出心室舒张功能下降。高血压患者由于长期后负荷增高导致左心室舒张功能受损及顺应性下降,左心房血液排空受阻,以致左心房容积增大。这种改变可发生在左心室肥厚扩大之前,并与左心室舒张功能减退具有相关性[6]。因此,应该更多地关注左心房大小和左心室舒张功能的变化。
在本研究纳入的两组飞行人员中,血脂异常、吸烟、饮酒和超重(肥胖)检出率相当高,而且高血压组有更高的血脂异常和超重(肥胖)检出率,与既往其他作者的报道一致[1,7]。高血压组在随访期间有3例诊断为冠心病,1例发现大脑中动脉粥样硬化性闭塞。高血压是最重要的心脑血管病危险因素之一,如伴有其他危险因素,则使心脑血管病风险进一步升高。在临床实践中,要重视高血压飞行人员心血管病危险因素的调查和综合评估,对合并有多项危险因素,危险分层高危以上,或存在亚临床靶器官损害者,应加强综合干预,酌情进行冠心病、脑血管病筛查;在医学鉴定和飞行结论上要从严把握,以便更好地维护飞行人员身体健康,保障飞行安全[8]。
本组高血压飞行人员血压达标率较高,但舒张压达标率相对较低。飞行人员大多属于中青年人群,其高血压发病机制主要是总外周阻力增加,大动脉弹性功能尚无明显异常。这类人群生活、工作压力较大,存在明显的慢性交感神经激活,且常有钠盐摄入过多、吸烟、饮酒、肥胖等致血压升高因素[8]。高血压飞行人员舒张压控制不理想的主要原因,除以上之外,还有降血压药物使用不规范、重药物治疗而轻视生活方式的调整。矫正不良生活方式、平衡膳食、合理运动、控制体重,可以达到药物难以替代的治疗效果。应进一步加强高血压飞行人员的规范化管理,提高心血管病危险因素的综合防治效果,有效控制高血压的疾病进程。
[1] 郑军,刘朝中.飞行人员高血压和冠心病的防控和医学鉴定[J].中华航空航天医学杂志,2007,18(1):55-61.
[2] Drazner MH.The progression of hypertensive heart disease[J]. Circulation,2011,123(1):327-334.
[3] 中国高血压防治指南修订委员会.中国高血压防治指南[J].高血压杂志,2005,13(增刊):S2-42.
[4] 中国成人血脂异常防治指南制定联合委员会.中国成人血脂异常防治指南[J].中华心血管病杂志,2007,35(5):390-413.
[5] 吴雅峰,张桂珍.实用超声诊断学[M].北京:中国医学科技出版社,1996:239.
[6] Mureddu GF,Gioffi G,Stefenelli C,et al.Relationship of the appropriateness of left ventricular mass to left atrial size and function in arterial hypertension[J].J Cardiovascular Medicine, 2007,8(6):445-452.
[7] 马红雨,全首祯,朱美财,等.空军飞行人员心血管危险因素分析[J].中华保健医学杂志,2012,14(1):10-12.
[8] 曾瑞林,彭冬迪,范琪,等.中青年单纯舒张期高血压特点分析[J].中西医结合心脑血管病杂志,2012,10(12):1433-1434.
R544 R256
:Bdoi:10.3969/j.issn.1672-1349.2015.03.045
:1672-1349(2015)03-0386-03随着军事飞行人员高血压患病率的逐渐升高,对高血压飞行人员的血压管理、靶器官损害的检测与防治的地位愈加重要[1]。高血压导致的心脏损害是一个逐渐发展的过程,其表现形式也呈现出明显的个体差异[2]。及时发现高血压心脏损害,有助于优化高血压治疗,延缓甚至逆转心脏损害进程,对保障飞行安全也具有重要意义。有关军事飞行人员高血压患者心脏超声的随访报道较少。本研究观察高血压飞行人员5年心脏结构与功能的变化,为改进高血压飞行人员的诊治模式提供参考。
2014-05-16)
(本文编辑王雅洁)
广州军区武汉总医院(武汉430070),E-mail:15994283279@163.com

