CT/MRI诊断乳腺癌临床对比分析
景 琳
(武警江苏省总队医院,江苏 225003)
CT/MRI诊断乳腺癌临床对比分析
景 琳
(武警江苏省总队医院,江苏 225003)
目的:对CT/MRI对乳腺癌的诊断结果以及诊断效能进行分析对比,以提高乳腺癌的诊断效果。方法:选取于2013年11月-2014年12月在我院接受治疗的45例乳腺癌患者前后进行CT诊断和MRI诊断,将两种检查结果与手术和临床病理检查结果进行对照分析,比较两种诊断方法的正确率。结果:与手术后切除的乳腺肿块组织进行病理学检查结果比较,MRI的诊断准确性显著高于CT的诊断准确性,两组结果对比差异显著,有统计学意义(P<0.05)。结论:MRI检查对乳腺癌的诊断准确性明显高CT检查,将CT与MRI进行结合使用,能够大大提高诊断的准确性,能够为乳腺癌分期和治疗方案的选择提供更为充足的依据,在乳腺癌的临床诊断中具有较高的临床应用价值。
CT;MRI;诊断;乳腺癌
乳腺癌是指发生在乳腺上皮组织的恶性肿瘤,近几年,全球乳腺癌发病率一直呈现逐年上升的趋势,已经成为当前社会的重大公共卫生问题[1]。临床上一般采用血清学检查、超声、CT以及MRI等方法对乳腺癌进行诊断,每种方法各有优劣。本文选取选取于2013年11月-2014年12月在我院接受治疗的45例乳腺癌患者的CT和MRI诊断结果进行对比分析,同时将分析结果报告如下。
1 资料和方法
1.1 一般资料
选取于2013年11月-2014年12月在我院接受治疗的45例乳腺癌患者作为本次的研究对象,所有患者均为女性,患者年龄25-70岁,平均年龄 (48.8± 3.3)岁;主要临床表现:25例患者乳腺肿块,36例患者乳腺部不适,8例患者局部皮肤有改变,10例患者乳头血性溢液,6例患者乳头凹陷,15例患者腋窝可触及肿大淋巴结;发病部位:25例右侧,20例左侧。
1.2 方法
1.2.1 CT检查
对患者采取仰卧位,采用日本东芝公司64排螺旋CT设备对患者进行横轴位螺旋扫描,采用120kV、160mAs的曝光条件,螺距为1.375,从腋窝到乳房下缘进行扫描,扫描层厚4mm,间隔2mm;根据患者的实际情况确定是否需要进行薄层2mm扫描;如果患者腋窝或乳腺病变较小则可以采取单侧局部放大扫描;对患者进行平扫后再进行增强扫描,并且可以采用多平面重建等多种后处理技术来对病变结构进行多方位的显示[2]。
1.2.2 MRI检查
使用仪器为美国GE公司生产的3.0T磁共振扫描仪,扫描前要求患者摘除身上的金属物体。对患者采取俯卧位,并使患者的双侧乳腺能够自然地悬垂于线圈双孔里,选用乳腺专用相控阵表面线圈对患者进行常规的三平面扫描,然后选用双侧乳腺横轴位进行薄扫;如果在平扫时发现有异常的病灶,可以对患者静脉注射对比剂钆双胺15ml来进行增强扫描。对扫描后的图像采用工作站对图像的肿块大小形态、边界清晰程度、边缘毛刺状、动态增强曲线以及肿瘤内部信号强化情况进行处理、观察、测量并分析,然后使用工作站软件对时间信号强度曲线进行绘制[3]。
1.3 疗效标准
对患者进行手术后切除的乳腺肿块组织进行病理学检查,并以此作为确诊的标准,同时将病理学检查结果与CT和MRI诊断结果进行对比分析,观察两种检查方法的确诊率。
1.4 统计学分析
对本文所得实验数据均采用SPSS 12.0统计学软件进行检验,所得计量资料采用t检验,所得计数资料采用X2检验,以P<0.05为有统计学意义。
2 结果
2.1 45例患者的临床病理检查结果
对本组的45例患者行手术后切除的乳腺肿块组织进行病理学检查,有3例非浸润性癌,42例浸润性癌,其中包括26例浸润性导管癌,2例浸润性小叶癌,10例髓样癌,2例乳头状癌,2例黏液癌。具体结果见表1。
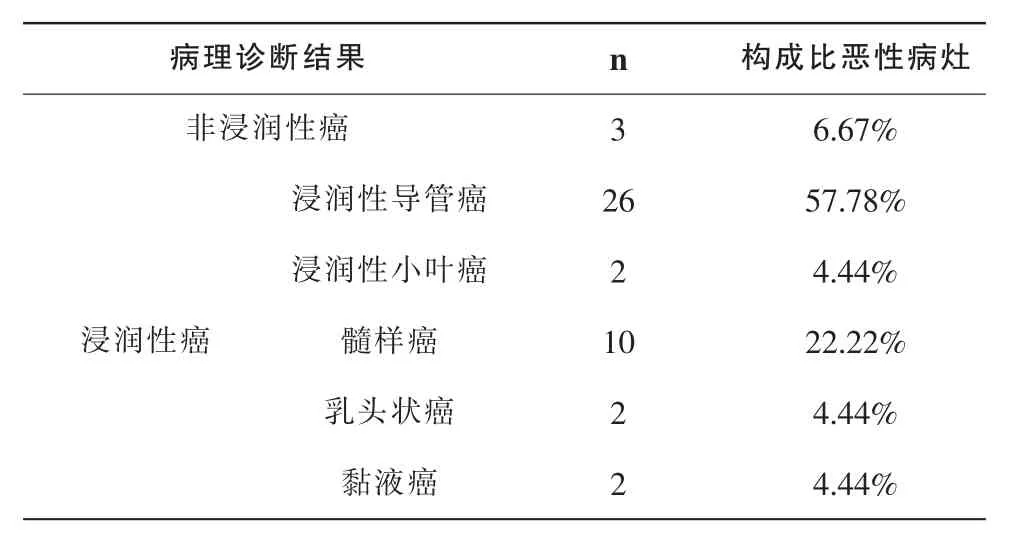
表1 45例患者的临床病理情况
2.2 CT和MRI检查与与术后病理检查比较
CT检查共检查出有39例肿块,所有肿块大多呈中等密度,密度稍微比腺体高,CT值20-55Hu,平均32.5Hu,肿块大小1.5-6.5cm,边界并不规整,30例棘状突起和毛刺征,34例钙化影,其中包括细小沙粒状或成簇钙化26例,钙化较粗大8例,CT检查共检查出有35例乳腺癌,CT的诊断准确性为77.8%;MRI检查共检查出有42例肿块,肿块大小1.4-6.8cm,肿块形态不规则,肿块边缘呈现蟹足样或星芒状,其中34例棘状突起和毛刺征,但是未能显示钙化灶。MRI检查共检查出有40例乳腺癌,MRI的诊断准确性为88.9%,MRI的诊断准确性显著高于CT的诊断准确性,两组结果对比差异显著,有统计学意义 (P<0.05);采用CT与MRI进行结合使用诊断出43例乳腺癌,诊断准确性为95.6%。
3 讨论
3.1 CT对乳腺癌的诊断价值
CT具有较高的密度分辨率,对直径<1.0cm的微小乳腺癌病灶也能检出。CT检查乳腺癌表现为肿块,对患者进行平扫时显示肿瘤密度一般会比腺体略高,密切不均匀或均匀。通常情况下乳腺癌的CT值一般变化很大,在本组病例中CT值20-55Hu,平均32.5Hu,这是因为乳腺癌处于不正常的代谢状态并且发育的状况也不一样;肿瘤呈浸润性生长就会导致呈现出多数形态不规则、蟹足样突起或边缘毛刺;伴有小叶增生的乳腺或者致密型乳腺有时很难对正常或增生的腺体进行区分[4]。本组的42例浸润性癌中未能显示肿块的有4例,术前未能做出诊断的有6例。CT对钙化的敏感度较高,尤其是对患者进行薄层扫描和重建图像能使钙化灶的形态和分布特征进行清晰的显示。
3.2 MRI对乳腺癌的诊断价值
MRI具有较高的软组织分辨率,是临床乳腺检查和诊断的首选方法之一。MRI检查不仅对发现患者乳腺内的病变具有很高的敏感性,并且能够较好的显示致密型乳腺内病灶[5]。本组中的42例浸润性癌在进行MRI检查时都发现了乳腺肿块。肿瘤充血水肿以及周围浸润等原因会造成病变与周围组织分界不清楚,通常能够看到水肿带,在肿瘤边缘通常能够看到蟹足样或者星芒状突起,对诊断乳腺癌具有较高的临床价值。但是MRI检查也有自身的局限性,通常无法显示钙化,在本组的乳腺癌患者进行MRI检查时均未显示钙化。
3.3 CT与MRI对乳腺癌诊断的比较
因MRI具有较高的软组织分辨率,所以与CT和X线摄影检查相比,MRI的诊断准确性相对较高,能够较好的显示致密型乳腺内病灶,并且在多中心、多灶性病变的检出以及胸壁受侵犯、胸骨后、纵隔腋窝淋巴结转移等方面的诊断显著优于其他检查方法。在本次研究中,选取在我院接受治疗的45例乳腺癌患者的CT和MRI诊断结果进行对比分析,结果显示,CT的诊断准确性为77.8%,MRI的诊断准确性为88.9%,MRI的诊断准确性显著高于CT的诊断准确性,两组结果对比差异显著,有统计学意义(P<0.05);采用CT与MRI进行结合使用诊断出43例乳腺癌,诊断准确性为95.6%。CT具有较高的密度分辨率,能够对乳腺肿块和细微钙化灶进行清晰的显示,对乳腺癌定性诊断有十分重要的意义,所以在临床中可以将CT与MRI进行结合使用,能够大大提高诊断的准确性,能够为乳腺癌分期和治疗方案的选择提供更为充足的依据,在乳腺癌的临床诊断中具有较高的临床应用价值。
[1]刘强,林娇卡,邱凯涛.探讨高频数字化钼靶摄影与螺旋[1]CT、MRI检查对乳腺癌诊断的临床价值[J].中国医疗前[1]沿,2012,15(11):59-60.
[2]许伟志,叶争渡.超声检查与MR在乳腺癌诊断中的临床应[1]用分析[J].医学影像学杂志,2014,35(04):650-651.
[3]张辉,邹利光,逄鑫,廖翠薇,梁开运.CT/MRI诊断乳腺癌[1]的比较研究[J].华南国防医学杂志,2009,03(08):31-32.[4]周英豪.3.0T磁共振成像对乳腺癌的临床诊断价值与病理[1]学对照研究[D].安徽医科大学,2012,64(07):78-79.
[5]王爱华,李庆红.彩色多普勒超声联合CT诊断乳腺癌的临[1]床价值[J].中国伤残医学,2013,95(10):23-24.
R445.3;R445.2;R737.9
B
10.3969/j.issn.1001-0270.2015.04.11
2015-01-27

