肺结核患者全身麻醉下手术中肺损伤的预处理效果观察*
马宏伟,丁丽景,赵子军,高 景,李凤茹
(河北省胸科医院,河北 石家庄 050041)
肺结核患者病程较长,病变已致肺部损伤时,严重影响患者的肺功能。外科通过开胸和胸腔镜微创手术切除病变的肺段、肺叶或全肺进行手术治疗,是控制和治愈肺结核病的重要手段。麻醉时麻醉医师对手术中的肺损伤进行预处理,可减轻患者肺损伤程度,改善肺功能,减少术后并发症,促进术后恢复。
1 资料与方法
1.1 一般资料
选取我院2011年12月至2013年12月肺结核肺部手术患者100例,其中男60例,女40例;年龄18~65岁,平均(48±3)岁;术前美国麻醉医师协会(ASA)分级Ⅰ~Ⅲ级,心功能均在Ⅱ级以上,肺功能检查示轻至中度通气功能障碍;肺结核肺楔形切除术35例,肺叶切除术57例,全肺切除8例,手术时间3~5 h。将其随机分为A组和B组,各50例,且均有以上3种术式。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
麻醉方法:手术均在全身麻醉下完成,麻醉诱导均用咪达唑仑、依托咪酯、瑞芬太尼、顺苯磺酸阿曲库铵静脉快诱导,明视下插入双腔管气管导管,定位后接麻醉机机械通气,术中静吸复合麻醉维持麻醉平稳。桡动脉穿刺行有创动脉测血压,颈内或锁骨下静脉穿刺行中心静脉压监测,监测心电图(ECG)、血氧饱和度(SpO2)、呼气末二氧化碳分压(PETCO2)。术中单肺通气时,两组患者均采用小潮气量肺保护性通气策略的容量控制通气模式通气(VCV):潮气量(VT)6~8 mL/kg,呼吸(RR)14~18 次 /分,吸呼比(I∶E)为 1 ∶2 ~3.0,吸氧浓度(FiO2)100%,加用呼气末正压通气(PEEP)5~10 cmH2O,限制气道峰压(PIP)<30 cmH2O。患者在麻醉恢复室拔管后面罩吸氧,FiO260%。
预处理方法:麻醉前B组静脉注射注射用还原型谷胱甘肽钠(Pharminvest SPA,进口药品注册证号H20090005,规格为每瓶0.6 g)1.2 g、注射用甲泼尼龙琥珀酸钠(国药集团容生制药有限公司,国药准字H20030727,规格为每瓶40 mg)80 mg,切皮前将注射用乌司他丁(广东天普生化医药股份有限公司,国药准字H19990133,规格为每瓶5万U)10万U加入0.9%氯化钠注射液100 mL中持续静脉滴注1 h,每4 h各重复用药1次,至患者出麻醉恢复室回病房;A组不用以上3种药物。
1.3 观察指标
手术切皮前(T1)、术中单肺通气结束时(T2)、回病房前(T3)抽取患者动脉血进行血气分析并计算氧合指数(PaO2/FiO2);抽取外周静脉血查血常规白细胞计数,采用酶联免疫吸附试验(ELISA)法检测白细胞介素(IL)-1,IL-6,IL-8,肿瘤坏死因子(TNF-α)等常见促炎性细胞因子,试剂盒购自深圳晶美生物工程有限公司。
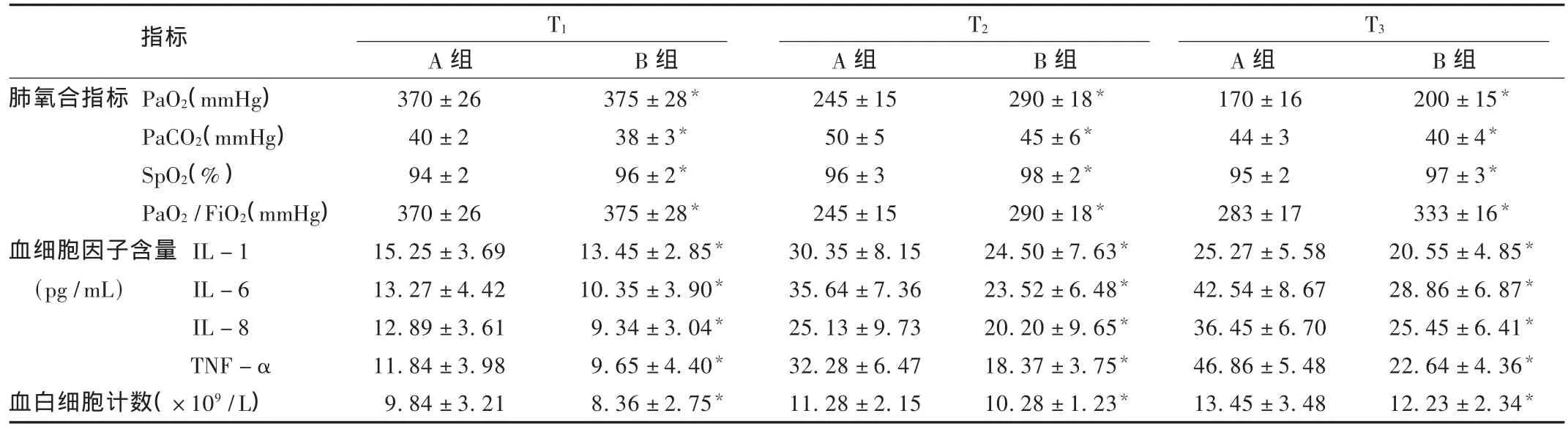
表1 两组患者动脉血气指标和炎症指标比较(X ± s,n=50)
1.4 统计学处理
采用SPSS 13.0统计软件包分析。符合正态分布的计量资料以均数±标准差(±s)表示,组间比较行 t检验。P<0.05为差异有统计学意义。
2 结果
所有患者的年龄、性别、身高等一般情况对肺损伤程度影响较小,差异无统计学意义(P>0.05)。动脉血气及炎症指标变化见表1。B组的PaO2、SpO2和PaO2/FiO2明显高于A组,回病房前B组PaCO2明显低于A组;B组血液中白细胞计数和促炎细胞因子水平明显低于A组(P<0.05)。
3 讨论
TNF-α和IL-1是由单核-巨噬细胞识别信号后产生的前炎性细胞因子,不但介导和调节肺多形核中性粒细胞的迁移、聚集,启动早期炎性反应,而且可加重和维持炎性反应[1]。手术创伤及应激可导致促炎性细胞因子TNF-α,IL-1等的急剧上升,启动肺损伤的炎症级联反应产生IL-8,IL-6。目前普遍认为,IL-6是手术创伤后组织损伤的标志[2]。手术需要使术侧肺多次萎陷与复张,造成缺血-再灌注损伤。TNF-α和IL-8是缺血-再灌注损伤产生过程中的主要致炎因子[3]。皮质类固醇激素可稳定溶酶体膜,可保护细胞,可抑制促炎性细胞因子IL-6,IL-8,TNF-α等生成,可增加抗炎因子IL-10产生,预防中性粒细胞黏附于内皮细胞。
开胸手术常需插双腔管进行单肺通气。机械通气后,TNF-α和IL-8合成和释放增加,激活中性粒细胞,增强中性粒细胞与肺血管内皮细胞的黏附,促使中性粒细胞迁移至炎症部位,使肺组织中的中性粒细胞大量聚集和激活,发生炎症反应,引起肺组织损伤。麻醉中机械通气的机械刺激可引起肺细胞内氧化应激,导致氧化-抗氧化系统失衡,从而激活多种和炎症密切相关的信号转导通路,使各种致炎因子的表达增多,引起炎性细胞在肺组织中“募集”,从而造成肺损伤。抗氧化剂可能对各类急性肺损伤有一定的保护作用。还原型谷胱甘肽(GSH)是机体内重要的抗氧化剂,具有对抗氧自由基、保护肺组织免受氧化损伤的作用,被称为组织抗氧化系统。刘庆辉等[4]的研究表明,使用GSH前体N-乙酰半胱甘酸对呼吸机相关肺损伤有保护作用。肺损伤时氧化应激增强,GSH在血中、肺泡上皮衬液及肺部其他细胞中含量降低[5]。静脉使用GSH增加肺细胞内外GSH含量,清除氧化产物,可能通过抑制P38和JNK通路抑制炎症介质的释放,减轻炎症反应;同时可能通过影响Fas/FasL抑制凋亡,减少肺和毛细血管的损伤。另外,大量研究已证实,胸科肺部手术单肺通气时,运用小潮气量、限制平台压、允许性高碳酸血症的肺保护策略,加以PEEP通气时,可有效防止单肺隔离时机械通气致肺损伤的发生[6]。
乌司他丁是从男性尿液中分离纯化得到的广谱蛋白酶抑制剂,能抑制炎症介质的过度释放,改善微循环、组织灌注等,调控SIRS/CARS的失衡,对急性肺损伤患者肺及肺外器官功能起保护作用[7]。它还具有稳定溶酶体膜、抑制溶酶体酶释放、清除氧自由基及抑制炎症介质释放的作用[8]。乌司他丁能明显改善重症肺炎患者氧合指数,减轻急性肺损伤程度、加强肺保护作用[9]。本研究中B组促炎性细胞因子水平和白细胞计数明显低于A组,氧合指数明显高于A组(P<0.05)。
综上所述,在麻醉中使用药物和单肺通气时,采用肺保护通气策略进行预处理,可有效减轻肺损伤,改善患者肺功能,大大减少术后并发症发生,值得临床推广。
[1]黎 阳,黄 冰.胸科手术后急性肺损伤与单肺机械通气[J].医学综述,2007,13(20):1 582 -1 584.
[2]帅训军,艾登斌,张海荣,等.高血容量血液稀释对下肢缺血-再灌注患者外周血 IL-6、IL-10表达的影响[J].临床麻醉学杂志,2010,26(5):382 -384.
[3]林艳君,张 兰.异丙酚与缺血再灌注损伤炎症细胞因子表达的研究进展[J].四川医学,2007,28(1):24 -26.
[4]刘庆辉,俞森洋,刘 岩,等.N-乙酰半胱氨酸对高浓度氧和通气机联合所致大鼠急性肺损伤的防护作用[J].中国老年学杂志,2007,27(9):830-832.
[5]张 宏,刘文操.谷胱甘肽对内毒素致大鼠急性肺损伤的保护作用[J].广东医学,2007,28(5):701 -703.
[6]马宏伟,丁丽景,李凤茹,等.同期双侧开胸手术中不同通气模式的应用[J].河北医药,2010,32(22):3 134 -3 136.
[7]姜兴权,王育珊,王爽骥,等.急性肺损伤肺保护通气乌司他丁干预的临床研究[J].中国急救医学,2006,26(3):161 - 163.
[8]陈海东,卓 越.乌司他丁治疗急性肺损伤疗效观察[J].临床肺科杂志,2006,11(2):252 -253.
[9]王继锋,齐 刚,张 骅.乌司他丁对重症肺炎患者的肺保护作用的体会[J].临床肺科杂志,2011,16(4):645-646.

