三种积分系统评估骨髓增生异常综合征预后的价值
燕敬茹,黄涛生,崔景英,徐文君,任翠爱
(1 潍坊医学院血液病学专业,山东 潍坊 261042; 2 潍坊市人民医院血液科)
三种积分系统评估骨髓增生异常综合征预后的价值
燕敬茹1,黄涛生2,崔景英2,徐文君2,任翠爱2
(1 潍坊医学院血液病学专业,山东 潍坊 261042; 2 潍坊市人民医院血液科)
目的 比较IPSS-R、WPSS和WDAPSS三种积分系统评估骨髓增生异常综合征(MDS)预后的价值。方法 回顾性分析潍坊市人民医院收治的80例MDS病人的临床及实验室检查资料,应用Kaplan-Meier方法绘制生存曲线,各积分系统按照危险度对MDS病人进行分组,比较各积分系统不同组的生存期。结果 各积分系统不同组的生存期差异均有统计学意义(χ2=30.532~56.710,P<0.01)。IPSS-R与WPSS相关性最强(r=0.870,P<0.01),WDAPSS与WPSS相关性次之(r=0.807,P<0.01),IPSS-R与WDAPSS相关性较差(r=0.715,P<0.01)。结论 三种积分系统均能较好预测MDS病人的预后,综合运用不同的积分系统将病人分组,有助于早期评估MDS病人预后。
骨髓增生异常综合征;IPSS-R积分系统;WPSS积分系统;WDAPSS积分系统;预后
骨髓增生异常综合征(MDS)是一组恶性克隆性干-祖细胞性血液疾病,其主要特征为无效造血所致的难治性血细胞减少和极易发展为急性白血病。MDS常发生于老年男性以及接受过细胞毒药物治疗的病人[1]。由于细化MDS病人诊断类型及危险度的重要性,国际研究中心的各种评分系统应运而生。MDS预后评分系统的作用日益突出,因为借此可以简单准确地向病人介绍病情的危险程度及治疗方案的选择,因此近几十年以来不断得以更新。本研究旨在比较IPSS-R、WPSS[2]和WDAPSS三种积分系统评估MDS预后的价值。
1 对象和方法
1.1对象与分组
2008年4月—2013年4月,潍坊市人民医院确诊原发性MDS病人80例,男46例,女34例;年龄20~77岁,中位年龄56岁。均行骨髓涂片及骨髓活组织检查,诊断依据骨髓形态学、染色体检查结果,并排除其他反应性发育异常疾病[3]。80例病人按照IPSS-R进行风险评估分组:极低危组1例,低危组18例,中危组26例,高危组20例,极高危组15例;按照WPSS进行风险评估分组:极低危组1例,低危组20例,中危组24例,高危组24例,极高危组11例;按照WDAPSS进行风险评估分组:低危组18例,中危-1组29例,中危-2组20例,高危组13例。
1.2治疗方法
本文35例病人给予对症支持治疗,包括输注血制品,应用粒细胞集落刺激因子(G-CSF)或者粒-巨核细胞集落刺激因子(GM-CSF);22例病人给予地西他滨治疗;23例病人给予CAG/HAG方案化疗。
1.3随访
主要通过电话及门诊复查进行随访,无失访者。随访截至病人死亡或者2014年8月,80例病人随访时间为2~60个月,中位随访时间24个月。主要观察病人生存状态、存活时间及疾病是否转化为急性白血病。总生存(OS)时间为病人确诊至死亡或者随访截止的时间。
1.4统计学处理
应用SPSS 19.0软件进行统计处理,Kaplan-Meier法绘制生存曲线,OS率比较采用Log-Rank检验,三种积分系统的相关性检验采用Spearman相关分析。
2 结 果
本文80例病人无1例转化为急性白血病。38例(47.5%)病人在随访中死亡,42例(52.5%)病人生存至随访结束。
2.1生存分析
IPSS-R分组的极低危组、低危组、中危组、高危组、极高危组的3年OS率分别为100%、85%、50%、50%及0,而5年OS率分别为100%、70%、50%、50%及0,不同危险组间OS率差异有统计学意义(χ2=30.532,P<0.01)。见图1。WPSS分组极低危组、低危组、中危组、高危组、极高危组的3年OS率分别为100%、80%、55%、45%及0,5年OS率分别为100%、60%、55%、40%及0,不同危险组间OS率差异有显著性(χ2=56.710,P<0.01)。见图2。WDAPSS分组低危组、中危-1组、中危-2组、高危组的3年OS率分别为95%、65%、30%及0,5年OS率分别为70%、65%、0及0,不同危险组间OS率差异有显著性(χ2=56.710,P<0.01)。见图3。
2.2三种积分系统相关性
IPSS-R与WPSS的相关性最强(r=0.870,P<0.01),WDAPSS与WPSS的相关性次之(r=0.807,P<0.01),IPSS-R与WDAPSS相关性较差(r=0.715,P<0.01)。
3 讨 论
既往临床上采用IPSS对病人进行危险度分层,但IPSS只适用于评估未接受治疗的初诊病人,不能进行动态评估。IPSS低估了严重血细胞减少的风险,不适用于慢性粒单核细胞白血病(CMML)及继发性MDS。为此,WPSS、WDAPSS、IPSS-R等预后风险评估模型先后被提出。
IPSS-R积分系统将原始细胞比例再次分级,同时提高了染色体核型的评分比例。韩乐乐等[4]对142例MDS染色体核型进行分析显示,染色体核型对于MDS病人的预后评估具有重要的参考价值。YANG等[5]对555例台湾MDS病人进行研究显示,IPSS-R较IPSS能起到更细致、更有效的预后分层作用。相比较IPSS积分系统,IPSS-R可以更好地预测病人的生存期以及疾病进展情况[6-7]。但是IPSS-R积分系统仍然不能很好地区分极低危组与中危组的生存期,仍需进一步明确以指导不同危险组治疗方案的选择。WPSS积分系统较IPSS-R的优点在于可以动态评价MDS的预后,并且对于治疗方案的选择有一定的意义[8]。虽然WDAPSS积分系统来源于经典的IPSS评分系统,但其未能广泛应用于临床,主要原因是繁多的8项评分因子、不合理的血红蛋白值下限、两种染色体核型异常(复杂核型及7号染色体异常)[9]。
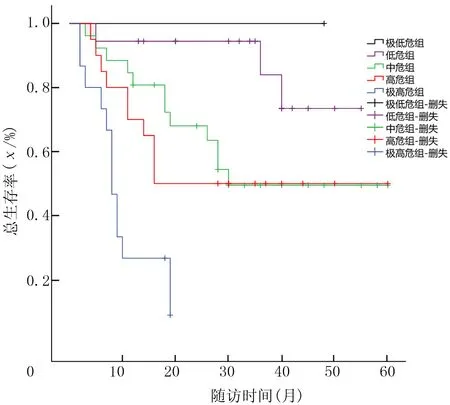
图1 IPSS-R评分系统与MDS预后关系的生存曲线
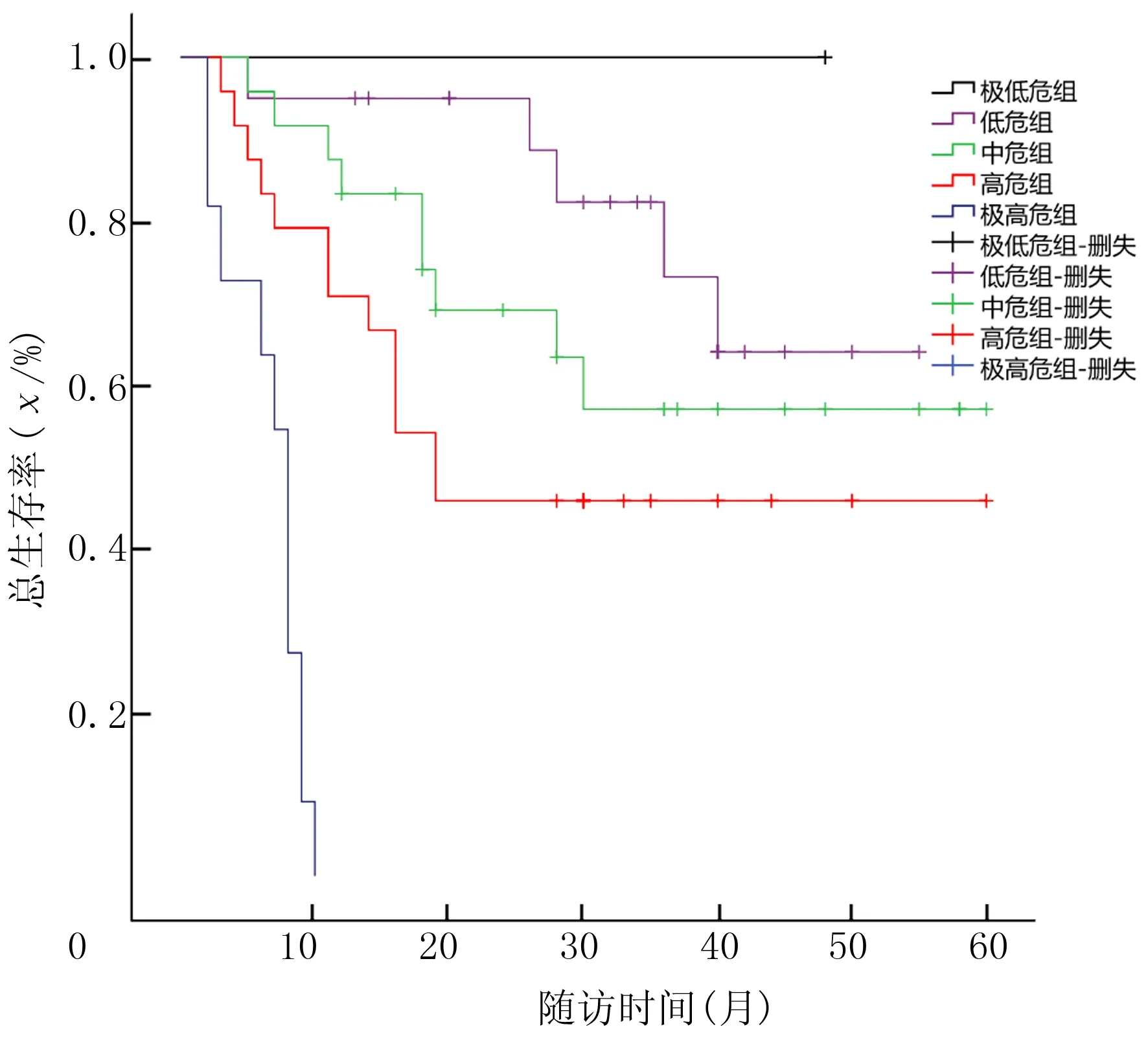
图2 WPSS评分系统与MDS预后关系的生存曲线
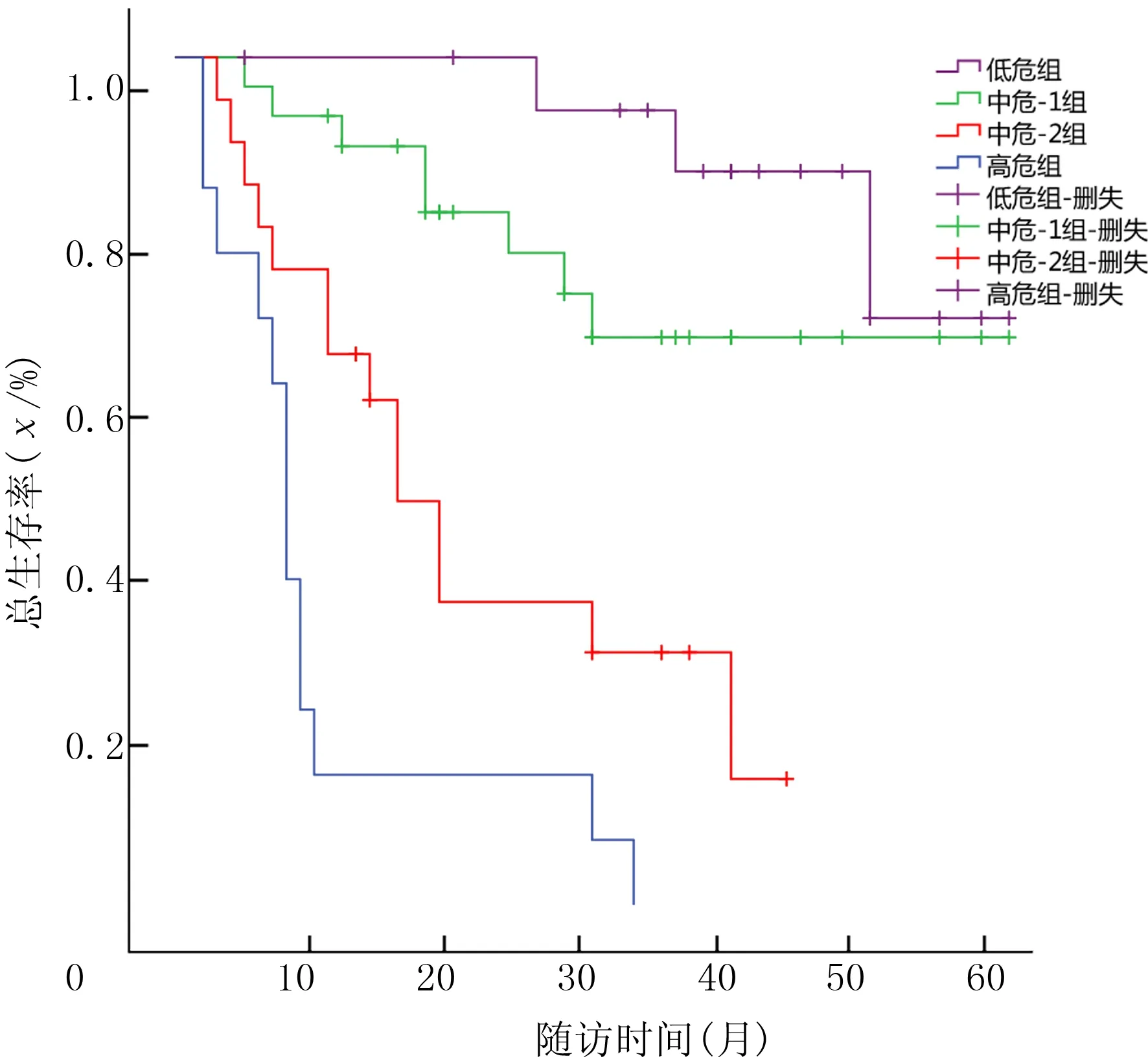
图3 WDAPSS评分系统与MDS预后关系的生存曲线
在本研究中,各积分系统使用客观参数判断MDS病人预后及指导治疗,均可很好地应用于临床,但是各积分系统仍有些许差异。从各积分系统与MDS预后关系的生存曲线中,可明显看到各危险等级分界显著。IPSS-R生存曲线显示中危组和高危组,以及WPSS生存曲线显示低危组和中危组均有交叉点,说明对少数病人归属危险组存在一定的问题。三种积分系统中,IPSS-R与WPSS的相关性最强,WDAPSS与WPSS相关性次之,IPSS-R与WDAPSS相关性较差。提示WDAPSS评分对病人危险度的划分有别于IPSS-R及WPSS积分系统。此结果与大样本研究结果有差异,分析原因可能为本研究样本数量少、对初诊时病人的发病情况(病人为原发性抑或继发性)不甚明了。另外,当地机构的输血指征不尽相同也可能是重要的影响因素之一。今后应根据病人具体情况,综合分析三种积分系统优缺点,慎重选择危险度分层的积分系统。
近几年有学者提出可以将细胞免疫学加入到积分系统中[6,10]。如有研究表明,MDS病人CD34阳性骨髓原始细胞及粒细胞的中位荧光强度增高,但目前其作用仍需要更广泛的研究证实[11]。
[1] GUILLERMO G M. Myelodysplastic Syndromes: 2014 update on diagnosis, risk-stratification and management[J]. Am J Hematology, 2014,89:97-105.
[2] MALCOVATI L, DELLA PORTA M G, STRUPP C A, et al. Impact of the degree of anemia on the outcome of patients with myelodysplastic syndrome and its integration into the WHO classification-based Prognostic Scoring System (WPSS)[J]. Haematologica-The Hematology Journal, 2011,96(10):1433-1440.
[3] MALCOVATI L, HELLSTRÖM-LINDBERG E, BOWEN D, et al. Diagnosis and treatment of primary myelodysplastic syndromes in adults: recommendations from the European Leukemia Net[J]. Blood, 2013,122(17):2943-2964.
[4] 韩乐乐,吴春梅. 骨髓增生异常综合征142例染色体核型分析[J]. 青岛大学医学院学报, 2014,50(3):227-229.
[5] YANG Y T, HOU H A, LIU C Y, et al. IPSS-R in 555 Taiwanese patients with primary MDS: integration of monosomal karyotype can better risk-stratify the patients[J]. American Journal of Hematology, 2014,89(9): E142-E149.
[6] REIS-ALVES S C, TRAINA F, HARADA G A, et al. Immunophenotyping in myelodysplastic syndromes can add prognostic information to Well-Established and new clinical scores[J]. PLOS One, 2013,8(12): e81048.
[7] MISHRA A, CORRALES-YEPEZ M, ALI N A, et al. Validation of the revised International Prognostic Scoring System in treated patients with myelodysplastic syndromes[J]. American Journal of Hematology, 2013,88(7):566-570.
[8] 隗佳,陈燕. 骨髓增生异常综合征预后因素研究新进展[J]. 中国实验血液学杂志, 2008,16(6):1465-1472.
[9] ZEIDAN A M, KOMROKJI R T. There’s risk,and then there’s risk:the latest clinical prognostic risk stratification models in myelodysplastic syndromes[J]. Current Hematolo-gic Malignancy Reports, 2013,8(4):351-360.
[10]LORAND-METZE J, CALIFANI S M, RIBEIRO E, et al. The prognostic value of maturation-associated phenotypic abnomalities in myelodysplastic syndromes[J]. Leuk Res, 2008,32:211-213.
[11]BEJAR R. Clinical and genetic predictors of prognosis in mye-lodysplastic sydromes[J]. Haematologica, 2014,99(6):956-964.
(本文编辑 马伟平)
本刊作者署名须知
医学论文作者署名的条件是:①必须参与本研究课题的实验设计和开创工作,若在后期参加工作,则必须赞同该研究的设计。②必须参加论文中某项观察和获取数据的工作。③必须参与过观察所见和取得数据的解释,并从中导出论文的结论。④必须参加过论文的撰写。⑤必须阅读论文的全文,并同意其发表。本刊要求作者署名应按其贡献的大小、工作的多少依次排列,最多不得多于6名,作者单位用角码注于作者姓名下另起一行。作者单位要求写全称,第一作者要求注明其所在的省名、市名(或县名)及邮政编码。第一作者须提供出生年份、性别、民族(汉族省略)、学位(硕士以上)、职称(中级以上)以及学位导师等信息。请作者来稿时遵照执行。
THE VALUE OF IPSS-R, WPSS AND WDAPSS SCORING SYSTEMS FOR PROGNOSTIC ASSESSMENT OF MYELODYSPLASTIC SYNDROME
YANJingru,HUANGTaosheng,CUIJingying,XUWenjun,RENCuiai
(Department of Haematology, Weifang Medicial College, Weifang 261042, China)
ObjectiveTo compare the value of IPSS-R, WPSS and WDAPSS scoring systems in predicting the prognosis of myelodysplastic syndrome (MDS).MethodsThe clinical and laboratory data of 80 patients with MDS treated in Weifang People’s Hospital were retrospectively reviewed. Using Kaplan-Meier method, a survival curve was made. The three score systems were used to divide the patients into several groups according to the risk factor. The life span in patients between each scoring system was compared.ResultsThe difference of life span between different groups was statistically significant (χ2=30.532-56.710,P<0.01). IPSS-R was most strongly correlated with WPSS (r=0.870,P<0.01), followed by WDAPSS and WPSS (r=0.807,P<0.01), and IPSS-R and WDAPS (r=0.715,P<0.01).ConclusionAll the three scoring systems can better predict the prognosis of patients with myelodysplastic syndrome. Integrated use of different scoring system to divide patients into several groups is conducive to early prediction of prognosis of patients with this condition.
myelodysplastic syndrome; IPSS-R scoring system; WPSS scoring system; WDAPSS scoring system; prognosis
2014-11-11;
2015-03-02
燕敬茹(1990-),女,硕士研究生。
任翠爱(1969-),女,教授,硕士生导师。
R551.3
A
1008-0341(2015)03-0270-03

