局部晚期宫颈鳞癌90例临床疗效分析
武晓红,耿海燕,曹美婷
(山西省肿瘤医院,山西 太原 030013)
局部晚期宫颈鳞癌90例临床疗效分析
武晓红,耿海燕,曹美婷
(山西省肿瘤医院,山西 太原 030013)
目的:观察新辅助化疗(NACT)联合手术与单纯手术治疗局部晚期宫颈鳞癌的临床效果。方法:45例局部晚期宫颈鳞癌新辅助化疗患者为观察组,该组患者手术前给予紫杉醇联合顺铂新辅助化疗进行治疗;单纯手术的45例局部晚期宫颈鳞癌患者为对照组,比较两组疗效、手术情况、术后病理、不良反应及5年生存率。结果:观察组患者的治疗效果优于对照组,差异有统计学意义(P<0.05);观察组患者的并发症发生率、手术时间、盆腔淋巴结转移率均低于对照组,差异均有统计学意义(均P<0.05);不良反应发生率对比无统计学意义(P>0.05)。结论:新辅助化疗对宫颈鳞癌的治疗是安全有效的,可降低临床分期,缩小局部病灶,提高手术切除率及生存率,对于局部晚期宫颈癌的治疗有显著的效果,明显提高了患者的近期疗效和5年生存率,且有很好的耐受性,值得临床推广应用。
局部晚期宫颈癌;新辅助化疗;手术治疗
宫颈癌是常见的妇女恶性肿瘤之一,发病率在我 国女性生殖道肿瘤中居第一位。根据最新统计资料,其中鳞状细胞癌占75%,腺癌等占25%。由于患者病理类型的变化,对宫颈癌治疗方案的选择及对预后的影响成为备受关注的问题[1]。局部晚期宫颈鳞癌目前治疗还存在争议,尚无定论。手术和放疗是其主要的治疗方式,近十年来,化疗也广泛应用于临床,成为重要辅助治疗手段。本研究为观察单纯手术与新辅助化疗联合手术治疗局部晚期宫颈鳞癌90例的临床效果,现报告如下。
1 资料与方法
1.1 一般资料
选择2005年1月~2010年1月山西省肿瘤医院收治经病理确诊的IB2和IIA2期宫颈鳞癌患者90例,年龄27~62岁,中位年龄49.35岁。患者均获得知情权,同意本次临床研究。分为两组:观察组45例局部晚期宫颈鳞癌患者手术前给予紫杉醇联合顺铂新辅助化疗(NACT)进行治疗2个疗程;对照组45例患者单纯行手术治疗。两组患者一般资料、病情病程等方面无统计学差异(均P>0.05),具有可比性。排除其他内科疾患并均为初治患者。
诊断标准:按照国际妇产科联盟FIGO分期标准,每位患者在入组前,均经两位副主任医师以上具有丰富临床经验的医生检查并分期,结合超声和影像学检查。IB2期55例、IIA2期35例;中分化67例、低分化23例。
1.2 方法
观察组术前接受2个周期的TP方案化疗,间隔时间为3周。2周期结束2周后对患者化疗疗效给予评价,用药具体方案为:第1天静脉滴注紫杉醇135~175 mg/m2,滴注3 h,用药前给予地塞米松、西米替丁及苯海拉明等处理,第2天静脉滴注顺铂50 mg/m2,避光,用顺铂时水化3 d[2]。两疗程化疗结束2周后行手术治疗均采用广泛性子宫切除+双侧附件切除+盆腔淋巴结清扫术。采用气管插管全麻,实施广泛全子宫切除+双附件切除联合盆腔淋巴清扫术。若为年轻患者,应注意尽量保留生理功能,可采用保留一侧卵巢方法,实施卵巢悬吊移位处理。对照组仅采用手术方法,与观察组相同。
1.3 疗效评价
化疗结束2周后以妇科检查、B超、CT、MRI等综合判定局部肿物变化情况,其中妇科检查应由两名以上临床经验丰富的妇科专业副主任或主任医师进行。疗效评定按世界卫生组织(WHO)宫颈癌的评定标准: a)完全缓解(CR):肿瘤病灶完全消失,疗效维持时间长于1个月;b)部分缓解(PR):肿瘤病灶缩小超过50%,且维持时间大于1个月;c)稳定(SD):肿瘤缩小或增大低于25%,未出现新病灶;d)进展(PD):肿瘤增大超过25%,或有新病灶出现。治疗有效率为完全缓解率以及部分缓解率之和[3]。统计两组患者的治疗效果,并在术后检查病理以及不良反应情况。不良反应根据WHO制定的评价标准,可划分为Ⅰ~Ⅳ级[4]。
1.4 统计学方法
统计学处理采用SPSS17.0统计软件进行数据处理。计量资料以±s表示,计数资料以百分率表示,采用t检验及χ2检验进行比较。以P<0.05为差异具有统计学意义。
2 结果
2.1 手术相关情况
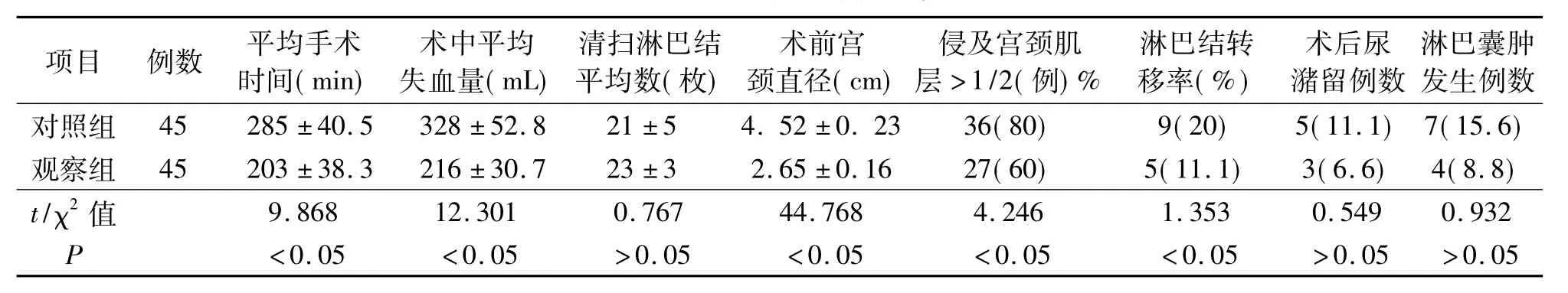
表1 两组手术相关资料比较
从表1可以看出,NACT手术组患者的手术时间、平均失血量、盆腔淋巴结转移率均低于对照组,差异均有统计学意义(均P<0.05);两组患者的清扫淋巴结个数比较,差异无统计学意义(P>0.05)。还可看出,NACT手术组患者术前宫颈直径较对照组明显缩小,术后病理瘤体侵及宫颈肌层>1/2例数,明显少于对照组,淋巴结转移率NACT手术组较对照组明显降低,3方面差异均有统计学意义(均P<0.05);术后并发症方面两者比较没有统计学差异(P>0.05)。
2.2 不良反应
统计对比两组患者的不良反应,观察两组患者的不良反应发生情况无明显差异,无统计学意义(P>0.05),具体见表2。
2.3 治疗效果
经研究得知,观察组患者治疗总有效率为93.3%,明显高于对照组的75.6%,见表3。
2.4 术后病理情况
进行化疗后,病理镜下可见癌灶间质、癌灶周边淋巴细胞浸润增加,间质纤维组织有明显的增生,可见内皮细胞有明显的肿胀,病灶中有肿瘤细胞坏死。
2.5 观察组肿瘤缩小情况
化疗前的最大肿瘤直径平均为 (4.52± 0.23)cm,化疗后的最大肿瘤直径平均为(2.65± 0.16)cm。肿瘤直径明显比化疗前减小(t=44.768,P<0.05)。

表2 两组患者治疗不良反应比较 %
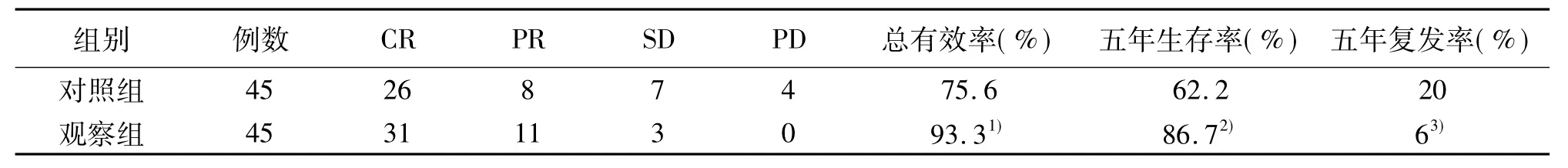
表3 两组患者治疗效果比较
3 讨论
宫颈癌新辅助化疗(neoadjuvant chemotherapy,NACT)是指针对宫颈局部晚期的患者,在手术前或放疗前先进行2~3个疗程的化疗,以缩小肿瘤瘤体为后续治疗创造条件,其目的是减少肿瘤负荷和消灭微小转移灶[2]。和单纯手术相比,本研究显示此治疗方案可改善患者的5年生存率,降低复发率,但对生存期有无改善还有待大样本研究证明。FIGO对NACT指出:从理论上讲,采用新辅助化疗(NACT)可以缩小肿瘤体积,从而利于根治性切除,可能比单纯手术治疗效果更好。NACT可以清除淋巴结和宫旁的病灶,因此减少了术后辅助治疗的高危因素。然而,在这种情况下,新辅助化疗是否足够尚不清楚。该方法在晚期其它恶性肿瘤诸如乳腺癌、头颈部实体瘤等的治疗中取得了良好的效果[5],故近些年也逐渐成为LACC的治疗方法之一。
在我国,大多数农村患者初诊时病变多为中晚期,预后很差。近年来肿瘤学专家在这方面做了大量探索,普遍认为,对中晚期肿瘤的治疗应从原来的单一的以放射治疗为主的治疗转变为以放疗、化疗、手术多种方式联合的综合治疗模式,并取得了可喜的结果。但目前新辅助化疗、术前辅助放疗、同步放化疗等治疗手段各有其优势与不足。同时,随着宫颈癌发病越来越年轻化,对卵巢及性功能保留的要求也随之增多,其新辅助化疗也越来越受到国内外学者的重视。
有研究表明,新辅助化疗能缩小瘤体,改善宫旁浸润程度,从而降低病理分期,扩大手术适应症[6]。术前化疗可杀灭循环中存在的肿瘤细胞,并消除微病灶,可减少手术治疗过程中肿瘤细胞播散及淋巴结转移,因此,对于改善患者的生存率具有一定的意义。目前,对于新辅助化疗尚无标准方案,而临床以顺铂、紫杉醇等为主。张蓉等[7]研究结果显示,紫杉醇联合铂类的新辅助化疗可提高晚期宫颈癌患者的手术切除率,不良反应轻,耐受性好,有较肯定的近期疗效,适用于局部晚期宫颈癌的术前化疗。本次研究也证实了上述观点。
有研究认为,术前通过新辅助化疗,利于手术操作。手术时间的选择多数为化疗后2~3周,若少于2周,则化疗引起的骨髓抑制还没完全恢复,且肿瘤抑制未达到最佳水平。超过这个时期,化疗抑制作用减弱,肿瘤继续生长,甚至很快恢复到原有大小[6]。
综上所述,新辅助化疗加手术已成为局部晚期宫颈鳞癌综合治疗的一个方法,其治疗安全有效,降低临床分期,使部分患者肿瘤体积缩小,提高手术切除率,延长生存期和提高生活质量,值得进一步研究,今后有待大样本多中心的临床试验,进一步评价其疗效及不良反应。
[1] 沈 铿,崔 恒,丰有吉,主编.常见妇科恶性肿瘤诊治指南[M].4版.北京:人民卫生出版社,2014.
[2] 连利娟,主编.林巧稚妇科肿瘤学[M].4版.北京:人民卫生出版社,2006.
[3] Schefter,T.E,Winter,K,Kwon,J.S.A Phase II Study of Bevacizumab Incombination with Definitive Radiotherapy and Cisplatin Chemo-therapy Inuntreated Patients with Locally Advanced Cervical Carcinoma:Preliminary Results of RTOG 0417[J].International Journal of Radiation Oncology,Biology,Physics,2012,83(4):1245-1246.
[4] 曹泽毅.中华妇产科科学[M].2版.北京:人民卫生出版社,2007.
[5] 王 光,黄玲惠,魏丽惠,等.宫颈癌新辅助化疗疗效分析[J].中国妇产科临床杂志,2013,14(1):20-22.
[6] 田卫红,张延曙,林丽红,等.宫颈癌术前新辅助化疗的临床疗效观察[J].肿瘤基础与临床,2010,23(1):30-31.
[7] 张 蓉,李 斌,白 萍,等.紫杉醇联合铂类在局部晚期宫颈癌新辅助化疗中的应用[J].中华肿瘤杂志,2011(33):616-620.
本文编辑:王 霞
R737.33 [
] A [
] 1671-0126(2015)06-0014-04
山西省人力资源和社会保障厅科技资助项目(10677)
:武晓红,女,副主任医师,从事妇科肿瘤临床工作

