门诊手术室感染危险因素分析及护理对策
叶红
(海口市人民医院门诊手术室,海南 海口 570208)
门诊手术室感染危险因素分析及护理对策
叶红
(海口市人民医院门诊手术室,海南 海口 570208)
目的分析门诊手术室感染的危险因素,探讨其护理对策,以提高门诊手术质量,降低感染率。方法回顾性分析我院2012年2月至2014年2月门诊手术室收治的1 854例患者资料,按照其是否感染分为感染组和未感染组,比较其临床资料的差异,分析影响感染的危险因素并提出针对性护理措施。结果本组1 854例门诊手术患者中,感染患者392例,感染率为21.1%。单因素分析显示,感染组和未感染组患者的年龄、急诊手术情况、手术时间、合并症、原发感染灶及无菌措施情况比较差异均有统计学意义(P<0.05);多因素回归分析显示,年龄≥60岁、行急诊手术、合并症≥3种、有原发感染灶、无菌措施不严格是导致门诊手术室感染的独立危险因素(P<0.05)。结论影响门诊手术室患者医院感染发生率的危险因素较多,应严格落实无菌措施,对存在危险因素的患者实施重点防控,以降低感染率。
门诊手术室;感染;危险因素;护理对策
门诊手术室主要承担注射、换药及小手术治疗,近年来部分门诊手术室亦承接了急诊手术功能,为患者的就医流程增加了便利[1]。然而,大量研究发现,门诊手术室是院内感染的高发场所,而感染的发生不仅影响了诊疗质量,也给患者带来了不必要的经济和心理负担[2]。为了分析门诊手术室患者感染的危险因素,总结护理对策,笔者进行了相关研究,现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析我院2012年2月至2014年2月门诊手术室收治的1 854例患者的临床资料,其中男性929例,女性925例;年龄19~82岁,平均(42.7±6.4)岁;其中清创缝合术827例,粉瘤切除术339例,脂肪瘤切除术218例,腋下汗腺清除术185例,其他285例。按照卫生部颁布的《医院感染诊断标准》对患者感染情况进行分析[3],将感染患者纳入感染组,未感染患者纳入未感染组。
1.2 方法 在确定研究方案后对上述患者临床资料进行回顾性分析,单因素分析指标包括年龄、性别、急诊手术、手术时间、合并症、原发感染灶、无菌措施等。对单因素分析存在统计学意义的因素进行多因素Logistic回归分析,并针对危险因素提出护理对策。
1.3 统计学方法 应用SPSS13.0统计软件进行数据分析,计数资料采用χ2检验,对影响门诊手术室感染的危险因素采用Logistic多因素回归分析,检验水准设定为α=0.05,P<0.05为差异有统计学意义。
2 结 果
2.1 感染情况 本组1 854例门诊手术患者中,感染患者392例,感染率为21.1%。
2.2 感染组和未感染组患者的临床资料比较 单因素分析可见,两组患者的年龄、急诊手术情况、手术时间、合并症、原发感染灶及无菌措施情况比较差异均有统计学意义(P<0.05),见表1。
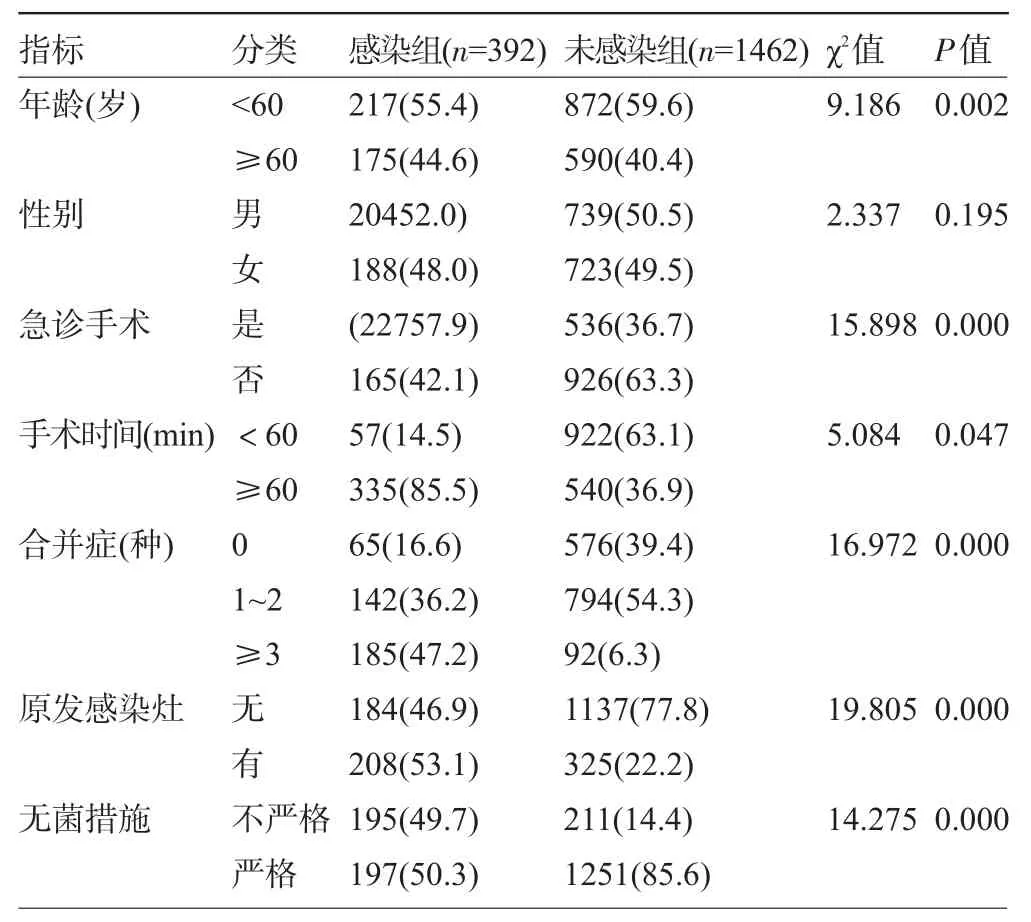
表1 两组患者的一般资料比较[例(%)]
2.3 危险因素 多因素回归分析显示,年龄≥60岁、行急诊手术、合并症≥3种、有原发感染灶、无菌措施不严格是导致门诊手术室感染的独立危险因素(P<0.05),见表2。
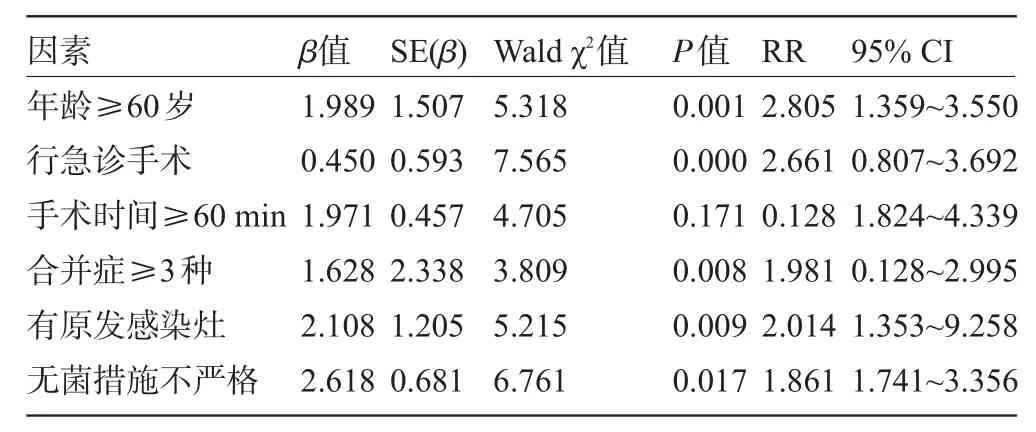
表2 影响门诊手术室感染的多因素回归分析结果
3 讨 论
3.1 感染现状 院内感染是指在医院内获得,并在住院或出院后发生感染,院内感染的发生是影响手术效果、治疗质量及患者预后的重要因素[4-5]。门诊手术室是对患者进行治疗和抢救的重要场所,也是院内感染的高发场所,门诊手术室院内感染的发生对患者的康复、预后均会造成严重影响,甚至会危及患者的生命,而门诊手术室感染的危险因素是导致感染率增加的主要原因[6]。因此,对门诊手术室感染危险因素的分析和护理对策的研究有望控制感染的发生,提升患者满意度。本组1 854例门诊手术患者中,感染患者392例,感染率为21.1%,与Siracuse等[7]和陈彩英等[8]报道数据一致,且明显高于专科手术室感染率,说明门诊手术室感染率极高,这与门诊手术室人员流动复杂、专业灭菌设备不足有着密切关联。
3.2 危险因素分析 通过多因素分析,我们发现,年龄≥60岁、行急诊手术、合并症≥3种、有原发感染灶、无菌措施不严格是导致门诊手术室感染的独立危险因素(P<0.05),其影响原因为:①门诊手术室人流量大,患者、医护人员自身携带的病原菌交叉传播,使得该区域菌群数量较高,且门诊手术室实施的手术多为清创缝合等,患者伤口污染较为严重,增加了院内感染风险;②中老年患者体质属于衰退期,其较低的机体抵抗力为病原菌的侵入创造了有利条件;③急诊手术往往没有充足时间对患者进行完善的皮肤清洁,且手术区域毛发去除效果不好,不利于消毒剂作用的充分发挥[9];④合并症较多的患者自身体质较差,对手术、麻醉等操作的应激反应耐受能力不足,且术后切口恢复效果不理想,延迟愈合极易导致感染的发生[10-11];⑤有原发感染灶的患者机体处于炎性反应状态,对外来病原菌呈现出较差的防御能力,易导致病原菌的定植和入侵,且该类患者一般术前曾服用过一段时间的抗菌药物,机体菌群失调,可引发耐药性菌株的增多和严重感染的发生[12];⑥无菌措施是院内感染预防的关键,也是临床强调的重点,但部分医护人员往往忽视该环节,对空气、物品的质量未进行严格的把控,在手术和护理过程中责任意识也不强,为病原菌的入侵埋下了隐患,而Mansfield等[13]指出,部分门诊手术操作者动作较为暴力,易对组织造成挫伤,使得伤口愈合受到影响,也增加了院内感染的发生风险。此外,林雪等[14]研究发现,医护人员手机带菌率可达到99%以上,而多数医护人员在进入手术室时普遍携带手机,对物品的管理并不严格,使得手术室内无菌环境遭到破坏,空气中大量病原菌一旦通过患者切口进入体内,则极易导致感染的发生。
3.3 护理对策 针对上述危险因素,我们认为,在手术前、术中和术后各个环节均应落实无菌制度,以改善门诊手术室感染风险,主要对策包括:①术前尽可能剔去切口部位的粗毛,以利于切口部位的消毒、灭菌,但要注意不要将毛发全部剃除,以避免皮肤刀痕的暴露导致细菌的定植[15];②若患者创口出现明显破损、感染,则应及时应用全身性抗菌药物,并将患者移至感染手术间实施手术;③针对具有门诊手术室感染危险因素的患者,若非急诊手术,可在术前嘱其改善营养、增加运动等,以提高手术耐受度[16-17],对于急诊手术患者,应在术前对其创面进行彻底清洁,清除伤口分泌物;④术中物品的管理十分必要,如一次性物品、医疗垃圾等应及时进行清扫,并要求医生在实施手术期间不允许将病历本、手机等带菌量较高的物品携带至手术室内,这有助于手术室内无菌环境的维持;⑤术中操作应轻柔,避免对患者组织、血管造成损伤,以降低医护人员不良操作导致的伤口延迟愈合[18];⑥术后对术中用品的分类处置在杜绝感染隐患方面具有重要意义;⑦嘱患者术后服用5~7 d抗菌药物,以降低感染的发生率,同时对患者进行健康宣教、心理护理,告知患者术后可能出现疼痛、睡眠不佳等状态并告知其自行处理措施,促进患者的恢复;⑧对患者术后伤口进行护理,如对留置敷料的患者进行定期换药、复查,若患者有留置引流管、伤口加压等操作时,更应注意引流管的护理和绷带松紧度的调整。此外,门诊手术室布局的合理性对患者感染率也存在影响[19-20],因此,在医院布局中,应尽量将门诊手术室安排于通风、排水良好且人员流动率较低的位置,有助于改善手术室的消毒效果和灭菌情况。
综上所述,年龄≥60岁、行急诊手术、合并症≥3种、有原发感染灶、无菌措施不严格导致门诊手术室感染率增加,在今后的治疗中,应严格落实无菌措施,并对存在危险因素的患者实施重点防控,以降低感染率,改善患者预后。
[1]Topp SM,Chipukuma JM,Chiko MM,et al.Integrating HIV treatment with primary care outpatient services:opportunities and challenges from a scaled-up model in Zambia[J].Health Policy and Planning,2013,28(4):347-357.
[2]刘朝华,陈 立,曹莉芬.美容外科门诊手术室医院感染的控制与管理[J].中华医院感染学杂志,2011,21(1):110-111.
[3]Wick EC,Hirose K,Shore A D,et al.Surgical site infections and cost in obese patients undergoing colorectal surgery[J].Archives of Surgery,2011,146(9):1068-1072.
[4]Cash CL,Frazee RC,Smith RW,et al.Outpatient laparoscopic appendectomy for acute appendicitis[J].The American Surgeon, 2012,78(2):213-215.
[5]张 玲,唐 晖,李 伟,等.妇科腹腔镜手术并发症44例临床分析与处理策略[J].现代中西医结合杂志,2013,22(5):485-487.
[6]Hakre S,Peel SA,O'Connell RJ,et al.Transfusion-transmissible viral infections among US military recipients of whole blood and platelets during Operation Enduring Freedom and Operation Iraqi Freedom[J].Transfusion,2011,51(3):473-485.
[7]Siracuse JJ,Odell DD,Gondek SP,et al.Health care and socioeconomic impact of falls in the elderly[J].The American Journal of Surgery,2012,203(3):335-338.
[8]陈彩英,吕云峰,陈雪芹,等.外科手术部位感染监测及干预后效果评价[J].现代中西医结合杂志,2013,21(36):4076-4078.
[9]Mioton LM,Buck DW,Rambachan A,et al.Predictors of readmission after outpatient plastic surgery[J].Plastic and Reconstructive Surgery,2014,133(1):173-180.
[10]Wick EC,Shore AD,Hirose K,et al.Readmission rates and cost following colorectal surgery[J].Diseases of the Colon&Rectum, 2011,54(12):1475-1479.
[11]王 均,朱秀玲,王立新,等.急性阑尾炎术后切口感染相关因素及病原菌分析[J].现代中西医结合杂志,2013,22(31):3512-3513.
[12]唐玉分,武春娟.加强门诊手术室管理预防医院感染[J].中华医院感染学杂志,2011,21(11):2336-2336.
[13]Mansfield AJ,Kaufman JS,Marshall SW,et al.Deployment and the use of mental health services among US Army wives[J].New England Journal of Medicine,2010,362(2):101-109.
[14]林 雪,赵 华,张小丽.妇产科门诊手术室医院感染控制分析[J].中华医院感染学杂志,2013,23(16):3961-3962.
[15]Kremers HM,Visscher SL,Moriarty JP,et al.Determinants of direct medical costs in primary and revision total knee arthroplasty [J].Clinical Orthopaedics and Related Research,2013,471(1): 206-214.
[16]周 敏.门诊手术室医院感染危险因素分析及护理对策[J].齐鲁护理杂志,2013,19(10):121-122.
[17]Inacio MC S,Paxton MAW,Chen BSY,et al.Leveraging electronic medical records for surveillance of surgical site infection in a total joint replacement population[J].Infection Control and Hospital Epi-Demiology,2011,32(4):351-359.
[18]王 靖,苏冰玉,朱丽莎,等.基层医院门诊医院感染存在的问题及对策[J].中华医院感染学杂志,2012,22(7):1496.
[19]Liao CC,Shen WW,Chang CC,et al.Surgical adverse outcomes in patients with schizophrenia:a population-based study[J].Annals of Surgery,2013,257(3):433-438.
[20]Flanagan E,Chopra T,Mody L.Infection prevention in alternative health care settings[J].Infectious Disease Clinics of North America,2011,25(1):271-283.
R472.3
B
1003—6350(2014)23—3586—03
10.3969/j.issn.1003-6350.2015.23.1298
2015-06-26)
叶 红。E-mail:13907588639@163.com

