症状性颅内动脉粥样硬化性狭窄的分布及危险因素分析
薛满忠
脑血管病是造成人类死亡和致残的重要原因,且发病率不断增加,同时缺血性脑血管病具有发高病率、致残率、复发率的特点,目前已成为我国城市和农村的第一位致残和死亡原因。我国现存脑血管病患者700余万人,其中约70%为缺血性卒中患者,给人们的生产、生活带来巨大的经济和社会负担。颅内动脉粥样硬化狭窄是造成缺血性卒中的重要病变基础,与缺血性卒中的发生、发展以及复发存在密切关系。在美国,每年有4万~6万新发卒中与颅内动脉狭窄有关,占10% ~20%[1-3],而且黄种人颅内动脉狭窄发生率高于 白 种 人[4,5]。WASID(the Warfarin vs Asprin for Symptomatic Intracranial Disease)研究结果提示颅内动脉狭窄的严重程度与相应供血区卒中的发生有明显相关性,卒中与狭窄率呈线性相关,有短暂性脑缺血发作或卒中,且动脉狭窄率≥70%的患者,狭窄动脉供血区卒中的1年发作率为18%,2年发作率为19%;但对有短暂性脑缺血发作或卒中,且动脉狭窄率<70%的患者,1年和2年卒中发作率分别为6%和10%[6,7]。在我国,30% ~70%的缺血性卒中与颅内动脉狭窄相关[8]。当存在颅内动脉狭窄,其缺血性卒中的新发或复发率将明显增加,研究表明,当颅内动脉狭窄程度每增加10%,缺血性脑血管病的危险性增加26%[9]。因此,人们对颅内动脉粥样硬化性狭窄越来越重视,应尽早准确发现颅内动脉狭窄,并进行有针对性治疗,对预防颅内动脉狭窄相关性卒中具有十分重要的意义。本研究旨在了解缺血性卒中患者颅内动脉粥样硬化性狭窄的分布情况并探讨其危险因素,早期筛检高危人群,无疑对开展缺血性卒中的预防和治疗具有十分重要的现实意义。
1 资料与方法
1.1 一般资料 收集2010年7月至2013年3月我院收治的急性缺血性卒中患者199例(狭窄组),其中脑梗死患者160例,短暂性脑缺血发作患者39例;经血管检查证实存在单纯颅内动脉粥样硬化性狭窄;其中男115例,女84例;年龄38~92岁,平均年龄(68±10)岁;同时选择同期住院的无颅内、外动脉狭窄的缺血性卒中患者124例作为对照组,其中男77例,女47例;年龄23~87岁,平均年龄(65±12)岁;其中脑梗死110例,短暂性脑缺血发作患者14例。
1.2 入选与排除标准
1.2.1 入选标准:所有患者均经头颅CT和(或)颅脑MRI证实存在有急性脑梗死,符合第四届脑血管病会议修订的诊断标准,包括首次发作和再次发作。
1.2.2 排除标准:颅内出血性疾病、风湿性心脏病、心房纤颤、急性冠脉综合征、卵圆孔未闭、亚急性细菌性心内膜炎、moyamoya病、动静脉畸形、大动脉炎或其他免疫性血管炎、动脉夹层、放疗后狭窄、颅外动脉狭窄患者。
1.3 方法
1.3.2 观察指标:记录所有患者的一般情况、既往史及实验室指标:入院后用调查表记录患者性别、年龄、糖尿病、高血压、吸烟及饮酒史等,患者于入院次日清晨抽取空腹静脉血,检查血糖(GLU)、总胆固醇(TC)、低密度脂蛋白胆固醇酯(LDL-C)、高密度脂蛋白胆固醇酯(HDL-C)、三酰甘油(TG)、血尿酸(UA)、糖化血红蛋白(HbA1c)、同型半胱氨酸(Hcy)、超敏C-反应蛋白(hs-CRP)等。入院后监测血压,对既往无高血压病史者,本次脑梗死发病2周后安静状态下收缩压高于140 mm Hg(1 mm Hg=0.133 kPa)和(或)舒张压高于90 mm Hg者补充诊断为高血压;既往无糖尿病史者,入院后空腹血糖高于7.0 mmol/L,或餐后2 h血糖高于11.1 mmol/L,或经糖耐量试验明确诊断者补充诊断为糖尿病。
1.4 统计学分析 应用SPSS 17.0统计软件,对服从或近似服从正态分布的计量资料以±s表示,采用t检验;对呈偏态分布的计量资料以中位数(最小值,最大值)表示,并采用Mann-Whitney U检验;计数资料采用χ2检验;与颅内动脉狭窄相关变量以逐步法进入多元Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 颅内动脉狭窄分布特征 199例颅内动脉狭窄患者共检测出狭窄动脉368条,各颅内动脉狭窄构成比分别为颈内动脉末端为34.8%,大脑中动脉为27.1%,大脑后动脉为12.8%,椎动脉为10.3%,大脑前动脉为7.9%,基底动脉为7.1%;前循环狭窄占69.8%,后循环狭窄占30.2%。
2.2 2组一般情况比较 2组颅内动脉狭窄组患者年龄大于对照组(P<0.05);颅内动脉狭窄组患者糖尿患者比例高于对照(P<0.05);2组在性别、吸烟、饮酒等方面差异无统计学意义(P>0.05)。见表1。

表1 2组一般情况比较
2.3 2组实验室指标比较 颅内动脉狭窄组患者血糖水平高于对照组,差异有统计学意义(P<0.05);而 2 组在 TC、LDL-C、HDL-C、TG、UA、HbA1c、Hcy、CRP等方面差异均无统计学意义(P均>0.05)。见表2。
表2 2组患者实验室指标比较 ±s
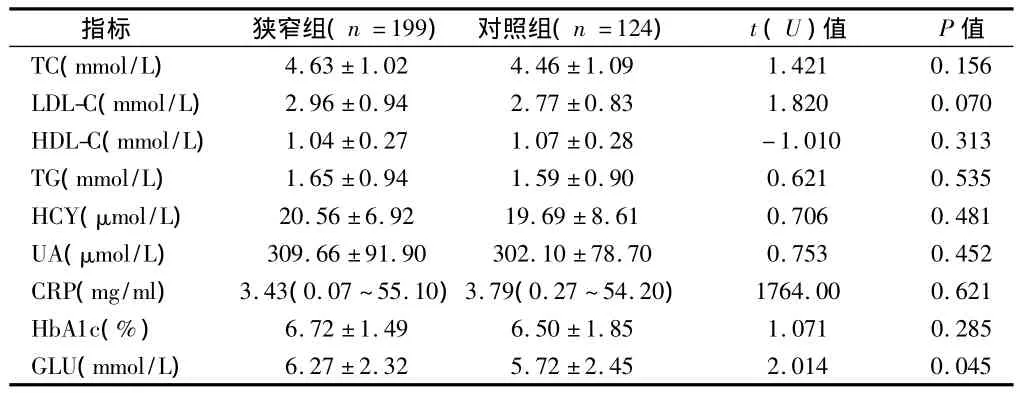
表2 2组患者实验室指标比较 ±s
注:CRP用中位数(最小值~最大值)表示
指标 狭窄组(n=199) 对照组(n=124) t(U)值 P值TC(mmol/L)4.63 ±1.02 4.46 ± 1.09 1.421 0.156 LDL-C(mmol/L) 2.96 ±0.94 2.77 ± 0.83 1.820 0.070 HDL-C(mmol/L) 1.04 ±0.27 1.07 ± 0.28 - 1.010 0.313 TG(mmol/L) 1.65 ±0.94 1.59 ± 0.90 0.621 0.535 HCY(μmol/L) 20.56 ±6.92 19.69 ±8.61 0.706 0.481 UA(μmol/L) 309.66 ±91.90 302.10 ±78.70 0.753 0.452 CRP(mg/ml) 3.43(0.07 ~55.10)3.79(0.27 ~54.20) 1764.00 0.621 HbA1c(%) 6.72 ±1.49 6.50 ±1.85 1.071 0.285 GLU(mmol/L)6.27 ±2.32 5.72 ± 2.45 2.014 0.045
2.4 颅内动脉狭窄的单因素Logistic回归分析 选择性别、年龄、高血压、糖尿病、TC、LDL-C、HDL-C、TG、UA、HbA1c、Hcy、CRP、吸烟、饮酒、入院血糖为自变量,以颅内动脉狭窄为因变量,进行单因素Logistic回归分析,结果显示年龄、糖尿病、入院血糖与颅内动脉粥样硬化性狭窄相关。见表3。

表3 颅内动脉狭窄的单因素Logistic回归分析
2.5 多元逐步Logistic回归分析 选择单因素分析有意义的3个变量(年龄、糖尿病、入院血糖),以及缺血性卒中常见的危险因素(性别、高血压、TC、LDL-C、HDL-C、TG、吸烟、饮酒)为自变量,以颅内动脉狭窄为因变量,进行多元逐步Logistic回归分析,结果显示年龄、糖尿病是颅内动脉粥样硬化性狭窄的独立危险因素。见表4。
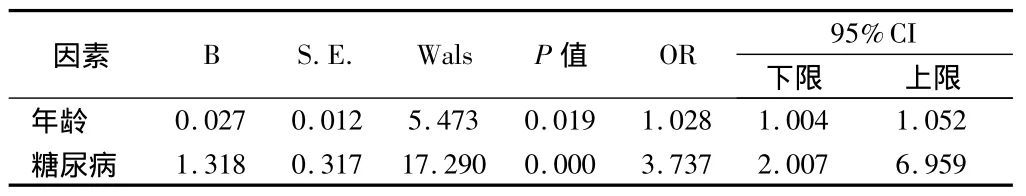
表4 颅内动脉狭窄的多元Logistic回归分析
3 讨论
数字减影血管造影(DSA)是目前公认的脑血管检查的金标准,但因其有创、风险大及价格昂贵等缺点,限制了在临床的广泛应用,随着影像、超声技术的不断发展,TCD、MRA、CTA等无创血管检查的准确性不断提高,逐渐得到肯定,有取代DSA的趋势。Wardlaw等[11]对症状性颈动脉狭窄检测的41项研究(2 541例,4 876条血管)进行荟萃分析,得出结论,认为对70%~90%的颈动脉狭窄,无创检查(多普勒超声、MRA、CTA)可以替代DSA进行准确判断,尤其多普勒超声的敏感性(0.89)优于 MRA(0.88)和 CTA(0.76),特异性与MRA一致,国内大量临床研究也已经证实,颈动脉超声、TCD是判定颅内外大血管狭窄的可靠方法[12]。本研究中所有患者采用TCD诊断颅内动脉狭窄,需要更明确病变部位时行MRA检查,TCD与MRA结果结合,综合判定颅内外血管狭窄情况,结果可靠。
除了这些哺乳动物之外,还有一种神奇动物多次在纽特身陷囹圄时帮上大忙。那就是外型看起来像植物的“护树罗锅”。在魔法世界,护树罗锅是一种守护树木的动物,长着两只褐色的小眼睛,性情平和、极其害羞,但是如果它所栖身的那棵树受到威胁,它就会一跃而下,奋起反抗。
颅内动脉粥样硬化性狭窄是造成脑梗死的重要病变基础,各颅内动脉在血管狭窄的发生频率上不同,本研究提示颈内动脉末端和大脑中动脉为最易受累动脉,分别占 34.8%和 27.1%,与李春波等[13]报道的结果基本一致;前、后循环血管狭窄的发生率分别为69.8%和30.2%,提示前循环血管更易发生颅内动脉粥样硬化性狭窄,其原因上未完全明确,可能与两者在解剖学特点及血流对血管所产生的剪切力不同有关。但Homburg等[14]研究报道,合并颅内动脉狭窄的缺血性卒中患者,67%的颅内动脉狭窄位于后循环,与本研究及国内报道的研究不一致,可能与种族差异有关。
本研究结果显示颅内动脉狭窄组患者年龄高于对照组,且其差异有统计学意义(P<0.05),同时多元Logistic回归分析显示年龄是颅内动脉粥样硬化性狭窄的独立危险因素,这可能与随着年龄的增长,血管壁接触致动脉粥样硬化的因素增加有关。Jeng等[15]等提出年龄是颅内动脉粥样硬化性疾病的重要危险因素之一,同时Persoon等[16]提出年龄是症状性颈内动脉闭塞患者卒中复发的危险因素。因此,应提高对高龄患者颅内动脉狭窄的重视,以减少脑卒中的发生。
研究表明,空腹血糖大于5.5 mmol/L,就会显著增加缺血性卒中的发生,糖化血红蛋白(HbA1C)水平每增加1%,卒中的风险性增加17%,其原因是高血糖促进氧化,产生氧自由基,导致血管壁损害[17,18]。在超负荷血糖条件下,机体血管内皮细胞间黏附分子-1的表达及血清可溶性细胞间黏附分子-1的含量增加,并引起广泛的微血管损害,导致糖尿病脑梗死的发生。本研究结果显示,颅内动脉狭窄的单因素分析显示入院时血糖水平可能与颅内动脉狭窄相关,但进一步多元Logistic回归未显示其为颅内动脉狭窄的独立危险因素。提示我们应加强急性缺血性卒中患者入院血糖的管理,以减轻高血糖对脑血管病的危害。
糖尿病即可引起大血管病变,同时也可引起小血管病变,研究表明糖尿病在脑部主要引起大血管病变[19]。柳杨等[20]用TCD检测颅内动脉粥样硬化性狭窄的研究表明,糖尿病是引起颅内动脉粥样硬化性狭窄的独立危险因素,Palomeras等[21]研究发现糖尿病是颅内动脉狭窄最特异的危险因素,与本研究结果一致。Weber等[22]研究发现症状性颅内动脉狭窄患者糖尿病与卒中复发明显相关。因此,在脑血管病一级预防和二级预防中,应加强患者血糖管理,以预防颅内动脉粥样硬化性狭窄的发生。
脂代谢紊乱是造成颅内动脉粥样硬化的重要危险因素,Turan等[23]研究发现脂代谢紊乱是颅内动脉狭窄的独立危险因素,同时Chaturvedi等[24]发现症状性颅内动脉狭窄患者胆固醇水平与卒中及其它血管病增加相关。本研究显示,颅内动脉狭窄组患者TC,LDLC水平高于对照组,HDL-C水平低于对照组,但两组之间差别不具有统计学意义,同时多元Logistic回归分析未提示脂代谢紊乱是脑梗死患者颅内动脉粥样硬化性狭窄的危险因素,这可能与部分患者已经进行调脂治疗有关。
高血压与动脉粥样硬化及脑卒中密切相关,长期高血压导致血管壁肥厚和重塑,降低血管顺应性,促进动脉粥样硬化形成,同时还可存进血管内皮细胞释放血管活性物质,导致全身及脑血管收缩张力增加,形成动脉粥样硬化斑块[25]。刘国荣等[26]研究表明高血压是颅内动脉狭窄的危险因素,Wang等[27]也提出高血压是无症状性颅内动脉狭窄的危险因素之一;本研究结果提示高血压患者所占的比例狭窄组高于对照组,但两者之间的差别不具有统计学意义,可能与以往研究的病例选择不同有关。
本研究虽未显示吸烟是缺血性卒中患者颅内动脉狭窄的危险因素,但吸烟对动脉粥样硬化的作用缺不容忽视,吸烟可诱导血管炎症反应和氧化应激而致动脉粥样硬化,同时还可出现血管舒缩功能障碍、凝血及纤溶功能异常等,间接加重血管病,同时吸烟还可直接损害内皮细胞而促使动脉粥样硬化,且其程度随吸烟量及程度的增加而增加。有研究表明,吸烟是单纯颅内动脉狭窄的危险因素[28]。因此,应加强戒烟的管理,从而使更多患者从戒烟中受益。
高同型半胱氨酸可引起血管内皮损害,增加丝裂素活化蛋白激酶活性而刺激平滑肌细胞增殖,同时还可引起凝血和纤溶功能紊乱,从而引起或加重颅内动脉狭窄。Huang等[29]研究发现高同型半胱氨酸血症可能是大脑中动脉狭窄的危险因素,它对动脉粥样硬化及血栓的形成起促进作用;同时刘敏等[30]研究发现高同型半胱氨酸与颅内动脉狭窄支数有关。但本研究未提示同型半胱氨酸是脑梗死患者颅内动脉粥样硬化性狭窄的独立危险因素,今后有待进一步研究证实。
CRP有称急性期反应蛋白,Ding等[31]研究证实,血清hs-CRP水平与动脉粥样硬化斑块回声强度、表面形态有关,在那些斑块多为低回声、表明不规则或形成溃疡的脑卒中患者,hs-CRP水平显著高于斑块为强回声、表面光滑的无症状性狭窄患者,同时发现在脑卒中组其他炎性因子,如可溶性CD40配体、基质金属蛋白酶9也高于无症状组。本研究结果显示2组患者hsCRP水平差异无显著性,可能由于两组患者均为急性缺血性卒中有关,有待今后进一步研究证实。
综上所述,颅内动脉粥样硬化狭窄是一个复杂的病理过程,是遗传因素、环境条件以及众多危险因素共同作用的结果,本研究结果提示颈内动脉末端、大脑中动脉在颅内动脉狭窄中最为常见,颅内动脉狭窄组患者年龄、糖尿病是缺血性卒中颅内动脉粥样硬化性狭窄的独立危险因素。因此,应加强老年缺血性卒中患者颅内外动脉的筛检,及时发现颅内动脉狭窄,同时加强糖尿病患者血糖的管理,以减少缺血性卒中及颅内动脉粥样硬化性狭窄的发生。
1 Kasner SE,chimowitz MI,Lynn MJ,et al.Predictors of ischemic stroke in the territory of symptomatic intracranial atherosclerotic stenosis.Circulation,2006,113:555-563.
2 Sacco RL,Adams R,Albers G,et al.Guideline for prevention of stroke in patients with ischemic stroke or transient ischemic attack a statement for healthcare professionals from the american heart association/American stroke association council on stroke cosponsored by the council on ccadiovascular radiology and intervention.Stroke,2006,37:577-617.
3 Higashida RT,Meyers PM,Connors JJ,et al.Intracranial anngioplasty stenting for cerebral atherosclersis:a position statement of the american society of interventional and therapeutic neuroradiology,society of society of interventional radiology,and the American of neuroradiology.J Vascu Interv Radiol,2005,16:1281-1285.
4 Wong KS,Li H,Lam WWM,et al.progression of middle cerebral artery occlusive disease and its relationship with further vascular events after stroke.Stroke,2002,33:532-536.
5 Feldmannn E,Daneult N,Kwan E,et al.Chinese-white diffrences in the distriution of occlusive cerebrovascular disease.Neurol,1990,40:1541-1545.
6 Kasner SE,Lynn MJ,Chimowitz MI,et al.Warfarin vs asprin for symptomatic Intracranial stenosis:subgroup analyses from WASID.Neurol,2006,67:1275-1278.
7 Kasner SE,Chimowitz MI,Lynn MJ,et al.Predictors of ischemic stroke in the territory of symptomatic intracranial atherosclerotic stenosis.Circula,2006,113:555-563.
8 王伊龙,王春雪,王拥军.颅内动脉粥样硬化性狭窄的流行病学.国外医学脑血管病学分册,2005,13:418-421.
9 Mathiesen EB,Joakimsen O,Bnaa KH.Prevalence of and risk factors associated with carotid artery stenosis:the troms study.Cerebrovasc Dis,2001,12:44-51.
10 高山,黄家星主编.经颅多普勒超声(TCD)的诊断技术与临床应用.第1版.北京:中国协和医科大学出版社,2004.50-51.
11 Wardlaw JM,Chappell FM,Best JJ,et al.Non-invasive imaging compared with intra-arterial angiography in diagnosis of symptomatic carotid stenosis:a meta-analysis.Lancet,2006,367:1503-1512.
12 周立新,周雁,胡英环,等.颅内动脉起始段合并其他颅内外动脉狭窄发生频率.中华内科杂志,2010,49:103-106.
13 李春波,田彦龙,宋冬雷,等.120例颅内外脑供血动脉严重狭窄或闭塞患者全脑血管造影分析.国际脑血管病杂志,2009,17:98-103.
14 Homburg PJ,Plas GJ,Rozie S,et al.Prevalence and calcification of intracranial arterial stenotic lesions as assessed with multidetector computed tomography angiography.Stroke,2011,42:1244-1250.
15 Jeng JS,Tang SC,Liu HM.Epidemiology,diagnosis and management of intracranial atherosclerotic disease.Expert Rev Cardiovasc Ther,2010,8:1423-1432.
16 Persoon S,Luitse MJ,de Borst GJ,et al.Symptomatic internal carotid artery occlusion:a long-term follow-up study.J Neurol Neurosurg Psychiatry,2010,82:521-526.
17 Mendes I,Baptista P,Soares F,et al.Diabetes mellitus and intracranial stenosis.Rev Neurol,1999,28:1030-1033.
18 Selvin E,Marinopoulos S,Berkenblit G,et al.Meta-anlysis:glycosylatek hemoglobin and cardiovascular disease in diabetes mellitus.Ann lntern Med,2004,141:421-431.
19 Kim BJ,Lee SH,Kang BS,et al.Diabetes increase large artery diseases,but not small artery diseases in the brain.J Neuol,2008,255:1176-1181.
20 柳杨,黄一宁,汪波,等.高血压和糖尿病患者颅内脑动脉狭窄的观察.中华医学杂志,2001,81:1387-1389.
21 Palomeras Soler E,Fossas Felip P,Cano Orgaz A,et al.Intracranial stenosis.Study and follow-up 38 patients.Neurologia,2004,19:254-259.
22 Weber R,Kraywinkel K,Diener HC,et al.Symptomatic intracranial atherosclerotic stenosis:prevalence and prognosis in patients with acute cerebral ischemia.Cerebrovasc Dis,2010,30:188-193.
23 Turan TN,Makki AA,Tsappidi S,et al.Risk factors associated with severity and location of intracranial arterial stenosis.Stroke,2010,41:1636-1640.
24 Chaturvedi S,Turan TN,Lynn MJ,et al.Risk factor status and vascular events in patients with symptomatic intracranial stenosis.Neurology,2007,69:2063-2068.
25 张薇薇.缺血性脑卒中的血压调控.中国卒中杂志,2006,1:79-80.
26 刘国荣,刘月春,张京芬.缺血性脑血管病颅内动脉狭窄的危险因素.中华神经科杂志,2003,36:363-365.
27 Wang KS,Ng PW,Tang A,et al.Prevalence of asymptomatic intracranial atherosclerosis in high-risk patients.Neurol,2007,68:2035-2038.
28 王桂红,郑华光,王伊龙,等.缺血性脑卒中患者颅内/外脑大动脉粥样硬化性狭窄的分布及其预测因素.中国卒中杂志,2006,1:543-547.
29 Huang HW,Guo MH,Lin RJ et al.Hyperhomogysteinemia is a risk factors of middle cerebral artery stenosis.J Neurol,2007,254:364-367.
30 刘敏,周盛年,郇英,等.同型半胱氨酸与脑梗死及动脉狭窄支数的相关性研究.中国老年学杂志,2008,28:1097-1098.
31 Ding S,Zhang M,Zhao Y,et al.The role of carotid plaque vulnerability and inflammation in the pathogenesis of acute ischemic stroke.Am J Med Sci,2008,336:27-31.

