经纤维支气管镜溴己新灌洗联合肺复张治疗创伤性肺不张临床观察
段 颖,刘 博,李 康,谭 辉,贾志强
(陕西省咸阳市中心医院,陕西 咸阳 712000)
经纤维支气管镜溴己新灌洗联合肺复张治疗创伤性肺不张临床观察
段 颖,刘 博,李 康,谭 辉,贾志强
(陕西省咸阳市中心医院,陕西 咸阳 712000)
目的 探讨经纤维支气管镜(纤支镜)溴己新注射液灌洗联合呼吸机肺复张治疗创伤性肺不张的临床疗效。方法 将创伤性肺不张患者90例分为观察组60例和对照组30例,2组均给予相同的综合治疗,并进行经纤支镜吸痰治疗,在此基础上,观察组还接受经纤支镜溴己新注射液灌洗以及呼吸机肺复张治疗,连续5d。比较2组综合疗效、完全肺复张时间、抗生素使用时间、住院时间以及生命体征、动脉血气分析结果和血清高敏C反应蛋白(hs-CRP)水平的变化。结果 观察组显效率和总有效率均显著高于对照组(P均<0.01);观察组HR、RR、p(O2)、p(CO2)和Sa(O2)在治疗后1h、24h的改善幅度均显著大于对照组(P<0.05或P<0.01),治疗后3d时HR、RR和p(O2)的改善幅度显著大于对照组(P<0.05或P<0.01),治疗后6d时HR和p(O2)的改善幅度显著大于对照组(P<0.05或P<0.01);观察组完全肺复张时间、抗生素使用时间和住院时间均显著短于对照组(P均<0.01);观察组各时间点血清hs-CRP水平下降幅度均显著大于对照组(P均<0.01)。结论 经纤支镜溴己新灌洗联合呼吸机肺复张治疗创伤性肺不张疗效显著,可缩短抗生素使用时间及住院时间,且安全性较好。
溴己新;肺不张;纤维支气管镜;肺泡灌洗;肺复张
严重胸部外伤可引发血气胸、创伤性肺不张、肋骨骨折、肺挫伤等并发症,其中创伤性肺不张是较为常见且病情较重的一种,是由于气管、支气管损伤,以及黏稠分泌物、血液等阻塞气管、支气管引起管腔狭窄,最终导致肺组织通气障碍、肺萎缩所引起[1]。由于严重胸部外伤通常会合并有其他脏器的损伤,且病情进展较快,当引发轻度创伤性肺不张时,患者无特异性临床表现,不易被发现,即使是重度时也有可能被胸部其他症状所掩盖,只有在复查胸片或CT时才可发现。因此一旦确诊,应立即给予正确的治疗,如果贻误治疗或治疗方法不当,可引发低氧血症、高碳酸血症等,并导致肺部感染,对患者的心肺功能影响较大,也是严重胸部外伤后死亡的常见原因之一[2]。纤维支气管镜(简称纤支镜)肺泡灌洗可有效清除气道阻塞物,快速改善肺通气和肺泡气体交换功能;呼吸机肺复张可使萎陷的肺泡重新开放,从而改善呼吸力学表现,提高机体氧合能力。2011年5月—2012年6月本院采用经纤支镜肺泡灌洗联合肺复张的方案治疗创伤性肺不张患者60例,效果良好,现报道如下。
1 临床资料
1.1一般资料 选择上述时期我院收治的创伤性肺不张患者90例,符合闭合性胸部损伤的诊断标准,且经临床症状、胸部CT检查明确诊断;年龄12~65岁;入院24h内格拉斯哥昏迷评分法(GCS)评分≥9分;手术后1h内平均动脉血压(MAP)≥67mmHg(1mmHg=0.133kPa);排除治疗时间<5d者以及中心型支气管肺癌引起的阻塞型肺不张者。其中男63例,女27例;年龄20~65(51.06±15.36)岁;吸烟者25例,吸烟量10~55(22.53±10.45)包/月;病变位于右肺上叶16例,右肺中叶5例,右肺下叶25例,右全肺6例,左肺上叶13例,左肺下叶24例,左全肺1例。按照住院次序随机分为观察组60例和对照组30例,2组患者性别、年龄、吸烟史、病变部位等比较差异无统计学意义(P均>0.05),具有可比性。
1.2方法 2组均给予相同的综合治疗:对于手术指征明确者应立即给予手术治疗;严密监测各项生命体征,并尽快进行相关实验室检查;及时足量补充血容量进行抗休克治疗;及时清创,并合理应用抗生素,预防和控制感染;给予甘露醇、糖皮质激素等降低颅内压;必要时给予冰帽、冰毯等控制体温;纠正水电解质紊乱和酸碱平衡失调;必要时应进行气管插管、气管切开等维持呼吸功能;护理人员应当加强口腔、呼吸道、消化道以及皮肤等部位的护理;另外,患者均进行纤支镜吸痰治疗。在此基础上,观察组接受经纤支镜溴己新注射液灌洗,1次/d,并于灌洗完成后1h给予呼吸机肺复张治疗,连续5d。呼吸机肺复张方法:首先调节呼吸机参数,将呼吸机吸入氧浓度(FiO2)调至100%,持续10min,采用同步间歇指令通气(SIMV)或双向气道正压通气(BiPAP)模式,潮气量(Vt)设定为6~8mL/kg,呼吸频率(f)设定为16~20次/min,吸呼比(I/E)为1.5~1.7,再将呼气末正压(PEEP)调至10cmH2O(1cmH2O=0.098kPa)。第一次通气时将PEEP调至15cmH2O,持续30~40s后休息2min,以后每次增加2cmH2O,直至30cmH2O;对于无法耐受30cmH2O的患者则调整至其最高耐受压力为止。每次通气间隔10min,并持续监测各项生命体征,还应注意是否有新的心律失常出现。
1.3观察指标 ①治疗第6天时复查2组患者胸部CT,并结合临床症状、体征等评估综合疗效。②治疗前和治疗后1h、24h、3d、6d2组患者心率(HR)、呼吸频率(RR)、氧分压[p(O2)]、二氧化碳分压[(p(CO2)]和血氧饱和度[Sa(O2)]水平。③2组患者完全肺复张时间、抗生素使用时间和住院时间。④治疗前和治疗后3d、6d时2组患者血清高敏C反应蛋白(hs-CRP)水平。
1.4疗效评定标准 显效:咳嗽、胸闷、胸痛、心慌、呼吸困难等主要症状消失,听诊双侧呼吸音一致,痰鸣音消失,生命体征和血气分析结果恢复正常,胸部CT示肺不张的肺叶段完全复张或范围≥80%;有效:主要症状减轻,听诊患侧呼吸音较前增强,痰鸣音减少,HR和RR下降幅度≥10%,血气分析示Sa(O2)和p(O2)升高幅度≥10%,胸部CT示肺复张范围≥50%但<80%;无效:症状、体征、血气分析和胸部CT结果均未达有效标准。以显效+有效计为总有效。
1.5统计学方法 采用SPSS16.0统计学软件处理数据。计量资料以均数±标准差表示,组间比较采用t检验;计数资料的比较采用卡方检验。P<0.05为差异有统计学意义。
2 结 果
2.1综合疗效 观察组显效率和总有效率均显著高于对照组(P均<0.01),见表1。2组患者在治疗过程中均未发现严重并发症。

表1 2组综合疗效比较 例(%)
注:①与对照组比较,P<0.01。
2.2生命体征和动脉血气分析结果 2组治疗1h后生命体征和动脉血气分析结果均较治疗前显著改善(P均<0.01),并随着治疗时间的延长持续好转。观察组HR、RR、p(O2)、p(CO2)和Sa(O2)在治疗后1h、24h的改善幅度均显著大于对照组(P<0.05或P<0.01),治疗后3d时HR、RR和p(O2)的改善幅度显著大于对照组(P<0.05或P<0.01),而治疗后6d时HR和p(O2)的改善幅度显著大于对照组(P<0.05和P<0.01)。见表2。
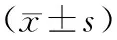
表2 2组治疗前后生命体征和动脉血气分析结果
①与治疗前比较,P<0.01;②与照组比较,P<0.05;③与对照组比较,P<0.01。
2.3完全肺复张时间、抗生素使用时间和住院时间 观察组完全肺复张时间、抗生素使用时间和住院时间均显著短于对照组(P均<0.01)。见表3。
2.4血清hs-CRP水平变化 2组治疗后血清hs-CRP水平均较治疗前显著下降(P均<0.01),且观察组各时间点下降幅度均显著大于对照组(P均<0.01)。见表4。
3 讨 论

表3 2组完全肺复张时间、抗生素使用时间和住院时间比较
注:①与对照组比较,P<0.01。
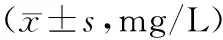
表4 2组治疗前后血清hs-CRP水平比较
注:①与治疗前比较,P<0.01;②与对照组比较,P<0.01。
肺不张是指1个或多个肺段/肺叶呈收缩和无气状态,临床可分急性和慢性2种,一旦发生肺不张,机体会产生一系列病理生理改变,具体表现为:肺体积和肺通气量显著下降,而肺血流相对增多,引起通气/血流比例下降,肺通气功能和肺呼吸膜气体交换严重失调,此时来自肺动脉的一部分静脉血直接流入肺静脉,而未在流经肺泡时进行充分的气体交换,使解剖分流显著增加,导致静脉血掺杂异常增多,p(O2)水平显著降低,最终引发呼吸衰竭。有研究证实,肺不张可使肺泡巨噬细胞和黏膜纤毛的清除作用显著下降,而且,气管支气管中停滞的黏稠分泌物可供细菌生长和繁殖,极容易导致肺部感染的发生,从而引发呼吸衰竭,严重者可导致死亡[3]。
创伤性肺不张临床较为常见,病情相对复杂,一般多继发于严重的胸部开放性或闭合性损伤、胸部手术、上腹部手术等。胸部外伤患者多处于强迫体位,或处于意识不清的状态,膈肌、胸廓等运动受限,咳嗽反射显著减弱,使得原本就较为黏稠的分泌物和血液等更难以咳出,因此停滞于气道内形成痰栓、痰痂或血块,导致气道狭窄,呼吸功能障碍。该病的治疗应首先积极治疗原发病,如清除气道分泌物、控制感染、镇痛等;其次应进行面罩或鼻导管吸氧等呼吸支持;此外还应尽快实施肺复张,如胸腔闭式引流、有效咳嗽、经纤支镜吸痰治疗、吹气球等[4-5]。创伤性肺不张患者气道内的痰栓、痰痂或血块通常位于肺段或亚段支气管以下,只有使用纤支镜才可到达病变部位,并在直视下将其吸出,从而恢复支气管的畅通,促进肺复张。但是,有些痰栓、痰痂或血块仅用纤支镜吸除的效果并不好,此时可以采用经纤支镜肺泡灌洗的方法,以快速稀释分泌物,使其容易被吸出,以最大限度地减轻对支气管黏膜的损伤;另一方面,肺泡灌洗可刺激患者的咳嗽反射,当气道痰栓、痰痂或血块被稀释后可很快咳出,有助于炎症吸收,解除肺不张,从而缩短抗生素使用时间[6-7]。另外,纤支镜肺泡灌洗液可直接进行细菌培养和药敏试验,且检测结果可信度较高,对于抗生素的选择十分有利。国内多项研究已证实经纤支镜肺泡灌洗在创伤性肺不张中具有显著疗效。邓清军等[8]在常规治疗基础上采用纤支镜吸痰和灌洗术治疗38例创伤性肺不张患者,完全治愈率高达97.4%,且未发生严重并发症,说明纤支镜灌洗治疗肺不张安全而有效。吴杰等[9]对比了常规治疗以及联合纤支镜序贯治疗对创伤后肺不张患者的疗效,结果显示,后者在动脉血气分析结果、肺复张率、hs-CRP改善等方面均有显著优势。
本研究使用的灌洗药物为盐酸溴己新注射液,具有多重功效[10]:①直接作用于支气管黏膜腺体,使气道黏膜的分泌功能得以恢复,此时黏液分泌细胞的溶酶体大量释放,快速分解痰液中的黏多糖纤维,改变其浆液/黏液比值,还可使黏液腺以及杯状细胞中酸性糖蛋白的合成受到抑制,从而降低痰液黏稠度,减弱其对气道壁的黏附作用,从而更易于吸出和咳出;②有助于纤毛运动功能的恢复,使上呼吸道发挥其良好的自净功能,以抵御有害因子的侵袭;③促进肺泡表面活性物质的分泌和释放,维持肺泡表面张力,使其处于膨胀状态,有效抑制支气管的萎缩;④对炎症反应有一定的抑制作用,可减轻气道高反应性,降低支气管黏膜损伤程度。另外,溴己新可抑制活化中性粒细胞的反应以及炎症反应的多个环节,还具有协同抗生素作用,使抗生素的肺组织/血浆浓度比显著升高,从而降低抗生素使用剂量,并缩短疗程。
肺复张术可通过高气道压力改善肺泡萎缩,提高机体氧合能力和呼吸力状态,减少肺泡表面活性物质的丢失,改善肺通气和气体交换功能,并可抑制炎性因子的合成和释放,控制炎症反应的进行。本研究结果显示,观察组显效率和总有效率均显著高于对照组,不同时间点生命体征和动脉血气分析结果的改善程度也显著大于对照组,而且观察组完全肺复张时间、抗生素使用时间和住院时间均显著短于对照组,说明该治疗方案对创伤性肺不张患者的疗效十分显著,还可显著缩短抗生素疗程和住院时间。另外,观察组各时间点血清hs-CRP水平下降幅度均显著大于对照组,说明该方案可显著抑制炎症反应,与上述理论相符。
综上所述,经纤支镜溴己新灌洗联合呼吸机肺复张术治疗创伤性肺不张疗效十分显著,还可缩短抗生素使用时间及住院时间,具有较好的社会和经济效益,且安全性较好,值得临床推广应用。
[1] 赵山红,高劲谋,胡平,等. 创伤性肺不张68例临床诊治分析[J]. 重庆医学,2013,42(23):2733-2739
[2] 李国民. 创伤性肺不张的观察和治疗[J]. 现代中西医结合杂志,2010,19(22):2805-2806
[3] 熊昊,胡世玲,郭燕妮,等. 电子支气管镜在创伤性肺不张患者中的应用[J]. 西部医学,2012,24(1):48-49
[4] 王永,韩淑艳,夏友录. 电子支气管镜治疗手术后急性肺不张临床研究[J]. 临床肺科杂志,2013,18(3):511-514
[5] 陈童恩,刘鹏,许兆军. 肺复张术在肺不张中的应用[J]. 现代实用医学,2007,19(12):940-941
[6] 马原. 应用纤支镜治疗创伤性肺不张的疗效评价[J]. 中国实用医药,2012,7(26):118-119
[7] 柴艳,苏显扬,张成华. 支气管镜下肺泡灌洗在术后肺不张治疗中的应用[J]. 中国老年学杂志,2011,31(22):4483-4484
[8] 邓清军,向志国,谢富连. 纤支镜灌洗治疗创伤性肺不张的临床疗效观察[J]. 临床肺科杂志,2013,18(11):2019-2020
[9] 吴杰,易建华,李强,等. 纤维支气管镜序贯治疗在创伤后肺不张中的作用观察[J]. 中国内镜杂志,2012,18(10):1042-1045
[10] 吴莉琴,李响,谷秀. 盐酸溴己新辅治呼吸机相关性肺炎疗效观察[J]. 疑难病杂志,2012,11(5):379-380
10.3969/j.issn.1008-8849.2015.07.018
R563.4
B
1008-8849(2015)07-0731-03
2014-06-01

