大面积脑梗死后早期控制性补液策略探讨
谢海庭,李忠丽,吴多斌,刘振华
(南方医科大学珠江医院神经内科,广州510282)
大脑中动脉闭塞引起的大面积脑梗死病情凶险,病死率和致残率很高,属于神经内科的急危重症。目前,对于如何降低其病死率和致残率仍是神经科学研究亟待解决的问题[1]。如何让患者平稳度过发病后7d内的水肿高峰期是救治的关键,如何加强脱水又不致于诱发多器官功能衰竭是必须解决的矛盾。大剂量使用甘露醇等渗透性脱水药物常引起“反跳”和急性肾功能衰竭等并发症[2],对于此类患者,病情常会急剧进行性恶化,严重的脑水肿导致颅内高压,而肾功能衰竭液体无法排出,患者常常在水肿高峰期死亡。虽然近年来连续肾脏替代疗法(continuous renal replacement therapy,CRRT)的应用,为治疗开辟了一条新思路[3],但目前无法大规模普及。现对CT确诊的急性大面积脑梗死患者96例作一回顾性临床分析,探讨不同液体管理策略对脑水肿的影响。
1 资料与方法
1.1 一般资料 入选标准:(1)根据全国第四届脑血管病学术会议修订的诊断标准,并行头颅CT或MRI检查确诊的大脑中动脉闭塞引起的大脑中动脉供血区急性大面积脑梗死患者;(2)依据2000年广州全国脑血管病专题研讨会制定的《脑卒中的分型分期治疗(建议草案)》,大面积脑梗死定义为梗死灶最大直径大于5cm,并同时累及2个或2个以上脑叶[4];(3)首次发病非恢复期患者。排除标准:(1)进行了溶栓、亚低温、手术等治疗;(2)出现了颅内血肿;(3)因多脏器功能衰竭、严重感染等全身严重疾病而死亡者;(4)病情尚不稳定而要求转院或自动出院者。将入选病例分为存活组与死亡组。
2008年1月至2014年1月期间本院共收治225例经头颅CT或MRI检查确诊,由大脑中动脉闭塞引起的急性大面积脑梗死患者。根据上述入选标准及排除标准,共有96例患者入选本研究。
1.2 治疗方法 (1)发病时间6~72h内且纤维蛋白原大于4.0g/L伴四肢肌力小于3级,采用降纤治疗;纤维蛋白原不高的采用抗血小板聚集治疗;伴有房颤或风湿性心脏病且年龄小于70岁者采用抗凝治疗;(2)脱水治疗选用甘露醇、速尿,部分联用20%人血清蛋白注射液;(3)机械通气模式以压力控制(PCV)+呼气末正压(PEEP)为主,PEEP值维持在3~5cm H2O,维持脉搏血氧饱和度在95%以上;(4)出现感染中毒症状时,给予抗感染治疗;(5)其他治疗包括控制体温、去除氧自由基、营养神经、维持内环境平衡、营养支持及对症治疗等。
1.3 监测指标 记录的指标以入院为起点,发病7d脑水肿高峰期过后或期间死亡为终点。记录指标包括:(1)患者入院时的格拉斯哥(GCS)评分、收缩压值、血糖值;(2)利用军卫一号图像处理系统测量患者头颅或磁共振基底节层面的脑梗死面积灶与全脑的比值,见图1;(3)出入量指标:每24h入量、出量、尿量及液体净平衡量等;(4)特殊药物使用:每24h甘露醇、速尿、人血清蛋白注射液的总量。
图1 图像处理系统测量基底节区层面脑梗死面积及全脑的面积
1.4 统计学处理 采用SPSS 13.0统计软件对数据进行分析处理,数据以中位数或x±s表示。计量资料采用t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者入院时基本资料比较 96例患者中男42例(43.7%),女54例(56.3%);年龄45~91岁;中位发病年龄67岁。存活组61例,死亡组35例。伴有高血压史87例(90.6%),糖 尿 病 病 史 65 例 (67.7%),高 脂 血 症 42 例(43.7%),风湿性心脏病13例(13.5%),房颤59例(61.5%),既往发现颈动脉斑块31例(32.3%)。两组患者入院时GCS评分、收缩压、血糖及基底节层面的梗死灶/全脑面积比值方面比较差异均无统计学意义(P>0.05),见表1。
2.2 临床特征 大面积脑梗死起病急、进展快,中位天数4.5 d时出现脑水肿并出现颅内高压的症状。96例均伴有不同程度的血压增高和心律增快。共40例使用甘露醇脱水治疗,每日平均剂量(358±133)mL;7例使用了去甲肾上腺素和(或)多巴胺维持血压,平均使用剂量(0.8±0.7)μg·kg-1·min-1,共使用(6.3±5.0)μg,平均使用天数为(4±2)d。7例需要机械通气,通气时间(8±4)d。存活组61例患者平均住院(17±11)d,死亡组35例患者平均住院(5±3)d。存活组患者甘露醇使用率为18%,速尿使用率为8.2%,人血清蛋白注射液使用率为73.8%。死亡组患者甘露醇使用率为82.9%,速尿使用率为57.1%,人血清蛋白注射液使用率为22.8%。两组间比较差异有统计学意义(χ2值分别为25.3、27.6、20.8,P<0.01),见表2。
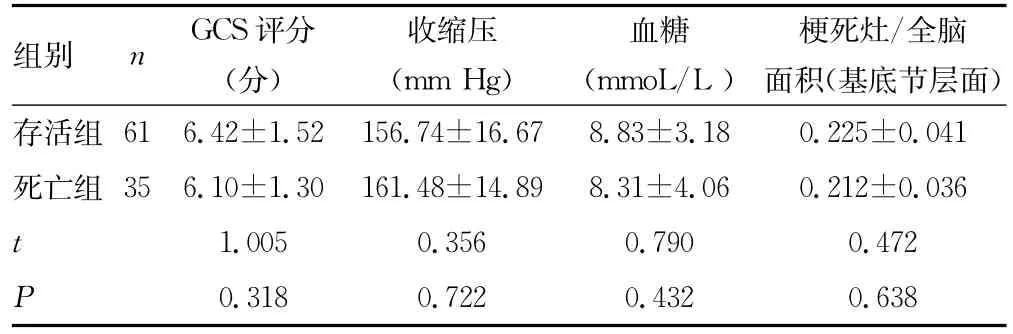
表1 两组患者入院时GCS评分、收缩压、血糖及基底节层面的梗死灶/全脑面积比值比较(x±s)

表2 两组患者甘露醇、速尿、人血清蛋白注射液使用情况(%)
2.3 容量管理治疗 存活组患者静脉液体入量为(452±121)mL/d,液体净平衡(341±253)mL/d,而死亡组患者静脉液体入量为(1 518±876)mL/d,液体净平衡(1 107±478)mL/d。两组间静脉液体入量、液体净平衡比较差异均有统计学意义(t值分别为0.021、0.013)。
3 讨 论
目前,关于大面积脑梗死后的液体管理无现成的指导意见,对于补液量是否影响急性期的脑水肿无相关报道,液体负荷过多尤其是静脉大量补液是否是独立的病死率因素也无相关研究。本研究入选的病例均错过溶栓时间窗,虽然抗栓治疗方法有所不同,均经头颅CTA或者MRA证实为大脑中动脉闭塞。存活组与死亡组的一些可能影响预后的因素,如入院时GCS评分、收缩压、血糖及基底节层面的梗死灶/全脑面积比值等方面比较差异均无统计学意义(P>0.05),病例的均一性较好。
控制性补液策略是近年来在脓毒血症患者的液体复苏中被提出来的,补液量过多,容量负荷过重,造成组织水肿和氧利用障碍,大量补液后容易造成严重的毛细血管渗漏,加重病情甚至影响预后[5],因而支持采用保守性液体复苏策略。在大面积脑梗死后脑组织对各种有害刺激产生的非特异性反应,导致血脑屏障通透性增加,脑组织毛细血管通透性增加,血浆成分和水分外溢,造成细胞外间隙或白质水肿。Miyata等[6]指出这类似毛细血管渗漏的病理过程,即血管源性脑水肿。同时,脑组织能量代谢障碍、酸中毒和自由基反应,使细胞膜结构受损、转运功能障碍和通透性增加,水分大量聚集于细胞内,即细胞毒性脑水肿。当脑水肿超过生理调节的限度时可导致颅内压增高。后者影响脑血流循环和代谢,又可加重脑水肿,两者互相影响,互为因果,使颅内压愈来愈高[7]。因此,强调液体管理,尤其是减少大量静脉补液,对预防大面积脑梗死后脑水肿迅速加重非常必要。
本研究发现大剂量的脱水药物可能增加大面积脑梗死患者死亡率,限液同时给予增加胶体液协同脱水并维持足够的循环血量,效果良好。传统的降颅内压药物如甘露醇、速尿等因随剂量增加而副作用增强[8],使用量受限,且存在降低脑灌注加重缺血症状的风险。而这些渗透性脱水药物其中很大一部分作用也来源于渗透性利尿使得患者的容量处于相对出超状态,以减轻脑水肿。李燕华等[9-10]指出,低渗液可导致细胞的生存能力下降,水通道蛋白-4及水通道蛋白-9mRNA表达增强,从而参与脑水肿的形成,因此,大量静脉输入低渗或等渗液体,导致机体体液自我调节的机制紊乱及血浆渗透压下降,也能加重脑水肿。61例存活的病例与35例死亡病例比较,采用了相对保守性液体管理策略,存活组静脉液体入量为(452±121)mL/d,液体净平衡(341±253)mL/d,提示从一开始就严格执行控制性补液,减少静脉输液量,能以此来帮助患者平稳度过水肿高峰期。作者建议对所有错过溶栓治疗的大面积脑梗死患者,入院后7d每日静脉补液量控制在500mL左右,且以胃肠道补液为主,量出为入,如果计患者不显性失水为800 mL(出汗500mL,呼吸道丢失300mL),应使患者在水肿高峰期间处于轻度液体出超状态,尤其是前24~72h,所有液体总量(包括静脉和胃肠补液量)应该控制在1 000mL以内,使机体出超更多液体,直到患者平稳度过第7天才可放宽液体限制。本研究同样提示应用胶体液人血清蛋白注射液,可维持足够的有效血容量,改善微循环且能显著改善脑水肿,协同降颅内压。作者选用20%人血清蛋白注射液10g,每日2~3次,疗程2周。
综上所述,在大面积脑梗死脑水肿高峰期内,应强调严格控制性补液,让机体自然调节脱水,减少静脉补液量,避免盲目大量输液而加重病情,并采用人血清蛋白注射液维持基本的循环血容量及改善病灶处微循环,这是救治这类患者的新思路,在临床实践中取得较好的疗效,值得进一步推广。早期控制性补液能明显减轻大面积脑梗死后患者脑水肿的具体分子生物学机制值得研究。
[1]Palestrant D,Frontera JA,Mayer SA.Treatment of mas-sive cerebral infarction[J].Curr Neurol Neurosci Rep,2005,5(6):494-502.
[2]张庆康.急性脑血管病并发急性肾衰竭48例临床分析[J].中国实用神经疾病杂志,2008,11(1):97-98.
[3]谢海庭,吴多斌,李忠丽,等.连续血液滤过联合甘露醇治疗颅内高压合并肾功能衰竭的临床研究[J].中华神经医学杂志,2011,10(8):848-850.
[4]Borenstein AR,Wu Y,Mortimer JA,et al.Developmental and vascular risk factors for Alzheimer′s disease[J].Neurobiol Aging,2005,26(3):325-334.
[5]Sakr Y,Vincent JL,Reinhart K,et al.High tidal volume and positive fluid balance are associated with worse outcome in acute lung injury[J].Chest,2005,128(5):3098-3108.
[6]Miyata K,Mikami T,Mikuni N,et al.Malignant hemispheric cerebral infarction associated with idiopathic systemic capillary leak syndrome[J].Case Rep Neurol,2013,5(3):175-182.
[7]Adukauskiene D,Bivainyte A,Radaviciūte E.Cerebral edema and its treatment[J].Medicina(Kaunas),2007,43(2):170-176.
[8]张光运,曹玉红,韩军良,等.不同剂量甘露醇对大面积脑梗死脑疝防治的效果[J].中国急救医学,2005,25(3):232.
[9]李燕华,孙善全.低渗液对星形胶质细胞水通道蛋白-4表达的影响[J].中华医学杂志,2004,84(6):496-501.
[10]李燕华,王铁建,李吕力,等.低渗液对星形胶质细胞水通道蛋白-9表达的影响[J].中国急救医学,2007,27(8):724-727.

