头颅CT漩涡征对创伤性硬膜外出血血肿扩大的预测价值
张 静,陈 伟,范 坤
(南华大学附属第二医院放射科,湖南衡阳421001)
急性硬膜外血肿是颅脑外伤后的常见严重后果,约占外伤性颅内血肿的30%[1]。创伤可以损伤颅内众多血管而大量出血,可在短期内产生巨大血肿,因血肿压迫及脑水肿可引起脑疝,重者可危及生命[2]。若处理及时,预后较佳。探索简单、快速、准确预测血肿扩大的技术方法及指标,具有十分重要的理论意义及实用价值[3]。目前,头颅CT检查被广泛应用于各种类型颅内出血的诊断、治疗方案的制订[4]。既往研究认为漩涡征是由于硬膜外急性活动性出血还没有凝固的表现,是预示硬膜外血肿进展的征象,本研究旨在为进一步探讨其对预测创伤性硬膜外血肿扩大的价值。
1 资料与方法
1.1 一般资料 收集本院2012年1月至2014年12月被确诊的创伤性硬膜外血肿患者75例,其中,男48例,女27例,年龄39~70岁,平均(54.2+5.7)岁。根据有、无漩涡征分为漩涡征阳性组、阴性组。致伤原因:跌伤、坠落伤20例,车祸伤50例,钝器伤5例。入选标准:(1)符合创伤性硬膜外血肿的诊断标准;(2)年龄小于70岁,通过CT血管造影术(CTA)检查排除脑动静脉畸形、肿瘤卒中、动脉瘤、硬脑膜动静脉瘘以及烟雾病等其他常见的脑血管疾病;(3)首次头颅CT检查在外伤后6h内完成,排除严重肝肾功能不全、对比剂过敏等不能完成对比剂注入者;(4)首次头颅CT检查后没有进行手术干预,发病后24h或病情恶化仍能完成CT复查;(5)排除有脑血管意外、脑肿瘤以及其他颅内病变史、凝血系统疾病、严重慢性疾病史的患者。
1.2 头颅CTA的检查方式与图像的处理方法 采用飞利浦16层螺旋CT机行头颅CT平扫以及CTA检查。在头颅CT平扫后大脑半球扫描层厚6mm,颅窝扫描层厚5mm,扫描参数设置为120kVp/333mAs,层面准值1.5mm,螺旋时间0.8 s。CT平扫后再进行CTA检查。每例患者使用90mL造影剂(碘必乐370,300mg/mL),前30mL造影剂以4mL/s速度注射,后60mL造影剂以3mL/s速度注射。延迟17s左右后开始螺旋扫描,扫描参数设置为120kVp/469mAs,层厚为1 mm,螺距为1.0。依据头颅CT平扫图像,采用多田公式计算硬膜外血肿体积。血肿扩大的标准:血肿体积改变超过6mL或者血肿量增加大于33%。头颅CT的漩涡征定义为在头颅CT扫描中,高密度的硬脑膜外血肿中,出现的低密度、圆形的区域。在互不了解对方判断结果的条件下,2位资深的放射科医师对所有患者的CT图像进行独立的诊断,判读是否存在漩涡征以及计算硬膜外血肿量。
1.3 统计学处理 采用SPSS 17.0统计学软件分析数据,计量数据均用x±s表示,比较采用t检验,计数资料以百分率表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者临床资料比较 75例患者中血肿位于颞顶部、额部、顶部、枕部分别为40例、20例、10例、5例。漩涡征阳性组、阴性组分别为40%(30/75)、60%(40/75)。两组患者间年龄、性别、血肿部位、首次头颅CT血肿量以及就诊时格拉斯哥昏迷指数(GCS)评分比较差异无统计学意义(P>0.05),见图1、表1。根据患者首次头颅CT的血肿量以及入院时GCS评分,5例符合急诊开颅硬脑膜外血肿清除术的指征,但患者家属要求药物保守治疗。
2.2 两组患者血肿扩大发生率比较 根据血肿扩大的标准,75例患者中发生血肿扩大37.3%(28/75),其中,漩涡征阳性组25例,阳性预测值为83.3%(25/30),预测灵敏度为89.3%(25/28),有10例血肿扩大发生于伤后6h内,6例血肿扩大发生在伤后6~24h。漩涡征阴性组3例(3/45,6.7%),在伤后12~24h发生血肿扩大。两组患者间血肿扩大的发生率比较差异有统计学意义(χ2=25.72,P<0.01),见表2。
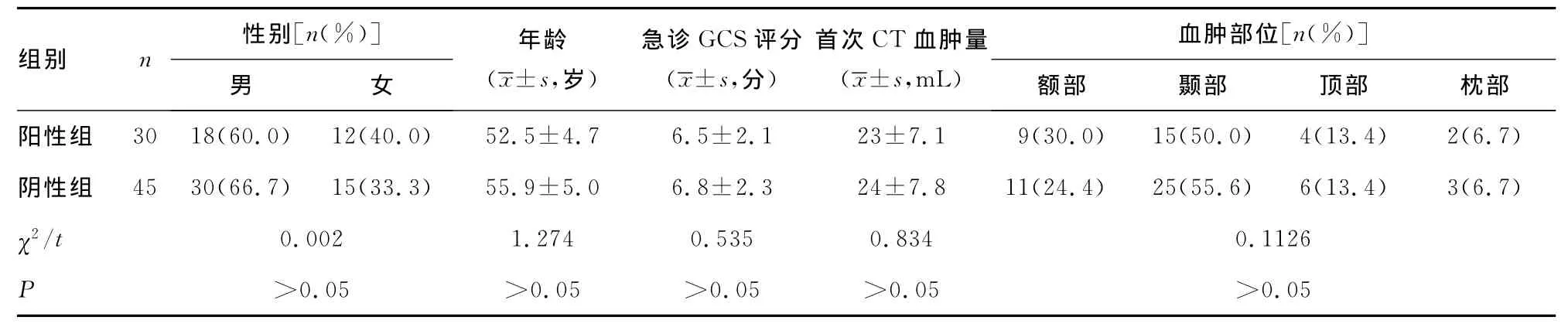
表1 漩涡征阳性组与阴性组之间患者的临床资料比较
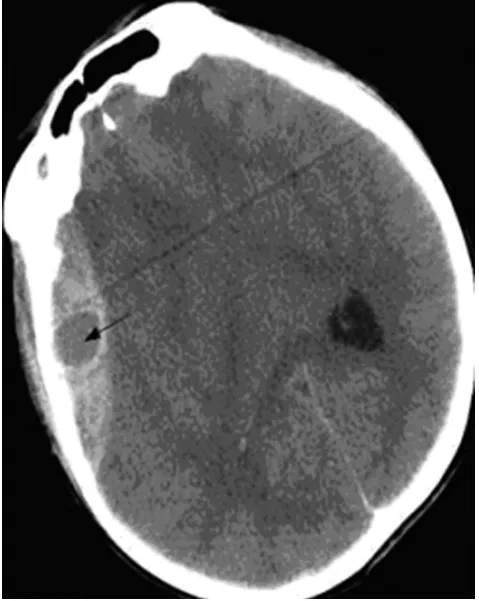
图1 头颅CT检查所见的漩涡征(箭头所示)

表2 漩涡征阳性组与阴性组间血肿扩大发生率比较
3 讨 论
硬膜外血肿是神经外科急诊中较为常见的疾病,多因颅骨与硬脑膜之间的血管破裂出血所致,颅脑外伤为主要原因。引起硬膜外血肿的破裂血管很多,大多是脑膜中动脉血管破裂,这是由于颞部硬脑膜与颞骨结合不紧密以及脑膜中动脉压力高,因此,硬膜外血肿大多是急性出血,而且出血量较大,治疗不及时容易出现患者死亡[5]。
硬膜外血肿患者致残率和死亡率较高,而出血后早期血肿扩大是患者临床神经症状进行性加重与预后不良的主要的独立危险因素,因此,越来越受到神经外科医师所重视[6]。有研究表明,血肿扩大可以使早期神经功能恶化的发生率升高4倍左右,预后不良的影响甚为严重。研究表明早期血肿过大会显著加重脑水肿以及增加脑梗死的发生率[7-9]。因此,预防出血后血肿扩大是提高创伤性硬膜外血肿患者预后的关键。简单、准确的硬膜外出血后血肿扩大的临床监测指标有利于早期对可能再出血的危险患者及时给予手术或针对性的止血治疗,有望改善患者的预后。既往通常通过凝血机制障碍、血肿形态、肝功能异常和症状进行性恶化来推测血肿扩大的可能,尤其对于发病较早来院诊治的患者往往通过随时复查头颅CT来确诊。然而,这些方法由于准确性差、费时费力等种种缺陷,在临床工作中的应用并不是很理想。目前仍然缺乏一种可靠有效对硬膜外出血后血肿扩大的预测方法。
近年来,CT检测作为颅脑创伤诊断的主要方法,急性硬膜外血肿在CT图像中的表现大多数为均匀的高密度凸透镜状影像。漩涡征是高密度硬脑膜外血肿中出现的低密度、圆形区域,表明硬膜外有急性活动性出血,并且血液尚未凝固。有学者认为伴有漩涡征的创伤性硬膜外血肿患者,病情发展迅速,病情更重,在极短时间内就可能发生昏迷甚至双侧瞳孔散大、固定、对光发射消失[10]。目前,国内外对于硬膜外血肿患者头颅CT漩涡征图像的研究鲜有报道。本研究探讨了头颅CT漩涡征在硬膜外出血早期血肿扩大的预测价值,以期达到对硬膜外血肿的临床治疗和预后评估提供有效的提示。本研究结果显示,头颅CT漩涡征可准确预测血肿扩大,其阳性预测值达83.3%,灵敏度达89.3%。由于影响硬膜外血肿扩大是多因素的,本研究只分析了头颅CT漩涡征单一危险因素,而没有进行多因素分析。
[1] 汪立文,宋志刚,张运新.颅脑外伤后迟发性硬膜外血肿26例临床分析[J].安徽医学,2013,34(11):1654-1655.
[2] 韦祖斌.急性硬膜外血肿128例手术治疗体会[J].中华神经外科疾病研究杂志,2013,12(1):60-62.
[3] 李泉清,杨芳裕,田新华,等.伴有“漩涡征”的急性硬膜外血肿的手术治疗体会[J].中国临床神经外科杂志,2008,13(5):269-271.
[4] 陈茂送,王洪财,王波定,等.头颅CT血管造影原始图像斑点征对高血压性脑出血血肿扩大的预测价值[J].实用医学杂志,2014,30(7):1020-1023.
[5] 金星一,刘乃杰,于伟东,等.非急性颅内压增高硬膜外血肿的治疗体会[J/CD].中华脑科疾病与康复杂志:电子版,2012,2(1):28-32.
[6] 姚雪峰,常会民,刘青流,等.外伤性迟发硬膜外血肿的临床机制及预后探讨[J].武警医学院学报,2003,12(2):109-111.
[7] 赵鹏洲,罗江兵,吴敬伦,等.硬膜外血肿术后脑水肿的相关因素分析[J].海南医学,2011,22(21):8-9.
[8] Dowlatshahi D,Demchuk AM,Flaherty ML,et al.Defining hematoma expansion in intracerebral hemorrhage:relationship with patient outcomes[J].Neurology,2011,76(14):1238-1244.
[9] 胡连水,王文浩,林洪,等.急性硬膜外血肿清除术后继发大面积脑梗塞的多因素Logistic成因分析[J].中华神经外科疾病研究杂志,2014,13(1):31-35.
[10]陈卫群,周诚,王刚,等.312例CT混杂密度的创伤性急性硬膜外血肿分析[J].中国临床医学影像杂志,2004,15(7):370-371,380.

