椎体成形术治疗老年胸腰椎爆裂性骨折
宋晋刚 苗 艳 崔易坤 尹振宇 黄海锋
(四川省绵阳市中心医院脊柱外科,绵阳 621000)
·短篇论著·
椎体成形术治疗老年胸腰椎爆裂性骨折
宋晋刚 苗 艳①崔易坤*尹振宇 黄海锋
(四川省绵阳市中心医院脊柱外科,绵阳 621000)
目的 探讨经皮椎体成形术治疗老年骨质疏松引起的胸腰椎爆裂性骨折的临床效果。 方法 2010年1月~2012年10月,对25例不伴有明显神经症状的胸腰椎爆裂性骨折的老年患者行经皮椎体成形术。术前结合体位复位,术中根据骨折特点个体化穿刺及注入骨水泥,有效固化椎体、恢复椎体高度、纠正后凸成角。术后1、6、12个月随访疼痛视觉模拟评分(VAS)、伤椎高度恢复率、伤椎后凸Cobb角。 结果 所有患者术后即可获得椎体稳定,腰痛VAS评分较术前明显降低(2.5±0.9 vs. 9.2±0.8,P=0.000),椎体高度恢复(85.2%±4.4% vs. 80.3%±4.1%,P=0.000),后凸Cobb角减小(8.1°±2.1° vs. 11.4°±2.4°,P=0.000),23例获得随访,术后12个月疼痛VAS评分进一步降低,术后6、12个月椎体高度、后凸Cobb角无明显丢失。 结论 经皮椎体成形术可用于治疗老年骨质疏松爆裂性骨折,安全有效,但需要谨慎选择适应证及个体化制定手术方案。
椎体成形术; 骨质疏松; 爆裂性骨折; 骨水泥; 微创
经皮椎体成形术(percutaneous vertebroplasty,PVP)自20世纪90年代应用于临床,目前是治疗骨质疏松性椎体压缩骨折的有效方法。老年骨质疏松引起的胸腰椎骨折大多为压缩性骨折,但也有不少为爆裂性骨折,这部分患者曾被视为PVP的禁忌证或相对禁忌证。我科自2006年开展PVP微创手术,2010年1月~2012年10月采用PVP治疗老年人胸腰椎爆裂性骨折25例,效果满意,现报道如下。
1 临床资料与方法
1.1 一般资料
本组25例,男17例,女18例。年龄60~89岁,平均72岁。跌伤10例,车祸伤8例,提重物损伤7例。均有外伤后剧烈腰痛,腰部活动受限,伤椎棘突叩压痛明显。手术在伤后1周内完成。术前常规行胸腰段正侧位X线片、CT及MRI检查,了解骨折是否为新鲜骨折及椎体后壁是否完整、是否合并椎管狭窄。本组均为新鲜骨折(MRI脂肪抑制像呈高信号),骨折椎体T112例,T123例,L14例,L28例,L37例,L41例。椎体压缩程度10%~25%,后凸Cobb角8°~13°。椎体后壁完整,无椎管狭窄。骨密度T值2.5~3.5。
入选标准:年龄>60岁;双能X线骨密度测定,参照骨质疏松诊断标准[1],骨密度T值>2.5;骨折为骨质疏松引起,排除椎体转移性肿瘤发生病理性骨折;骨折椎体CT检查,骨折类型为爆裂性骨折,椎管占位<20%,不伴有神经症状;MRI加脂肪抑制成像,MRI脂肪抑制像呈高信号,提示椎体骨折为新鲜骨折;骨折部位正侧位X线片检查,测量椎体高度,压缩<30%,后凸成角<15°。
1.2 方法
1.2.1 设备及器械 一次性椎体成形器械包(成都光大医疗器械有限公司),包括穿刺针、扩张套管、工作通道、扩髓钻等;骨水泥(聚甲基丙烯酸甲酯,PMMA,德国Heraeus Medical GMBH公司);数字减影设备(ALLURA-FD20,荷兰飞利浦公司)。
1.2.2 手术方法 入院后平卧硬床,骨折部位加垫后仰辅助复位。术前肌注布桂嗪100 mg以减轻术中疼痛。俯卧过伸位,数字减影血管造影(digital substraction angiography,DSA)定位确定骨折椎体。常规消毒铺巾,2%利多卡因局部麻醉,尖椎开孔,穿刺针经伤椎上关节突下外缘进入椎弓根,根据生理角度调整倾角及夹角,沿椎弓根骨性通道进入椎体后壁。继续进针2~3 mm,抽出穿刺针内芯,置入导针,沿导针置入扩张套管和工作通道,经工作通道将扩髓钻缓慢钻入椎体骨质扩髓。工作通道要求置于椎体中前份,比单纯压缩性骨折位置靠前。经济条件许可的患者可加用球囊扩张,辅助塌陷的椎体复位并形成硬壳,减少骨水泥渗漏机率。将拉丝期骨水泥缓慢注入复张后的骨折椎体内,DSA术中监视,根据骨水泥分布控制推注速度,调整工作通道深度。如有较大的骨折碎块,可在注入骨水泥前用明胶海绵进行封堵,待骨水泥弥散满意后停止注入。全程监测患者生命体征。
1.2.3 术后处理 术后平卧休息24小时,待穿刺点无渗血后戴腰围保护下床,防止跌倒。继续抗骨质疏松药物正规治疗,口服阿仑膦酸钠、骨化三醇、含维生素D3的钙片3~6个月。术后1、6、12个月定期随访,摄正侧位X线片,测量椎体前缘高度变化,对术前、术后椎体高度恢复率、脊柱后凸Cobb角、疼痛缓解程度及并发症进行评价。
1.2.4 观察指标 ①疼痛程度:采用视觉模拟评分(visual analog score,VAS),0分为无痛,10分为剧痛。②伤椎高度恢复率:伤椎前缘高度与其上下正常椎体前缘高度和的平均值之比。③后凸Cobb角:侧位X线片上确定后凸与正常移行部椎体,上方在移行椎体上缘连线划垂线,下方在移行椎体下缘连线划垂线,两垂线的夹角。

2 结果
25例均顺利完成手术,穿刺点出血5~10 ml。其中双侧穿刺3例,单侧穿刺22例。手术时间30~90 min,平均50 min。每个椎体注入骨水泥3.0~7.5 ml,平均6.0 ml。术中出现骨水泥渗漏6例,其中渗漏至椎间盘内2例,椎旁3例,椎旁静脉1例,均无明显临床症状。无椎管内渗漏。所有患者术后即可获得椎体稳定,腰痛VAS评分较术前明显降低,椎体高度恢复,后凸Cobb角减小,23例获得随访,术后12个月疼痛VAS评分进一步降低,术后6、12个月椎体高度、后凸Cobb角无明显丢失,见表1。2例术后短暂下肢神经症状(下肢放射性疼痛、麻木),直腿抬高试验阳性,经脱水及营养神经治疗1周后消失。术后X线及CT复查,伤椎外形及高度基本恢复正常,骨水泥填充满意,伤椎后缘骨块无椎管内移位(图1~4)。
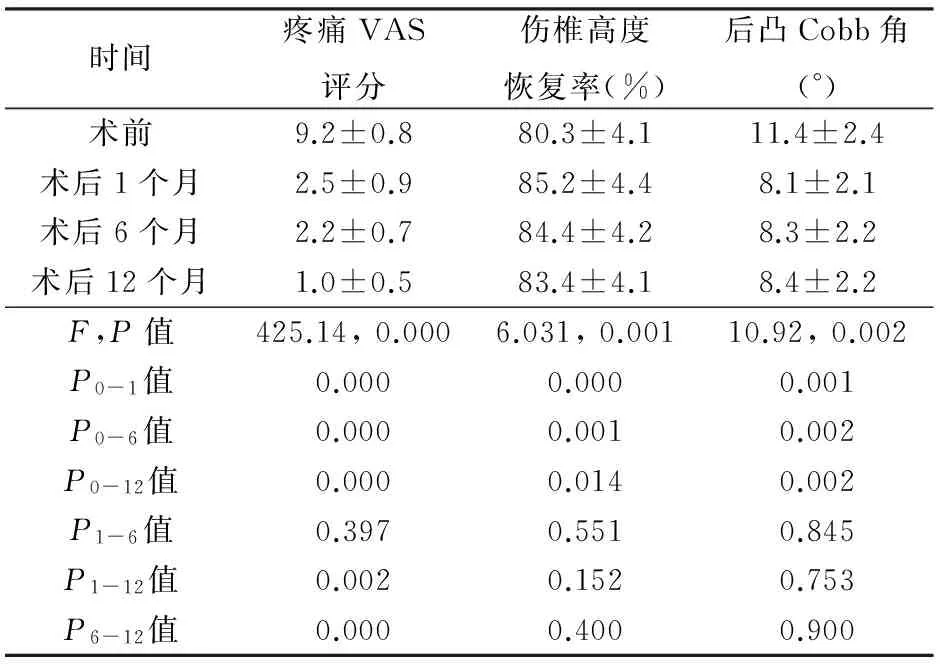
表1 胸腰椎骨折PVP术前、术后及随访恢复情况(n=23)
3 讨论
经皮椎体成形术(percutaneous vertebroplasty,PVP)最早于20世纪80年代提出,能即刻稳定骨折、强化椎体、恢复脊柱序列、缓解疼痛、早期功能锻炼、减少并发症。与传统开放手术比较,具有创伤小(经皮穿刺,不损伤肌肉、血管、韧带等组织结构),对患者全身情况干扰小(局部麻醉,手术时间短,创伤小,对心肺功能影响小),效果显著(术后即刻缓解疼痛),恢复快(术后无须长期卧床,可以早期功能锻炼)等优点,被广泛用于治疗老年骨质疏松性椎体压缩性骨折。老年人胸腰椎爆裂性骨折被许多文献列为PVP的禁忌证或相对禁忌证[2]。这类患者大多有严重的骨质疏松,内固定手术可能出现拔钉或松动;患者由于高龄,大多合并慢性支气管炎、肺气肿、冠状动脉粥样硬化性心脏病等心肺疾患,开放手术风险大,而如果选择保守治疗,不仅痛苦时间长,恢复慢,长期卧床还会使老年人面临更多危及生命的并发症如感染、深静脉血栓、脑卒中等。随着脊柱微创外科技术的迅速发展,椎弓根穿刺技术的提高,以前一些手术绝对禁忌证成为相对禁忌证。近年来,有学者采用PVP治疗骨质疏松性椎体爆裂骨折,取得较满意的疗效[3,4]。

图1 术前正、侧位X线片示L2爆裂性骨折 图2 术前CT示L2椎体爆裂性骨折,后缘破裂,椎管轻度占位 图3 术后1个月正、侧位X线片显示椎体高度明显恢复,骨水泥填充满意 图4 术后1个月CT显示骨水泥填充满意,无渗漏,骨折块无后移,无椎管狭窄
对老年爆裂性骨折病例的选择,我们在严格遵守PVP适应证的基础上要求:①年龄>60岁,<60岁者一般行内固定手术治疗。②采用双能X线骨密度测定,参照骨质疏松诊断标准,骨折为骨质疏松引起,排除椎体转移性肿瘤发生病理性骨折。③骨折椎体CT检查,骨折类型为爆裂性骨折,椎管占位<20%,不伴有神经症状。如椎管占位>20%,或伴有神经症状,PVP手术可能会加重椎管占位或加重神经症状。④MRI脂肪抑制像呈高信号提示椎体骨折为新鲜骨折。如为陈旧性骨折,不宜行PVP治疗。⑤术前测量骨折椎体高度,椎体压缩<30%,后凸成角<15°。如椎体压缩>30%、后凸成角>15°,PVP手术很难恢复椎体高度及正常的脊柱序列。如果椎体压缩>30%,可行球囊扩张椎体后凸成形术(percutaneous kyphoplasty,PKP)治疗,能有效恢复椎体高度。⑥球囊位置要求置于椎体中前份,较单纯压缩性骨折靠前,以保证椎体后缘骨块在复位过程中不被向后挤压而加重椎管狭窄。
入院后在完善检查期间采用平卧硬床,骨折部位加垫后仰,可以辅助复位。术前俯卧过伸位有助于爆裂的椎体后缘骨块在后纵韧带的作用下向椎管内回复。术中发现,通过体位复位,这类患者大多能明显减轻后凸成角,使压缩的椎体复张。术中注入高黏度骨水泥,通过膨胀固化,进一步恢复椎体形态及高度。术前肌注布桂嗪(强痛定)能有效减轻术中疼痛,弥补部分患者局麻止痛效果不足,使患者能很好配合完成手术。本组均在局麻下完成,无术中改用全麻。相比较全麻而言,局麻对心肺功能干扰小,安全有效。
对于这类患者,术前要仔细阅读X线片及CT,了解骨折线走行、椎体破裂部位及程度,设计手术进针的方向、角度及深度。术中穿刺使通道尽量靠近椎体终板完好的一端,保持较大的内倾角使穿刺针位于椎体中份,尽量选择椎弓根完整的一侧穿刺完成手术。对于穿刺困难、骨水泥弥散不佳的病例,可选择双侧椎弓根穿刺。如有较大破损,可先用明胶海绵经推杆置入填塞。由于骨折椎体破损多,调制骨水泥应该比单纯压缩性骨折较为黏稠,以降低渗漏率。在推注过程中,先缓慢注入少量骨水泥,待破损边缘骨水泥硬化形成硬壳保护后,再继续推入骨水泥。程喜红等[5]采用分次灌注法治疗椎体后壁破裂的骨质疏松性骨折。
为保证骨水泥的良好分布,可将水泥推杆先置于椎体前方,根据术中影像,椎体前柱弥散满意后,后退推杆位置,使椎体中柱弥散填充。但不能将推杆退至工作通道后方,否则有引起椎管内渗漏的风险。本组术中骨水泥渗漏6例,其中渗漏至椎间盘内2例,椎旁3例,椎旁静脉1例,均无明显临床症状。这类患者的渗漏率较单纯压缩性骨折高,可能与爆裂性骨折椎体碎裂程度较重有关。骨水泥是否渗漏并不单纯取决于骨折类型,还取决于水泥推杆位置以及骨水泥注入时期、速度、量和压力等多种因素[6]。此外,椎体复位后可使后纵韧带紧张,从而阻止后壁骨块后移,也可以部分阻止骨水泥的渗漏。2例术后下肢疼痛、麻木,给予静注甲泼尼龙、甘露醇脱水及甲钴胺营养神经药物1周后消失,分析可能由于手术操作中骨块碎裂刺激神经根水肿所致。
关于手术效果,我们进行了1年左右的随访,未发现严重并发症,疼痛缓解及椎体高度恢复率维持良好。骨质疏松是这类患者的基础病因,PVP手术只是解决骨折及疼痛问题,术后仍然需要正规的抗骨质疏松治疗,否则容易发生再骨折及相邻椎体骨折[7]。任炼等[8]对骨质疏松性椎体压缩骨折PVP术后进行了长达6年的随访,各指标基本维持稳定,结果证实,椎体成形治疗安全而有效,远期疗效肯定。
通过以上分析,我们认为PVP可以用于治疗老年骨质疏松椎体爆裂性骨折,安全有效,临床效果良好。但需要操作者具有熟练的穿刺技术,术前谨慎选择适应证,根据骨折特点个体化制定手术方案。
1 中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊治指南(2011年).中华骨质疏松和骨矿盐疾病杂志,2011,4(1):2-17.
2 刘建青,慕明章,杜 伟,等.经皮穿刺椎体成形术综合治疗老年人骨质疏松性椎体压缩骨折20例报告.中国微创外科杂志,2008,8(9):822-824.
3 Li CH,Chang MC,Liu CL,et al.Osteoporotic burst fracture with spinal canal compromise treated with percutaneous vertebroplasty.Clin Neuml Neurosurg,2010,112(8):678-681.
4 干曼峰,杨惠林,丁 懿,等.椎体后凸成形术治疗骨质疏松性椎体爆裂骨折.中国骨与关节外科,2012,5(1):11-15.
5 程喜红,唐利民,吴 琦,等.分次灌注增强椎体后壁破裂骨质疏松性椎体压缩骨折.中国骨质疏松杂志,2010,16(6):444-446.
6 韩 为,张华山,吴小春,等.后凸成形术在脊柱爆裂性骨折中的应用.实用骨科杂志,2010,16(1):34-24.
7 宋晋刚,苗 艳,崔易坤,等.椎体成形术后相邻椎体骨折的临床研究.临床合理用药杂志,2012,5(9):21-23.
8 任 炼,李志忠,隋 杰,等.骨水泥充填椎体成形治疗骨质疏松性椎体压缩骨折:6年随访.中国组织工程研究,2012,16(12):2110-2114.
(修回日期:2014-10-04)
(责任编辑:王惠群)
Percutaneous Vertebroplasty for Osteoporotic Thoracolumbar Burst Fractures in Senile Patients
SongJingang*,MiaoYan,CuiYikun*,etal.
*DepartmentofOrthopaedics,CentralHospitalofMianyang,Mianyang621000,China
CuiYikun,E-mail:sjgfelix@163.com
Objective To explore the feasibility and clinical effect of percutaneous vertebroplasty in the treatment of osteoporotic thoracolumbar burst fractures. Methods From January 2010 to October 2012, a series of 25 senile patients with osteoporotic thoracolumbar burst fractures without neurological signs were enrolled. Percutaneous vertebroplasty was performed in these patients. After position reduction before operation, individualized puncture and injection of bone cement were carried out based on the characteristics of fractures during the operation. The vertebral body was effectively strengthened, the vertebral body height recovered, and the convex angle corrected. Postoperative visual analog scales (VAS), height of fractured vertebra, and the Cobb’s angle on sagittal plane were measured at 1, 6, and 12 months after surgery, respectively. Results Stable vertebral body was obtained in all the patients. The VAS was significantly decreased after operation (2.5±0.9 vs. 9.2±0.8,P=0.000). The height of the fractured vertebra was restored (85.2%±4.4% vs. 80.3%±4.1%,P=0.000) and the Cobb’s angle was significantly improved (8.1°±2.1° vs. 11.4°±2.4°,P=0.000). A total of 23 patients were followed up. At 12 months postoperatively, the VAS was further decreased, and the vertebral height and the Cobb’s angle were kept unchanged. Conclusions Percutaneous vertebroplasty is an effective treatment for thoracolumbar burst fractures. However, the surgical indications should be strictly followed and the operation plan should be personalized.
Percutaneous vertebroplasty; Osteoporosis; Burst fractures; Bone cement; Minimally invasive
R683.2
A
1009-6604(2015)02-0159-04
10.3969/j.issn.1009-6604.2015.02.019
2014-05-09)
*通讯作者,E-mial:sjgfelix@163.com
① (四川省绵阳市人民医院康复中心,绵阳 621000)

