3种术式治疗高危大体积前列腺增生的比较
徐遵礼 张前兴 朱建平 马利英
(解放军第11医院外二科,伊宁 835000)
·临床论著·
3种术式治疗高危大体积前列腺增生的比较
徐遵礼*张前兴 朱建平 马利英
(解放军第11医院外二科,伊宁 835000)
目的 比较耻骨上前列腺切除术(suprapubic prostatectomy,SP)、经尿道前列腺电切术(transurethral resection of the prostate,TURP)与经尿道前列腺剜除电切术(transurethral enucleation and resection of the prostate,TUERP)治疗高危大体积前列腺增生患者的临床疗效和安全性。 方法 回顾性分析我院2005年7月~2014年3月手术治疗137例高危大体积前列腺增生患者的临床资料,以手术时期先后分别行SP(n=41)、TURP(n=42)和TUERP术(n=54)。比较3组手术时间、术后住院时间、腺体切除重量、术中出血量及术后国际前列腺症状评分、生活质量评分和膀胱残余尿等指标,并记录不良事件发生情况。 结果 137例手术均成功。手术时间SP组
大体积前列腺增生; 耻骨上前列腺切除术; 经尿道前列腺电切术; 经尿道前列腺剜除电切术; 高危
良性前列腺增生(benign prostatic hyperplasia,BPH)的治疗目前有多种术式可以选择,但对合并严重内科疾病的前列腺≥100 ml的患者选择何种术式尚无统一意见。2005年7月~2014年3月,我科对137例高危大体积前列腺增生分别采用耻骨上前列腺切除术(suprapubic prostatectomy,SP)、经尿道前列腺电切术(transurethral resection of the prostate,TURP)和经尿道前列腺剜除电切术(transurethral enucleation and resection of the prostate,TUERP)3种术式治疗,对其临床疗效进行回顾性分析比较,现报道如下。
1 临床资料与方法
1.1 一般资料
入选标准:经泌尿系彩超、盆腔CT、血前列腺特异抗原、膀胱镜检查等诊断为前列腺增生,经直肠B超测定前列腺体积(π/6×横径×前后径×上下径)≥100 ml,年龄75岁以上,合并1种或1种以上严重心血管疾病,呼吸系统疾病,肝、肾等功能不全,脑血管疾病等[1],美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级≥Ⅲ级,排除既往有前列腺、膀胱、尿道手术史,尿道狭窄,神经源性膀胱,膀胱癌或前列腺癌患者。
共137例入选,均有不同程度下尿路症状,合并膀胱结石28例。以手术时期先后分别行SP(n=41)、TURP(n=42)和TUERP术(n=54),其中2008年3月之前主要行SP,2008年4月~2011年11月主要行TURP,2011年12月以后主要行TUERP。3组年龄、前列腺体积、合并膀胱结石例数,以及术前国际前列腺症状评分(International Prostate Symptom Score,IPSS),生活质量(quality of life,QOL)评分,ASA分级,术前膀胱残余尿量(postvoid residual volume,PVR)等差异均无显著性(P>0.05),见表1。
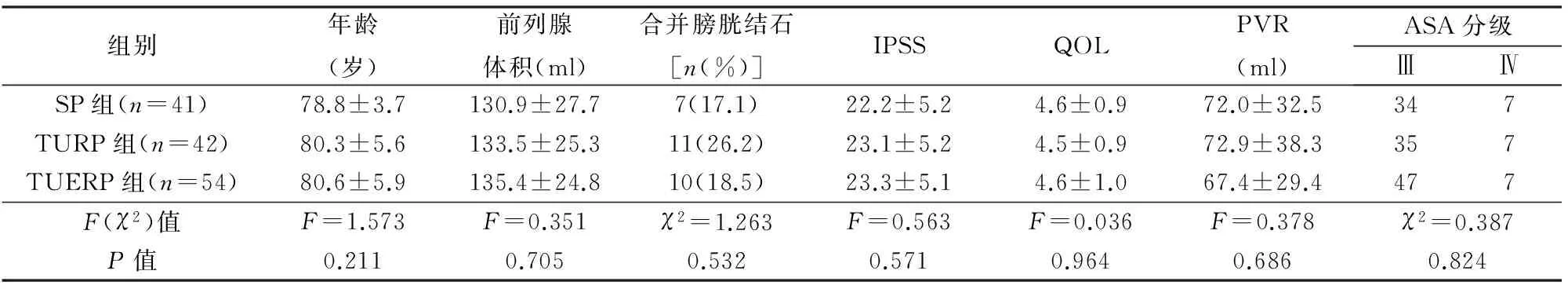
表1 3组术前一般资料比较
1.2 手术方法
3组均于连续硬膜外麻醉或全麻下手术,截石位,常规消毒铺单。
SP组按标准术式行开放耻骨上前列腺切除术[2],合并膀胱结石者直接取出结石。术后留置F26菌状管膀胱造瘘,并留置F20~F22气囊导尿管,行持续膀胱冲洗48~96 h,直至冲洗液清亮,术后10~14 d拔除尿管,观察可自主排尿后1~2 d拔除膀胱造瘘管。
TURP组和TUERP组对于合并膀胱结石者,均先行电切镜组合输尿管镜下气压弹道碎石术或经尿道置入Wolf F20.8肾镜行膀胱碎石术。
TURP组于直视下置入Wolf F25.5电切镜,先自膀胱颈部5、7点开始,切出沟槽至精阜近端,以此为标志,切除5~7点间前列腺增生腺体。边电切边止血,避免过早切至前列腺包膜,将精阜近侧两侧叶、顶部、中叶腺体切除,保护外括约肌,将增生腺体切除后以Ellick吸出。
TUERP组于直视下置入Wolf F25.5电切镜,先在精阜近侧尿道黏膜电切一个小口深及外科包膜层,以电切镜鞘逆推将增生腺体组织游离。先将中叶游离后,再分别将两侧叶游离,直至除与膀胱颈相连的部分组织外其余全部增生前列腺组织均被游离。游离过程中对前列腺包膜处出血点予以止血,遇包膜与腺体间纤维条索则予以切断。最后将已游离的腺体切碎后以Ellick吸出,包膜彻底止血。
TURP组与TUERP组均留置F22硅胶三腔气囊导尿管,术后持续冲洗膀胱约24~48 h,至冲洗液清亮,术后6~9 d将尿管拔除。
1.3 观察指标
记录手术时间、切除前列腺腺体的重量(术者于术后称量),术中输血例数(有严重活动性出血并术中血压下降明显时行输血治疗),术中血红蛋白(Hb)丢失量(术后急查Hb与术前Hb之差),术后住院时间,膀胱出血及膀胱痉挛情况,留置尿管时间,膀胱冲洗时间及并发症发生情况。术后3个月来院复查IPSS、QOL和PVR。
1.4 统计学处理
2 结果
2.1 手术结果比较
3组手术均成功,无住院期间死亡,术后病理均为良性前列腺增生。结果见表2、3。SP组手术时间短于TUERP组(P=0.001),TUERP组短于TURP组(P=0.000),其差异均有统计学意义。TUERP组与SP组切除前列腺腺体重量差异无显著性(P=0.080),均多于TURP组(P=0.004,0.000)。TURP组与SP组术中血红蛋白丢失量差异无显著性(P=0.499),均多于TUERP组(P=0.012,0.002)。TURP组与TUERP组术后膀胱冲洗时间、导尿管留置时间和住院时间差异均无显著性,均短于SP组(P<0.05)。术后3个月3组复查IPSS、QOL评分和PVR,差异均无显著性(P>0.05)。

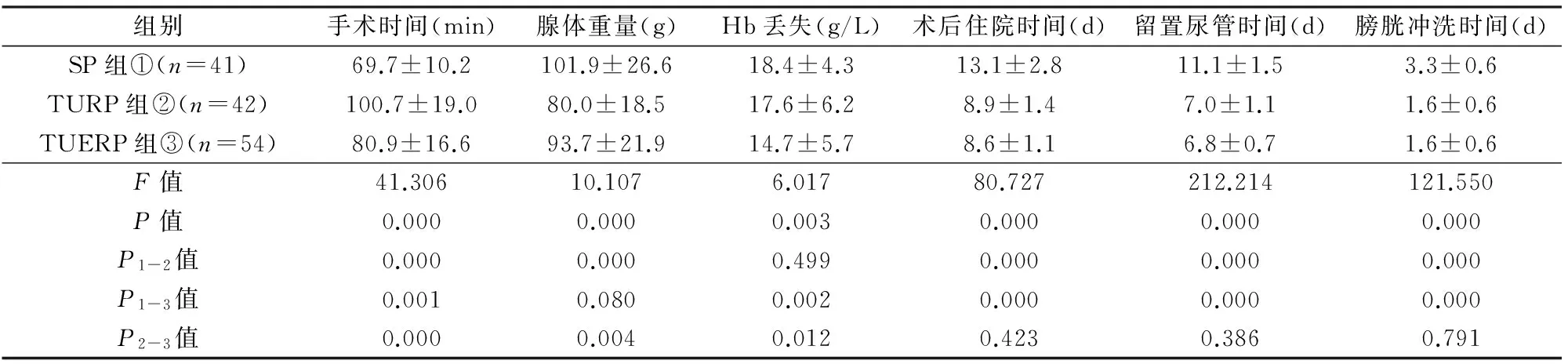
组别手术时间(min)腺体重量(g)Hb丢失(g/L)术后住院时间(d)留置尿管时间(d)膀胱冲洗时间(d)SP组①(n=41)69.7±10.2101.9±26.618.4±4.313.1±2.811.1±1.53.3±0.6TURP组②(n=42)100.7±19.080.0±18.517.6±6.28.9±1.47.0±1.11.6±0.6TUERP组③(n=54)80.9±16.693.7±21.914.7±5.78.6±1.16.8±0.71.6±0.6F值41.30610.1076.01780.727212.214121.550P值0.0000.0000.0030.0000.0000.000P1-2值0.0000.0000.4990.0000.0000.000P1-3值0.0010.0800.0020.0000.0000.000P2-3值0.0000.0040.0120.4230.3860.791
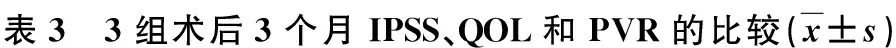
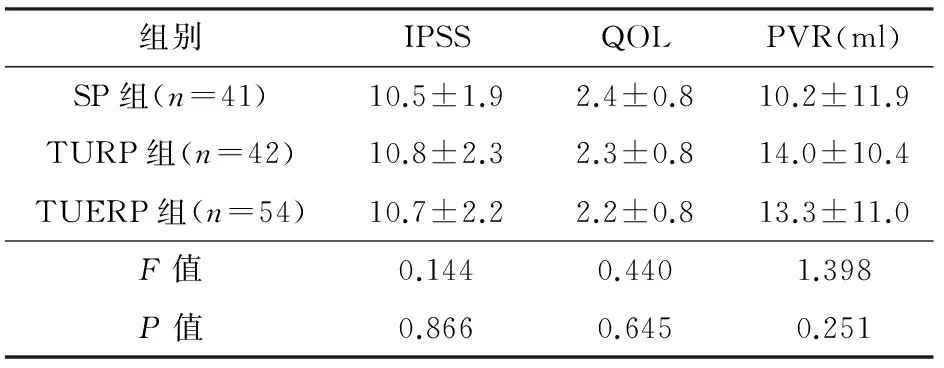
组别IPSSQOLPVR(ml)SP组(n=41)10.5±1.92.4±0.810.2±11.9TURP组(n=42)10.8±2.32.3±0.814.0±10.4TUERP组(n=54)10.7±2.22.2±0.813.3±11.0F值0.1440.4401.398P值0.8660.6450.251
2.2 手术并发症的比较
见表4。3组术中输血及再次手术止血例数差异均无显著性(P>0.05)。TUERP与TURP组术后膀胱出血、膀胱痉挛患者比例差异无显著性(P>0.05),均少于SP组(P<0.05)。术后膀胱出血患者除TURP及TUERP组各1例于全麻下行膀胱镜膀胱血块清除术外,其余均以注射器反复冲洗,吸出膀胱内血块,并予止血、对症治疗后治愈。SP组1例术后第5天急性左心衰竭,转至心内科治疗1周病情好转,转回我科顺利出院。TURP组1例前列腺电切综合征(TURS),经肌注呋塞米、滴注高渗盐水等对症处理并快速结束手术,术后恢复良好。3组均有术后尿失禁、尿路感染、尿道狭窄、尿潴留发生,均经对症处理后缓解,3组差异均无显著性(P>0.05)。
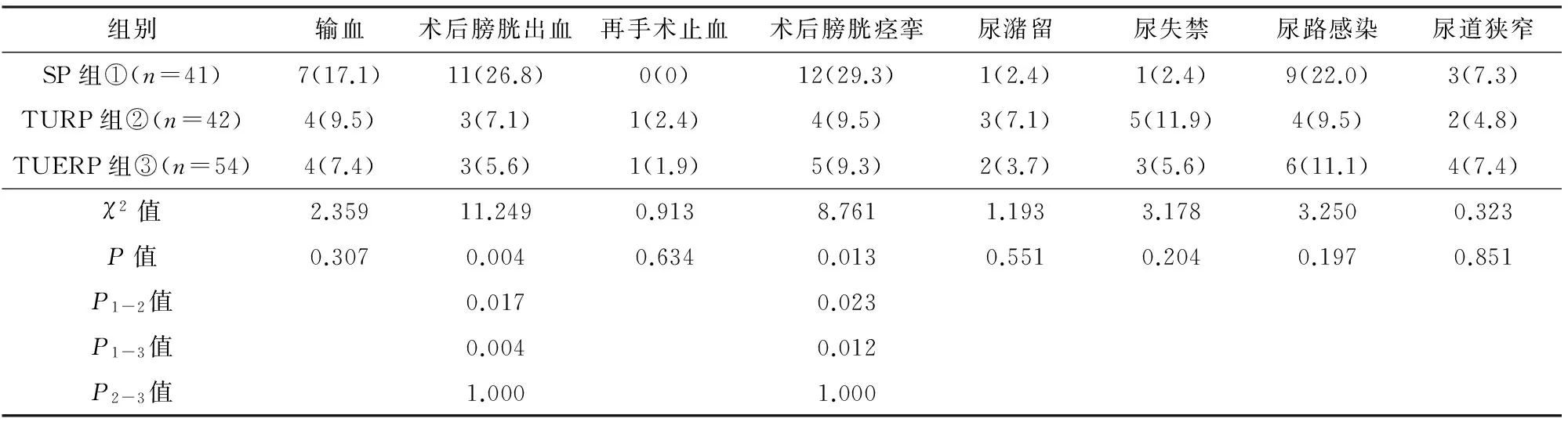
表4 3组手术并发症比较[n(%)]
3 讨论
随着泌尿外科微创技术的发展,BPH的治疗手段从最初的开放手术到TURP成为外科治疗的“金标准”[3],直至近年来出现经尿道等离子前列腺电切术、钬激光前列腺剜除术等新技术,给医师和患者提供了许多选择。但因疾病的特殊性,为高危大体积前列腺增生患者选择合适术式仍有一定困难。高危前列腺增生是指年龄75岁以上,合并1种或1种以上严重心血管疾病,呼吸系统疾病,肝、肾等功能不全,脑血管疾病等的患者[1],我们又增加了ASA≥Ⅲ级这一标准。大体积前列腺增生目前没有统一标准,有学者认为体积超过80 ml即为大体积前列腺[4],也有以体积超过100 ml作为标准[5]。因临床上体积超过80 ml的BPH较为常见,我们以体积超过100 ml作为判断大体积前列腺的标准进行本研究。
对于高危大体积BPH患者行手术治疗有一定风险。不论采取何种术式,围手术期均需采取个体化处理,术前对合并疾病进行良好控制后才能安排手术,术前需与患者及家属进行充分沟通,术中应与麻醉师、护士密切配合,确保有意外情况随时妥善处理。Serretta等[6]认为对大体积BPH患者行开放手术更为安全。SP虽手术时间短并能快速处理膀胱结石,但创伤较大,且术后恢复慢,术中出血较多,高危患者手术风险相对较大。TURP既往多处理中等体积BPH,随着技术进步,也更多用在高危BPH患者[7]。刘南等[8]认为,在加强围手术期处理、采用一定手术技巧的情况下,TURP治疗高危重度BPH是安全有效的。但TURP治疗大体积BPH时存在手术时间长,水吸收多,加重心脏负担,并可能发生TURS等缺点,对高危患者风险更为突出。黄永斌等[9]采用等离子电切术两环两沟法治疗高龄重度BPH,可减少出血,缩短手术时间。袁道彰等[10]采取经皮膀胱穿刺造瘘联合经尿道前列腺等离子电切术治疗大体积BPH效果良好。李志鹏等[11]采用先行经尿道等离子前列腺剜除术,再经膀胱小切口取出腺体组织的方法,治疗重度BPH疗效满意,较适合处理合并大体积膀胱结石患者,但对于单纯大体积前列腺增生患者而言增加了开、关切口的时间和切口感染风险。我们认为,为避免TURS等并发症,关键是在短时间内切除更多的前列腺腺体。手术中应做好以下几点:保持低压冲洗;避免过早切至腺体包膜以减少水吸收,膀胱颈处避免穿孔;术中在保持电切视野的前提下不需完全止血,仅对明显出血予以止血,腺体切除基本完成后再进行彻底止血以缩短手术时间;对中叶和尖部应完整切除,前列腺各壁保持光整,可取得较好疗效。本研究TURP组42例中1例发生TURS,经及时处理后恢复良好,TURS发生率2.4%,与文献报道TURS发生率2%~10%相一致[12]。
TUERP结合了开放手术和TURP的优点,既保持微创手术特点,又较好保证腺体切除率,能够最大程度避免TURS的发生。潘东亮等[13]报道TUERP治疗体积50~75 ml的BPH,其术中出血、手术时间等指标均好于TURP。TUERP治疗高危大体积BPH时,因只在包膜层止血,将腺体游离同时基本切断腺体血供,避免TURP切除前列腺组织时创面反复出血,且解剖层次清晰,视野好,手术出血少,用时短。其对前列腺尖部主要通过电切鞘逆推法将其机械剥离,避免对尿道的热损伤。且TUERP自前列腺包膜层游离,其切除腺体效果接近于开放手术水平,降低术后复发的可能。本研究TUERP组切除腺体重量(93.7±21.9)g,SP组为(101.9±26.6)g,差异无显著性(P=0.080),均多于TURP组(P<0.05)。术中出血量TUERP组也少于TURP组和SP组。TUERP组手术时间虽比SP组长,但短于TURP组,其差异均有统计学意义(P<0.05)。3组术后3个月复查IPSS、QOL和PVR差异均无显著性(P>0.05),说明3种手术短期效果接近,其远期效果需进一步长时间随访比较。
术后并发症方面,3组在输血和再次手术止血患者比例差异均无显著性(P>0.05)。TURP与TUERP组的术后膀胱出血和术后膀胱痉挛患者比例相似,均少于SP组。术后膀胱出血患者因血块堵塞,易出现膀胱痉挛,患者较为痛苦,医师需用注射器反复冲洗膀胱。3组均有术后尿失禁,TURP组5例中4例为拔尿管后急迫性尿失禁,考虑与术中前列腺尖部热损伤及黏膜水肿有关,予托特罗定口服后缓解,TURP组另1例及SP组1例、TUERP组3例中的2例共4例患者尿失禁在术后3~6个月发生,均行盆腔肌肉功能锻炼后缓解。3组尿路感染、尿道狭窄、拔管后尿潴留发生率差异无显著性(P>0.05),均经对症处理后缓解。
综上所述,SP、TURP和TUERP治疗高危大体积前列腺增生均安全有效。TUERP具有切除腺体彻底、手术时间短、出血少、恢复快的优点。
1 侯先国.经尿道前列腺汽化电切术治疗高龄高危前列腺增生症68例报告.现代泌尿外科杂志,2010,15(6):456-458.
2 Meier DE,Tarpley JL,Imediegwu OO,et al.The outcome of suprapublic prostatectomy:A contemporary series in the developing world.Urology,1995,46(1):40-44.
3 Zwergel U,Wullich B,Lindenmeir U,et al.Long-term results following transurethral resection of the prostate.Eur Urol,1998,33(5):476-480.
4 Protogerou V,Argyropoulos V,Patrozos K,et al.An alternative minimally invasive technique for large prostates (>80ml):transversical prostatectomy through a 3 cm incision.Urology,2010,75(1):184-186.
5 Rajbabu K,Chandrasekara SK,Barber NJ,et al.Photoselective vaponzation of the prostate with the potassium-titanyl-phosphate laser in men with prostates of > 100 mL.BJU Int,2007,100(3):593-598.
6 Serretta V,Morgia G,Fondacaro L,et al.Open prostatectomy for benign prostatic enlargement in southern Europe in the late 1990s:a contemporary series of 1800 interventions.Urology,2002,60(4):623-627.
7 郑 斌.经尿道前列腺汽化电切术治疗71例高危前列腺增生症的临床分析.重庆医学,2013,42(11):1319-1320.
8 刘 南,罗 红,李 元,等.经尿道电切治疗高危重度前列腺增生.临床泌尿外科杂志,2010,25(10):772-774.
9 黄永斌,沈凤燕,侯思南,等.两环两沟法经尿道等离子体切除术治疗高龄重度前列腺增生.中国内镜杂志,2013,19(2):152-154.
10 袁道彰,吴伟江,黄兰珍,等.经皮膀胱穿刺造瘘在经尿道前列腺等离子电切术治疗大体积前列腺增生中的前瞻性对照研究.中国微创外科杂志,2013,13(2):161-163.
11 李志鹏,曹贵华,李泽惠,等.经尿道等离子前列腺剜除联合膀胱小切口治疗重度前列腺增生.中国微创外科杂志,2010,10(4):311-312.
12 杨 堃,张 峰,刘思宽,等.经尿道电汽化前列腺切除术电切综合征(附19例报告).中华泌尿外科杂志,2004,25(2):121-123.
13 潘东亮,晋连超,杨 冰,等.单极电切镜经尿道前列腺剜除术与经尿道前列腺切除术治疗前列腺增生症的临床对比研究.国际泌尿系统杂志,2013,33(5):581-584.
(修回日期:2014-09-09)
(责任编辑:王惠群)
A Comparison of Three Operations for Treating High Risk Large Volume Benign Prostatic Hyperplasia
XuZunli,ZhangQianxing,ZhuJianping,etal.
SecondSurgeryDepartment,EleventhHospitalofPLA,Yining835000,China
XuZunli,E-mail:xuzunli@163.com
Objective To compare the efficacy and safety of suprapubic prostatectomy (SP), transurethral resection of the prostate (TURP), and transurethral enucleation and resection of the prostate (TUERP) for high risk large volume benign prostatic hyperplasia (BPH). Methods A total of 137 high risk patients with large volume BPH who underwent operations in our hospital from July 2005 to March 2014 were divided into either SP group (n=41), or TURP group (n=42), or TUERP group (n=54). The operation time, hospital stay after operation, weight of prostate removed, intraoperative blood loss, IPSS, QOL, and PVR were compared among the three groups. Adverse events were recorded. Results The operations were successfully completed in all the 137 cases. The operation time showed that SP
Large volume benign prostatic hyperplasia; Suprapubic prostatectomy; Transurethral resection of the prostate; Transurethral enucleation and resection of the prostate; High risk
R697+.32
A
1009-6604(2015)02-0121-05
10.3969/j.issn.1009-6604.2015.02.008
2014-06-22)
*通讯作者,E-mail:xuzunli@163.com

