2型糖尿病患者的尿微量清蛋白尿肌酐与脂蛋白的水平分析
刘维娟
(重庆市三峡中心医院 内分泌科, 重庆, 404000)
2型糖尿病患者的尿微量清蛋白尿肌酐与脂蛋白的水平分析
刘维娟
(重庆市三峡中心医院 内分泌科, 重庆, 404000)
摘要:目的分析2型糖尿病患者的尿微量清蛋白尿肌酐与脂蛋白的水平。方法100例2型糖尿病患者根据其是否患有糖尿病肾病分为糖尿病肾病组和糖尿病非肾病组各50例。另外再选50例非糖尿病作为对照。比较3组患者一般临床资料、生化指标[TC、TG、HDL-C、LDL-C、ApoA1、ApoB、Lp(a)、尿素、肌酐、尿酸、FBG、HbA1c、FCP、UACR、FINS]以及尿微量清蛋白尿肌酐与脂蛋白的相关性。结果3组患者的LDL-C、ApoB、Lp(a)、尿素、肌酐、FBG、HbA1c、UACR、FINS具有显著差异(P<0.05)。糖尿病肾病组的Lp(a)的水平和UACR呈现正相关性(r=0.354, P=0.034)。单因素Logistic回归分析结果显示,糖尿病病程、ApoB、LDL-C、Lp(a)、FCP、HbA1c可能为UACR的危险因素。多因素Logistic回归分析显示,糖尿病病程、FCP以及Lp(a)是造成UACR独立危险因素。结论糖尿病肾病组的Lp(a)的水平和UACR呈现正相关性,Lp(a)可能为造成UACR独立危险因素,其可以间接反映肾脏的损害程度。
关键词:2型糖尿病; 尿微量清蛋白; 脂蛋白
糖尿病肾病(DN)为2型糖尿病(T2DM)的主要微血管的并发症之一,为终末期导致肾衰竭主要病因之一,同时也是导致糖尿病患者发生致死和致残的主要原因[1-2]。尿微量清蛋白和肌酐的比值(ACR)为一种简便测量和可靠准确的早期DN诊断的重要指标[3-4]。本研究对2型糖尿病患者的尿微量清蛋白尿肌酐与脂蛋白的水平进行分析,现报告如下。
1资料与方法
1.1 一般资料
选择2013年6月—2014年6月本院接诊的100例2型糖尿病患者。根据其是否患有糖尿病肾病分为糖尿病肾病组和糖尿病非肾病组,各50例。另外再选50例非糖尿病作为对照。整个研究均在患者的知情同意下进行,并经过本院伦理委员会的批准。所选患者经入院检查均明确诊断为2型糖尿病患者。观察组年龄为34~69岁。对照组年龄为32~71岁。2组患者的年龄、性别及病情等一般资料均无显著差异(P>0.05), 具有可比性。见表1。

表1 2组患者一般资料比较
1.2 方法
所有患者均在禁食12 h以后早晨抽取静脉血进行检测其血脂[三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、载脂蛋白B(ApoB)、载脂蛋白A1(ApoA1)、Lp(a)]、肾功能(肌酐、尿素、尿酸)、糖化血红蛋白(HbA1c)、空腹血糖(FBG)、空腹胰岛素(FINS)、空腹C肽(FCP)水平。所有检测者血脂以及肾功能采用自动生化分析仪进行测定(日立7060自动生化分析仪), HbA1c使用高效液相色谱法进行测定FBG使用葡萄糖氧化酶法对其测定。FCP以及FINS使用放射免疫法进行测定。患者的尿微量清蛋白的测量方法为留患者的晨尿,在标本收集以后进行分装,使用离心机离心尿液以后取其上清液。再使用放射免疫的方法进行测尿微量清蛋白的测定,再用酶比色法对尿肌酐的水平进行检测,UACR=1 000×尿微量清蛋白/(0.113×尿肌酐)计算。
1.3 观察指标
比较3组患者一般临床资料、生化指标TC、TG、HDL-C、LDL-C、ApoA1、ApoB、Lp(a)、尿素、肌酐、尿酸、FBG、HbA1c、FCP、UACR、FINS以及尿微量清蛋白尿肌酐与脂蛋白的相关性。
1.4 统计学分析
选择SPSS 18.0进行数据统计,数据采用均数±标准差来表示,均数的比较采用t检验,计量资料的比较采用χ2检验,P<0.05为差异有统计学意义。
2结果
3组患者的LDL-C、ApoB、Lp(a)、尿素、肌酐、FBG、HbA1c、UACR、FINS具有显著差异(P<0.05)。见表2。在非糖尿病对照组与糖尿病非肾病组的比较中,Lp(a)的水平和UACR并没有相关性(其中r=-0.031,P=0.156;r=0.223,P=0.198)。糖尿病肾病组的Lp(a)的水平和UACR呈现正相关性(r=0.354,P=0.034)。
采用单因素的Logistic的回归分析结果显示,糖尿病病程、ApoB、LDL-C、Lp(a)、FCP、HbA1c可能为UACR的危险因素。见表3。多因素的Logistic回归分析显示,糖尿病病程、FCP以及Lp(a)是造成UACR独立危险因素。见表4-5。

表2 3组患者生化指标的统计分析
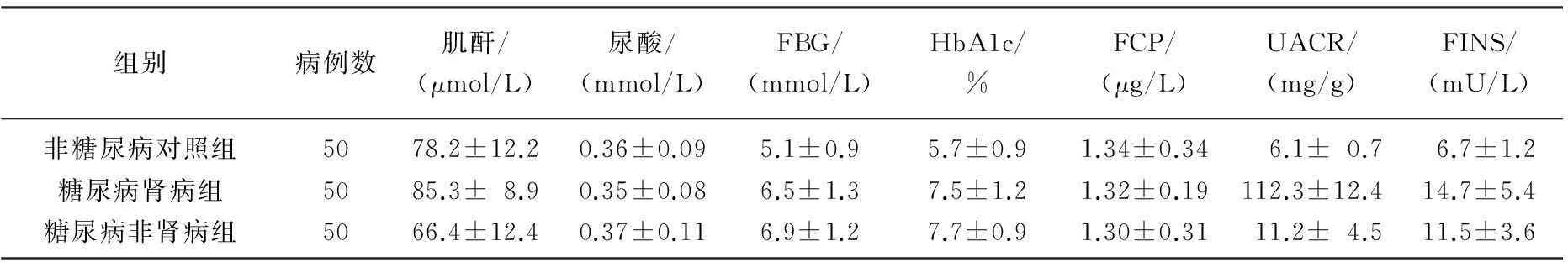
表3 3组患者生化指标的统计分析

表4 单因素Logistic回归分析

表5 2型糖尿病患者的UACR的危险因素分析
3讨论
2型糖尿病患者大多数均合并发生肥胖、血糖控制欠佳、脂代谢异常、血液流变学改变以及相关代谢紊乱,这些都容易导致糖尿病肾病[5-7]。大部分的糖尿病患者均存在有很明显糖和脂蛋白的代谢紊乱,由此会导致血液处于高凝、高黏的状态,从而导致患者的间质改变以及发生肾小球的硬化[8-10]。肾脏病变的进行性加重会导致患者的肾功能下降和减退,从而引起患者的肾功能异常及脂蛋白的代谢紊乱,进而又加重患者的2型糖尿病的病情。持续的高血糖会导致肾脏蛋白酶发生糖基化,这进一步加重对肾脏的损伤。糖尿病患者在发生脂类代谢的紊乱以后又会导致糖代谢紊乱的加重,患者的脂质在升高以后会沉积于肾小球基底膜,进一步刺激基底膜细胞进行性增殖,且会生成细胞的外间质,从而致使肾小球的间质受到损害及发生硬化[11-12]。
HbAC为非酶发生糖基化的蛋白产物,机体内会随着HbAlc不断的积累,体现为LDL-C发生异常的升高,也会导致肾脏功能发生障碍以及血管结构受到破坏。Lp(a)为1963年挪威的Berg(遗传学家)于制备低密度的脂蛋白(LDL)的抗体过程中被发现以及命名,其是由ApoA1以及载脂蛋白B100(即ApoB100)LDL的分子由二硫键连接而形成[13-14]。于1988年的国际Lp(a)的专题会议上,Lp(a)被确认作为动脉粥样硬化发生的独立额危险因素。因此,Lp(a)是作为预测冠状动脉的病变的严重程度以及心血管事件的发生的危险性较为敏感指标。
Lp(a)是由富含胆固醇LDL样的颗粒和纤溶酶原相似的ApoA所组成,此结构特点决定Lp(a)既可以像LDL对于动脉粥样硬化发生发展起重要作用,又可能导致血栓的形成以及发生心肌梗死[15]。本院研究了2型糖尿病患者的尿微量清蛋白尿肌酐与脂蛋白的水平, 3组患者的LDL-C、ApoB、Lp(a)、尿素、肌酐、FBG、HbA1c、UACR、FINS具有显著差异,糖尿病肾病组的相应指标均高于糖尿病非肾病组以及非糖尿病患者。且发现糖尿病肾病组的Lp(a)的水平和UACR呈现正相关性,显示Lp(a)的水平对于UACR有一定的指示作用, Lp(a)的水平越高,则UACR越差。
尿微量的清蛋白分子量有77 kD, 其分子的半径为4.0 nm。于正常的情况下,肾小球的滤过膜具有电荷的选择性,同性的电荷会发生相互排斥,从而使绝大部分的尿微量清蛋白不会通过滤
过膜。但是在当发生免疫损伤、各种炎症以及代谢异常时,会导致在滤过膜上的负电荷发生减少,从而导致静电的排斥力发生下降,导致尿微量的清蛋白漏出增多,在肾损伤的时候,尿中最早出现的就是出现微量清蛋白。而肌酐主要通过右肾小球进行滤过,其在肾小管当中几乎不会被重吸收而直接排出体外。正常情况下以及发生肾的轻度损伤时,肌酐的排出量一般是恒定的。本研究发现,采用单因素的Logistic的回归分析,其结果显示,糖尿病病程、ApoB、LDL-C、Lp(a)、FCP、HbA1c可能为UACR的危险因素。而采用多因素的Logistic回归分析显示,糖尿病病程、FCP以及Lp(a)是造成UACR独立危险因素。
参考文献
[1]李敏州, 高彦彬, 马鸣飞, 等. 糖尿病肾病发病机制研究进展[J].中国实验方剂学杂志, 2012, 18(22): 344.
[2]赵龙, 关广聚. 糖尿病肾病发病机制研究进展[J]. 中华肾脏病杂志, 2013, 29(7): 554.
[3]李沛霖, 杨锐, 周勇, 等. 糖尿病肾病患者糖化血清蛋白测定的意义[J].南方医科大学学报, 2011, 31(6): 1093.
[4]钟慧, 刘芳, 付平, 等. 糖尿病肾病腹膜透析患者的临床特点和预后[J].四川大学学报: 医学版, 2012, 43(3): 442.
[5]朱柄铭, 苏运钦. 血清miR-21在糖尿病肾病中的诊断价值[J]. 中国病理生理杂志, 2013, 29(12): 2160.
[6]李泽宇, 刘栋, 袁文明, 等.糖尿病肾病危险因素及血压控制临界值研究[J].中国全科医学, 2014, 23(20): 2325.
[7]付伟光, 齐振勇, 李爱军, 等.HCY、Hs-CRP、LP(a)及DD联合检测在冠心病病程中的应用研究[J]. 现代预防医学, 2014, 41(1): 122.
[8]马丽娟.缺血性脑卒中患者血清特异microRNA及β2-GPI-Lp(a)水平分析[D]. 江苏大学, 2014.
[9]吴志勤, 陈庆伟, 吴庆, 等.血清脂蛋白a与冠心病的研究[J].重庆医科大学学报, 2011, 36(11): 1356.
[10]Jha P. Glycemic status, lipid profile and proteinuria in diabetic nephropathy[J]. JNMA J Nepal Med Assoc, 2010, 49(178): 143.
[11]付伟光, 齐振勇, 李爱军, 等. HCY、HS-CRP、LP(a)及D-二聚体联合检测在冠心病病程中动态检测意义的研究[J]. 西部中医药, 2014, 12(8): 148.
[12]Bessa SS.Urinary platelet-derived growth factor-BB as an early marker of nephropathy in patients with type 2 diabetes: an Egyptian study[J]. Ren Fail, 2012, 34(6): 670.
[13]于向东, 万征, 张文娟, 等. 冠心病合并2型糖尿病患者血浆脂蛋白a水平与冠脉病变的关系[J]. 天津医药, 2011, 39(10): 921.
[14]李友梅. 脂蛋白(a)检测在2型糖尿病肾病患者中的临床价值[D]. 泰山医学院, 2013.
[15]Prior S L, Association of the PGC-1α rs8192678 variant with microalbuminuria in subjects with type 2 diabetes mellitus[J]. Dis Markers, 2012, 32(6): 363.
Analysis of urine microalbuminuria, creatinine
and lipoproteins levels in elderly patients
with type 2 diabetes
LIU Weijuan
(DepartmentofEndocrinology,ChongqingThreeGorgesCentralHospital,Chongqing, 404000)
ABSTRACT:ObjectiveTo analyze the levels of urine microalbuminuria, creatinine and lipoproteins in elderly patients with type 2 diabetes.Methods100 elderly patients with type 2 diabetes were divided into diabetic nephropathy group and non-diabetic nephropathy according to diabetic nephropathy, 50 cases in each group. The additional 50 cases of non-diabetic patients were selected as controls. Clinical data, biochemical indicators [TC, TG, HDL-C, LDL-C, ApoA1, ApoB, Lp (a), urea, creatinine, uric acid, FBG, HbA1c, FCP, UACR, FINS]and urine microalbuminuria creatinine and lipoprotein relevance were compared among three groups. ResultsLDL-C, ApoB, Lp (a), urea, creatinine, FBG, HbA1c, UACR, FINS levels of three groups had significant differences (P<0.05). Lp (a) levels and UACR in the diabetic nephropathy group had a positively correlated relationship (r=0.354, P=0.034). A single factor Logistic regression analysis showed that duration of diabetes, ApoB, LDL-C, Lp (a), FCP, HbA1c might be a risk factor for UACR. Multivariate Logistic regression analysis showed that duration of diabetes, FCP, and Lp (a) are the independent risk factors for UACR. ConclusionLp (a) levels and UACR are positively correlated with diabetic nephropathy, Lp (a) may be an independent risk factor for causing UACR, it can indirectly reflect extent of damaging for kidneys.
KEYWORDS:elderly type 2 diabetes; urine micro albumin; lipoproteins
收稿日期:2015-01-25
中图分类号:R 587.1
文献标志码:A
文章编号:1672-2353(2015)11-026-03
DOI:10.7619/jcmp.201511008

