可膨胀髓内钉与交锁髓内钉治疗股骨干骨折疗效对比研究*
张晓瑞,高长城,乔永军
(1.陕西省榆林市第四医院骨一科,陕西 榆林 719053 2.陕西省榆林市中医院骨三科,陕西 榆林 719054)
股骨干骨折是临床常见骨折之一,大多由交通事故或高处坠伤等高能量创伤所致[1]。股骨干是下肢的主要承重骨,血运丰富,一旦发生骨折,血管破裂,大量失血,相邻肌肉组织也常常撕裂[2]。骨折部位不仅疼痛难忍,还可能伴有患肢畸形或肢体短缩。髓内钉内固定系统由于局部血运破坏少且中心受力,是治疗长管状骨干性骨折的常用方法[3]。本研究对92例股骨干骨折患者分别采用可膨胀髓内钉固定与交锁髓内钉固定,对比两种内固定技术的临床疗效。
1 资料与方法
1.1 研究对象:选取2010年6月至2013年3月收治的股骨干骨折患者92例,患者均为闭合性骨折,按AO分型均为32A或32B1型。将所有患者按数字随机法随机分为观察组与对照组,每组46例。观察组男27例,女 19 例,年龄 19~62 岁,平均年龄(38.6±7.2)岁。观察组采用可膨胀髓内钉固定治疗。32A型31例,32B1型15例。对照组男29例,女17例,年龄18~65岁,平均年龄(39.1±6.9)岁。32A 型 33 例,32B1 型 13例。对照组采用交锁髓内钉固定治疗。排除标准:开放性骨折,病理性骨折、陈旧性骨折和骨不连。两组患者在性别、年龄与骨折类型等方面基本一致,差异无显著性意义(P>0.05)。
1.2 方 法
1.2.1 手术方法:观察组采用可膨胀髓内钉进行治疗,术前患侧拍摄X线片,确定骨折部位,并根据X线拍摄结果选择与髓腔狭窄部直径与长度匹配的合适髓内钉。髓腔狭窄部直径应比髓内钉未膨胀时直径大约1~2mm,为髓内钉插入后提供一定的膨胀空间,否则应扩髓。顺行插入可膨胀髓内钉,插入时避免损伤周围软组织与钉头。顺利通过骨折端后,借助滑锤轻轻敲打,C臂机透视确认髓内钉位置是否满意。连接压力泵,将髓内钉头端连接压力泵,顺时针旋转手柄,向钉内均匀压注生理盐水,加压至约5000~7000kPa,并维持数分钟。此时髓内钉可膨胀约50%。加压完成后,拆下压力泵与手柄。透视观察骨折端复位是否良好,膨胀是否完全。安装髓内钉头端密封帽,冲洗并关闭切口即可。
对照组采用交锁髓内钉进行治疗,患者采用硬膜外麻醉或全麻,健侧肢体固定在外展屈曲位。通过骨科牵引床行患肢闭合复位牵引,使骨折部位结构复位。在大转子上方做一长约3~5cm的纵行切口,经臀大肌臀中小肌间隙进入梨状窝。自梨状窝紧贴大粗隆处开孔,钻通皮质,插入导针。若术中难以定位梨状窝,则可以粗隆间窝为标志,由大粗隆前后缘中点进针。在导针引导下逐号扩髓,选择合适的交锁髓内钉,顺行植入髓腔,在C臂机引导下安放远端锁钉,之后安放近端锁钉,C臂机透视检测远端交锁情况,冲洗创面,留置负压引流管
1.2.2 术后处理:手术后给予抗生素治疗3~7d,疼痛反应消失后对下肢关节与肌肉逐步进行功能锻炼。功能锻炼以主动锻炼为主,被动锻炼为辅,包括借助持续被动运动仪行被动肢体活动,在功能范围内锻炼后加大患肢关节活动范围,术后2周渐扶拐下地不负重行走。完全负重行走时间根据X线片了解骨折部位愈合情况而定。
1.3 观察指标:①统计两组患者手术时间,X线照射时间,术中出血量与住院时间及骨折愈合时间;②术后随访12个月,比较两组患者膝关节恢复情况;③比较两组患者术后并发症发生率。
1.4 统计学方法:本研究数据采用SPSS17.0软件进行数据分析。计量资料采用t检验,计数资料用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术指标对比:由表1可知,观察组手术时间为(57.23±7.95)min,对照组手术时间为(99.28±10.24)min,两组相比,观察组手术时间明显短于对照组(P<0.05)。同时,观察组X线照射时间较对照组相比,亦明显缩短,术中出血量少于对照组,且患者住院时间与骨折愈合时间也大大缩短,差异有统计学意义(P<0.05)。
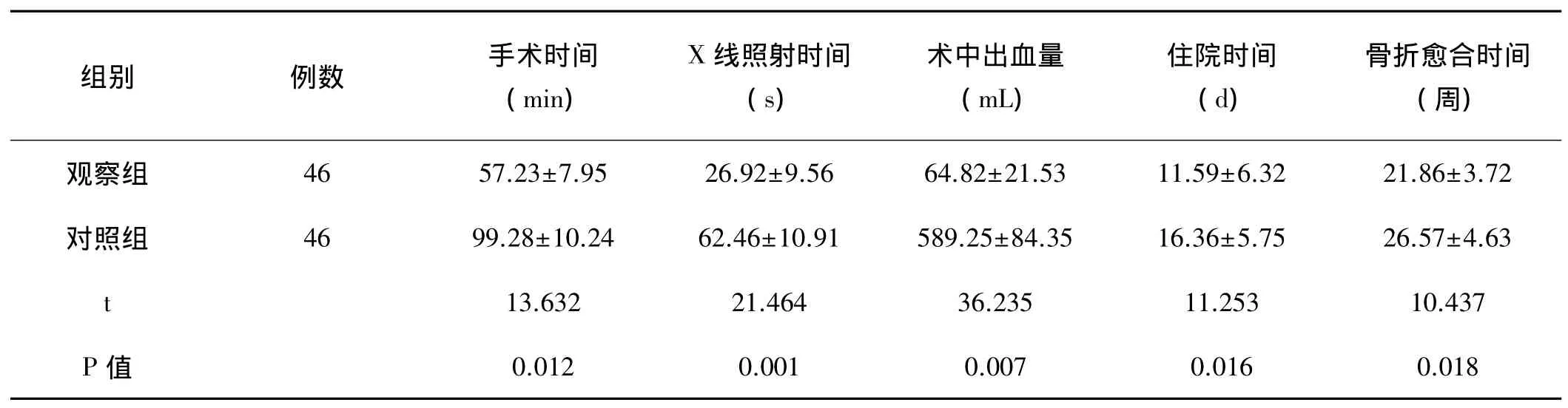
表1 两组患者手术指标对比
2.2 膝关节功能恢复情况:患者术后随访12个月,结果表明,术后观察组患者膝关节活动范围明显大于对照组,差异有显著性意义(P<0.05),具体结果见表2。
表2 两组患者不同时间点膝关节活动范围的对比(±s)
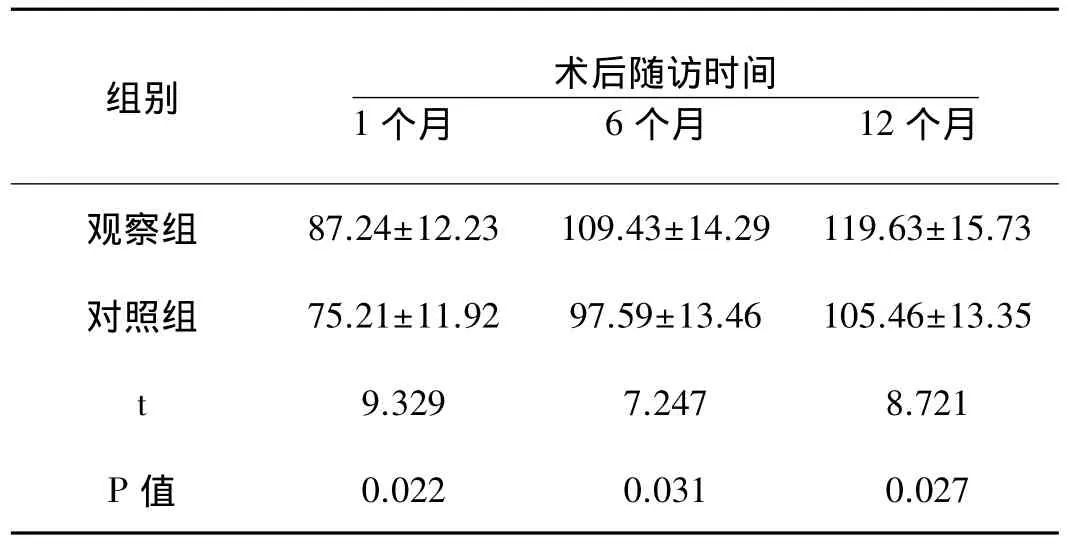
表2 两组患者不同时间点膝关节活动范围的对比(±s)
组别 术后随访时间1个月 6个月 12个月观察组 87.24±12.23 109.43±14.29 119.63±15.73对照组 75.21±11.92 97.59±13.46 105.46±13.35 t 9.329 7.247 8.721 P 值 0.022 0.031 0.027
2.3 术后并发症发生率:对照组患者术后发生内固定松动 3例(6.52%),骨不连接或延迟愈合 4例(8.70%),局部感染3例(6.52%),医源性血管神经损伤2例(4.35%),观察组无一例发生内固定松动或感染等并发症,结果显示,观察组术后预后水平优于对照组,差异有显著性意义(P<0.05)。
3 讨论
近年来,随着生物力学的研究,髓内钉内固定应用范围明显扩大,已成为治疗骨干骨折的常见固定方式。由于其固定的轴线与肢体力线一致,可有效抗旋转抗压缩,具有较好的三维固定作用,治疗效果明显,在临床上已被普遍使用[4]。
交锁髓内钉设计形状与人体股骨干髓构造十分吻合,通过髓内钉的两端锁定将患者骨折股骨连成一体,使作用力均匀的分散在患肢骨干中轴上,提高其稳定性,避免固定松动或变形。同时由于交锁髓内钉具有一定的弹性,髓内钉与髓腔面及锁钉之间可产生纵向微移,刺激骨折端,加速患处的骨痂生长,促进骨折愈合。但由于交锁髓内钉的轴向稳定性与抗旋转稳定性依赖于交锁,因此临床实践中往往会容易导致一系列的问题,比如交锁髓内钉往往会遇到定位不准确,锁钉失误,瞄准失败,易造成再骨折或固定不牢,同时手术过程中患者皮肤切口大,骨折端的血供破坏大,术中失血多,影响骨折愈合。同时交锁还被认为会带来约20%~30%的医源性血管神经损伤风险。此外在术中为了达到精确的远端定位,需要重复数次的“交锁-摄像-再交锁-再摄像”,使手术时间延长,同时增加X线接触时间,对医护人员及患者均有伤害。
可膨胀髓内钉作为一种相对较新的固定理念与技术革新,是治疗长骨骨折的新型内固定技术。可膨胀髓内钉主体部分由金属薄侧柱管与4根纵向支撑柱组成,其外形与骨髓腔的弯曲性状相似。髓内钉远端呈锥形,近端带内螺纹口,经加工后,金属薄侧柱管呈压缩状体,无需扩髓。置入髓内钉后,4个纵向侧柱经膨胀后以正交方向逐渐展开,牢固固定于髓腔内壁,组成一个矩形截面,使应力均匀分布于整个骨干。其固定原理类似于装满水的罐头,将髓内钉以压缩直径的形式插入髓腔,通过液压膨胀使髓内钉与髓腔内壁紧密贴合而达到自锁的目的,具有很强的抗旋转能力,既保持了髓内钉的机械力学特点,与此同时又避免了交锁,因此没有锁钉相关的并发症的发生。
在本研究中,可膨胀髓内钉患者手术时间为(57.23±7.95)min,X 线照射时间为(26.92±9.56)s,交锁髓内钉组患者手术时间为(99.28±10.24)min,X 线照射时间为(62.46±10.91)s,两组相比,可膨胀髓内钉患者手术时间与X线照射时间明显缩短(P<0.05)。同时,观察组术中出血量亦少于对照组,患者住院时间与骨折愈合时间与对照组相比也大大缩短,差异有统计学意义(P<0.05)。由结果可知,可膨胀髓内钉由于省去了扩髓与锁钉的过程,因此手术时间缩短,且术中透视次数减少,减少了医护人员和病人的放射线损伤。而且由于不扩髓,无需过多切口,对髓内血运的破坏也降至最低,从而使术中出血量大大降低,加速了骨折的愈合,同时避免了骨折延迟愈合或伤口感染等风险。
与交锁髓内钉相比,可膨胀髓内钉的优势在于:①微创手术,对周围软组织损伤小;②髓内钉通过压力泵膨胀呈矩形,其高达160%的可膨胀性能可使径向辐条与髓腔内壁良好贴合,无需远端固定;③可膨胀髓内钉的弹性固定在有效控制旋转稳定的同时,其轴向微动态特征可有效刺激骨膜生长,促进骨折愈合;④无需扩髓与锁钉,降低了并发症发生率。尤其对于骨折疏松等患者由于扩髓容易造成干骺端去血管化,因此可膨胀髓内钉是更为理想的选择。
虽然可膨胀髓内钉在骨折应用中有诸多优势,但实践过程中也有缺点在暴露:①交锁髓内钉由钛合金组成,而可膨胀髓内钉材料则为不锈钢,内固定期间不影响MRI检查。②可膨胀髓内钉通过加压使钉体膨胀,而术中可能有个别钉体不能出现膨胀现象或膨胀不当,影响骨折愈合。③可膨胀髓内钉不交锁骨折两端,对于粉碎严重、干骺段骨折或纵向稳定性差的骨折慎用。
[1] Beazley J,Mauffrey C,Seligson D.Treatment of acute tibial shaft fractures with an expandable nailing system:a systematic review of the literature[J].Injury,2011,42(4):11~16.
[2] Niu Y,Bai Y,Xu S,et al.Treatment of lower extremity long bone nonunion with expandable intramedullary nailing and autologous bone grafting[J].Arch Orthop Trauma Surg,2011,131(7):885~891.
[3] 张德常,丁欢,陆雄伟,等.闭合复位髓内钉内固定治疗复杂股骨干粉碎骨折[J].实用骨科杂志,2011,17(4):357~359.
[4] 金宝城,王友,王建祥,等.可调式交锁髓内钉定位杆在股骨干骨折手术中的应用[J].河北医学,2013,19(1):137~139.

