放疗致肺癌患者发生放射性肺炎的影响因素研究
李 波,赵永利,李开艳,陆海军
放疗致肺癌患者发生放射性肺炎的影响因素研究
李 波,赵永利,李开艳,陆海军
目的 探讨放疗致肺癌患者发生放射性肺炎(RP)的影响因素。方法 选择2012年1月—2014年1月于青岛市胶州中心医院放疗科接受胸部适行放疗的肺癌患者104例,分为发生RP组和未发生RP组。对比分析两组患者放疗前后肿瘤坏死因子(TNF)-α、白介素(IL)-6、IL-10的表达水平;采用多因素Logistic回归分析发生RP的影响因素。结果 104例患者共29例发生RP,RP发生率为27.9%。患者放疗后TNF-α、IL-6水平较放疗前升高,差异有统计学意义(P>0.05),IL-10水平较治疗前降低,差异有统计学意义(P<0.05)。发生RP组患者放疗前TNF-α水平高于未发生RP组,差异有统计学意义(P<0.05);两组放疗前IL-6和IL-10水平比较,差异无统计学意义(P>0.05)。发生RP组患者放疗后IL-6水平低于未发生RP组,差异有统计学意义(P<0.05);两组放疗后TNF-α、IL-10水平比较,差异无统计学意义(P>0.05)。放疗前肺功能正常患者与放疗前肺功能异常患者的RP发生率比较,差异有统计学意义(P<0.05)。多因素Logistic回归分析结果显示,放疗总剂量与放疗前TNF-α水平是RP的危险因素(OR=3.779、1.912,P=0.002、0.046)。结论 肺癌放疗患者的放疗总剂量≥60 Gy与放疗前TNF-α水平是发生RP的危险因素,患者接受放疗时应测量患者放疗前TNF-α水平和控制放疗总剂量,以降低RP发生率。
肺肿瘤;放射性肺炎;肿瘤坏死因子α;白细胞介素类;放射疗法
李波,赵永利,李开艳,等.放疗致肺癌患者发生放射性肺炎的影响因素研究[J].中国全科医学,2015,18(14):1659-1662.[www.chinagp.net]
Li B,Zhao YL,Li KY,et al.Influencing factors for radiation pneumonitis induced by radiation therapy for lung cancer[J].Chinese General Practice,2015,18(14):1659-1662.
放射性肺炎(RP)作为肺癌放疗最严重的并发症之一,常导致患者不能足疗程及按剂量完成放疗方案,使患者肺功能明显降低。因此RP是导致肺癌患者生活质量下降的主要原因[1]。既往研究显示,在急性肺损伤过程中,白介素(IL)-6、肿瘤坏死因子(TNF)-α等能够较为准确地预测肺损伤的严重程度[2]。在肺癌的放疗中,IL-6、IL-10等炎性递质的表达水平与RP的发生具有相关关系[3]。然而目前临床尚缺乏敏感的指标对肺癌放疗患者发生RP的风险进行预测,为进一步研究TNF-α、IL-6及IL-10等对肺癌放疗患者发生RP的预测价值,探讨肺癌患者发生RP的风险因素。本研究对104例接受放疗的肺癌患者血浆TNF-α、IL-6及IL-10的表达水平进行研究,现报道如下。
1 资料与方法
1.1 一般资料 选取2012年1月—2014年1月于青岛市胶州中心医院放疗科接受胸部适形放疗的肺癌患者104例。患者年龄26~80岁,平均年龄(62.2±11.6)岁;男50例,女54例;肺癌均经病理检查证实,非小细胞肺癌50例,小细胞肺癌54例;患者肺癌临床分期Ⅱ期45例,Ⅲ期32例,Ⅳ期27例;50例有吸烟史,59例合并基础肺病;体力状况(KPS)评分<90分44例,≥90分60例;患者接受放疗总剂量<60 Gy 63例,≥60 Gy 41例。其中,56例患者接受同期放化疗,放疗前肺功能异常者46例。
1.2 方法 用热塑膜对患者的体位进行固定,选择GE Bright speed 16排CT(英国GE公司)实施胸部增强扫描,以碘海醇为造影剂。按照患者实际情况明确处方照射的剂量是50~70 Gy,分次剂量为2.0 Gy/d,1次/d,5次/周,以5~7周为1个疗程,放疗皆使用6MV-X线直线加速器(德国西门子公司,PRIMUSM直线加速器)实施三维适形放疗(3DCRT)。患者放疗期间每周复查血常规及肝肾功能,每2周复查胸部CT,评估肺部放射损伤情况以及肿瘤放疗效果。
1.3 细胞因子监测 患者在放疗前及放疗剂量至45~50 Gy时,采集患者清晨空腹静脉血2 ml,低温离心机离心,3 000 r/min,离心半径9.5 cm,离心10 min,获取血浆,血浆标本分3管分别标记后保存于深低温冰箱,保存温度-70 ℃,分批检测。采用ELISA方法对细胞因子TNF-α、IL-6、IL-10进行检测,严格按照试剂盒说明书操作步骤进行。
1.4 RP诊断标准 (1)既往实施过胸部放疗;(2)胸片照射野的形状大致相同,呈模糊的斑片状,阴影密度增高;CT检查呈现磨玻璃样片状阴影,有少量的胸腔积液,并伴胸膜反应;(3)肺部的影像学改变,通过1周抗感染治疗之后症状完全或部分消失[4]。
2 结果
2.1 随访结果 104例患者中9例放疗过程中发生RP,随访期间20例发生RP,RP发生率为27.9%,按RTOG分级标准,其中3级RP 10例(34.5%),2级RP 11例(37.9%),1级RP 8例(27.6%)。以患者是否发生RP分为发生RP组(29例)和未发生RP组(75例)。
2.2 放疗对患者血浆TNF-α、IL-6、IL-10表达水平的影响 患者治疗后TNF-α、IL-6水平较治疗前升高,差异有统计学意义(P<0.05);患者治疗后IL-10水平较治疗前降低,差异有统计学意义(P<0.05,见表1)。

Table 1 Comparisons of TNF-α,IL-6 and IL-10 level in the plasma of subjects before and after radiotherapy

时间TNF-αIL-6IL-10放疗前30.3±6.310.3±3.247.9±17.4放疗后47.9±11.617.1±5.917.2±13.5t值5.1494.21613.109P值<0.0010.001<0.001
注:TNF=肿瘤坏死因子;IL=白介素
2.3 两组放疗前后TNF-α、IL-6、IL-10水平比较 发生RP组患者放疗前TNF-α水平高于未发生RP组患者,差异有统计学意义(P<0.05);两组放疗前IL-6和IL-10水平比较,差异无统计学意义(P>0.05,见表2)。发生RP组患者放疗后IL-6水平低于未发生RP组,差异有统计学意义(P<0.05);两组放疗后TNF-α、IL-10水平比较,差异无统计学意义(P>0.05,见表3)。

Table 2 Comparison of TNF-α,IL-6 and IL-10 between the two groups before radiotherapy
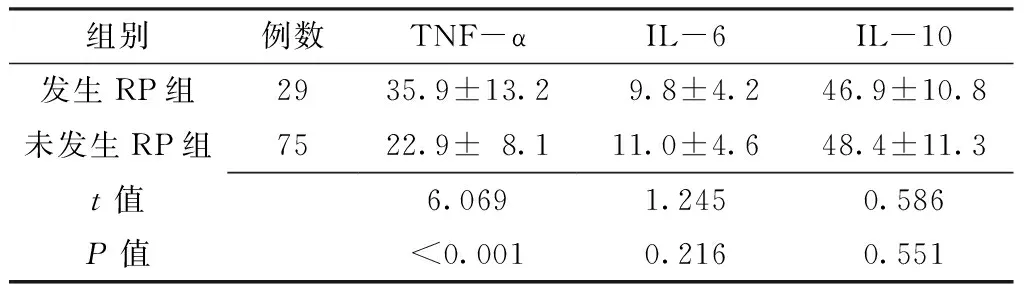
组别例数TNF-αIL-6IL-10发生RP组2935.9±13.2 9.8±4.2 46.9±10.8未发生RP组7522.9±8.111.0±4.648.4±11.3t值6.0691.2450.586P值<0.0010.2160.551
2.4 发生RP的相关因素筛选 不同KPS评分患者、有无基础肺病史患者、有无化疗患者和有无同期放化疗患者的RP发生率比较,差异均无统计学意义(P>0.05)。放疗前肺功能正常患者与放疗前肺功能异常患者的RP发生率比较,差异有统计学意义(P<0.05,见表4)。

Table 3 Comparison of TNF-α,IL-6 and IL-10 between the two groups after radiotherapy
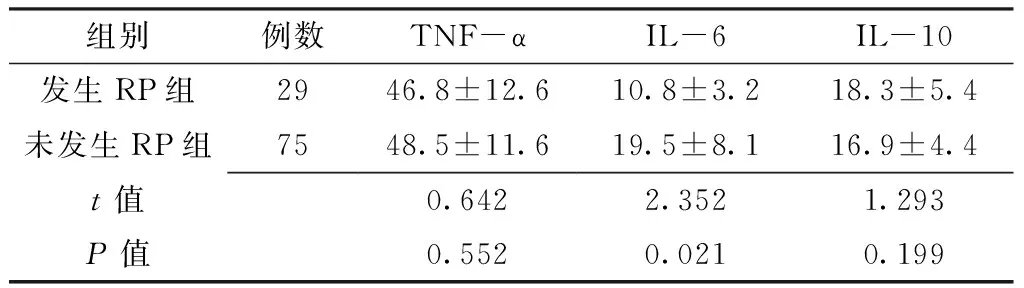
组别例数TNF-αIL-6IL-10发生RP组2946.8±12.610.8±3.218.3±5.4未发生RP组7548.5±11.619.5±8.116.9±4.4t值0.6422.3521.293P值0.5520.0210.199
2.5 患者发生RP的危险因素分析 以是否发生RP为因变量,放疗前肺功能、放疗总剂量、临床分期、放疗前TNF-α水平、放疗前IL-6水平和放疗前IL-10水平为自变量进行多因素Logistic回归分析(见表5),结果显示,放疗总剂量与放疗前TNF-α水平是RP的危险因素(P<0.05,见表6)。
表4 KPS评分、基础肺病史、放疗前肺功能、化疗和同期放化疗与RP发生的关系〔n(%)〕
Table 4 Correlation of RP with KPS,original pulmonary disease,original lung function,chemotherapy and concurrent chemoradiotherapy
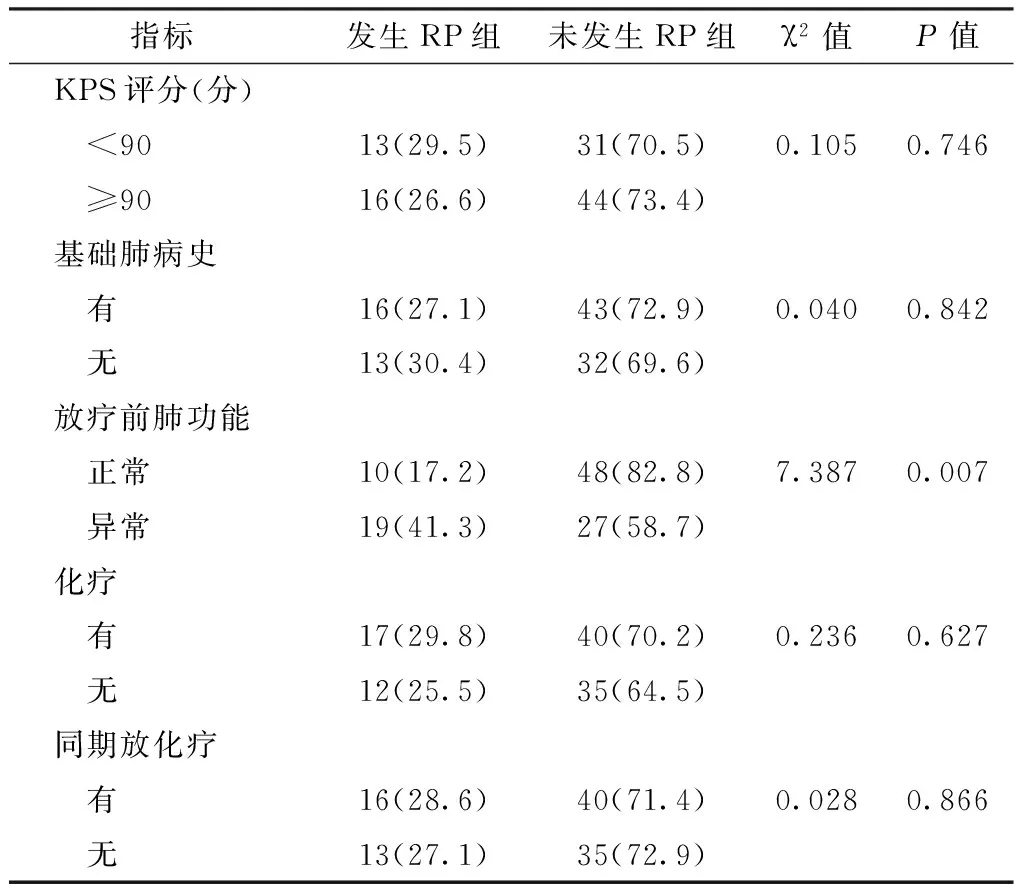
指标发生RP组未发生RP组χ2值P值KPS评分(分) <9013(29.5)31(70.5)0.1050.746 ≥9016(26.6)44(73.4)基础肺病史 有16(27.1)43(72.9)0.0400.842 无13(30.4)32(69.6)放疗前肺功能 正常10(17.2)48(82.8)7.3870.007 异常19(41.3)27(58.7)化疗 有17(29.8)40(70.2)0.2360.627 无12(25.5)35(64.5)同期放化疗 有16(28.6)40(71.4)0.0280.866 无13(27.1)35(72.9)
注:KPS=体力状况

表5 多因素Logistic回归分析的变量赋值表
注:-表示无此数据
3 讨论
放疗是肺癌患者治疗中不可缺少的重要手段,最常见的放疗后并发症就是RP[5]。据报道,RP的发生不仅仅是单一因素导致[6],研究RP发生、发展的分子机制、筛选特异度与灵敏度都适宜的临床预测指标、在放疗前识别易发生RP的高危个体,对其设计个体化的放疗方案具有较高的临床实践意义[7]。放疗导致RP的机制尚未被完全认识,近年来研究表明,以TNF-α、IL-6、转化生长因子(TGF)-β1为主的生物递质对于造成肺损伤的始动和维持发挥着重要的作用,而伴随炎性损伤的修复机制则在肺纤维化的形成过程中发挥着关键的作用[8]。本研究主要进行了细胞因子与肺癌放疗致RP的相关性研究,以期能在放疗前筛选出易发生RP的高危个体,从而减少放疗患者的RP发生率。
本研究中104例患者共发生RP 29例,发生率为27.9%。国内田同德等[8]研究发现TNF-α、IL-6、TGF-β1血清水平在放疗结束时及放疗6月后较治疗前均有明显升高,且在放疗结束时达到高峰,反映了炎性因子及炎性修复因子的动态变化。本研究结果同样显示,患者治疗后的TNF-α、IL-6水平较治疗前升高,而IL-10水平较治疗前降低。IL-10是一种免疫抑制细胞因子,具有抗感染、抗氧化作用,体内多种细胞均可产生[9]。本研究结果提示,肺部受到照射后会引起TNF-α、IL-6、IL-10水平的改变。
TNF-α与IL-6为前炎性细胞因子,在启动炎性反应过程中处于核心地位,是细胞因子调节网络的关键启动因子,在发生、维持RP过程中的作用尤为重要。本研究结果显示,照射至45~50 Gy时患者TNF-α水平较放疗前有所升高,且发生RP组患者放疗前TNF-α水平高于未发生RP组患者;通过Logistic回归分析显示,放疗前TNF-α水平和放疗总剂量是RP的危险因素;由此可见在照射后肺的延迟反应中有TNF-α参与并起了一定作用。
本研究患者治疗后的TNF-α、IL-6水平较治疗前升高,且发生RP组患者放疗后IL-6水平低于未发生RP组,提示IL-6参与了照射后肺组织的炎性反应。Logistic回归分析显示,化疗前血浆中IL-6水平不是肺癌患者发生RP的独立危险因素。这与Chen等[10]研究显示:“治疗前血浆IL-6水平在发生与未发生RP组中有差别,发生组IL-6水平高于未发生组,认为治疗前血浆IL-6基础水平较高可能为RP易患性的危险因素”这一结论不相符。原因可能是本研究患者例数较少,既往治疗病史差异等混杂因素偏多。因此下一步研究将扩大样本量,尽力排除混杂因素的影响。
本次研究结果显示,放疗的总剂量和发生RP具有密切的关系,放疗总剂量≥60 Gy发生RP风险增加,需增加样本量进一步研究,尚不能定论[11]。发生与未发生RP组化疗前肺功能有差异,提示患者的放疗总剂量≥60 Gy是肺癌患者发生RP的危险因素。患者接受放疗时,应测量患者放疗前TNF-α水平和控制放疗总剂量,以期降低RP发生率。
[1]朱蕾,刘又宁,于润江,等.临床肺功能[M].北京:人民卫生出版社,2004:23,73-74.
[2]张涛,耿海,董光,等.放射性肺损伤的影像学诊断[J].中华放射医学与防护杂志,2005,25(4):394-395.
[3]曹京旭,张旭志.细胞因子与放射性肺损伤[J].国外医学:放射医学核医学分册,2001,25(4):181-185.
[4]Tsoutsou PG,Koukourakis MI.Radiation pneumonit is and fibrosis:mechanisms underlying its pathogenesis and implications for future research[J].Int J Radiat Oncol Biol Phys,2006,66(5):1281-1293.
[5]Wang G,Lyu CJ,Chen SS,et al.Study of correlation between TGF-β1,TNF-α and IL-6 levels in plasma and radiation pneumonitis in patients with non-small-cell lung cancer[J].Jouranal of Binzhou Medical University,2011,34(2):81-84.(in Chinese) 王刚,吕长俊,陈绍水,等.血浆中TGF-β1、TNF-α及IL-6动态变化与非小细胞肺癌患者放射性肺炎发生的相关研究[J].滨州医学院学报,2011,34(2):81-84.
[6]Zhang JR,Liu SS,Lyu Y,et al.A study of correlation between TNF-α,IL-6,ACE levels in plasma,dose-volume-histogram parameters and radiation pneumonitis[J].China Oncology,2010,20(6):440-445.(in Chinese) 张瑾熔,刘珊珊,吕茵,等.血浆中TNF-α、IL-6、ACE水平及DVH参数与发生的相关性研究[J].中国癌症杂志,2010,20(6):440-445.
[7]谭波,王建华.放射性肺损伤的研究进展[J].医药论坛杂志,2013,34(6):144-146.
[8]Tian TD,Yang F,Tang JW,et al.Effect of Qingre Huoxue Sanjie Chinese medicine compoud on serum cytokines IL-6,TNF-α,TGF-β1 level of radiation pneumonitis and pulmonary fibrosis patients[J].Chinese Journal of Experimental Traditional Medical Formulae,2014,20(5):128-130.(in Chinese) 田同德,杨峰,唐静雯,等.清热活血散结复方对放射性肺炎及肺纤维化血清细胞因子 IL-6,TNF-α,TGF-β1水平的影响[J].中国实验方剂学杂志,2014,20(5):128-130.
[9]Barthelemy-Brichant N,Bosquée L,Cataldo D,et al.Increased IL-6 and TGF-beta1 concentrations in bronchoalveolar lavage fluid associated with thoracic radiotherapy[J].Int J Radiat Oncol Biol Phys,2004,58(3):758-767.
[10]Chen Y,Rubin P,Williams J,et al.Circulating IL-6 as a predictor of radiation pneumonitis[J].Int J Radiat Oncol Biol Phys,2001,49(3):641-648.
[11]Lixuan Z,Jingcheng D,Wenqin Y,et al.Baicalin attenuates inflammation by inhibiting NF-kappaB activation in cigarette smoke induced inflammatory models[J].Pulm Pharmacol Ther,2010,23(5):411-419.
(本文编辑:高晓欢)
Influencing Factors for Radiation Pneumonitis Induced by Radiation Therapy for Lung Cancer
LIBo,ZHAOYong-li,LIKai-yan,etal.
DepartmentofRadiotherapy,JiaozhouCentralHospitalofQingdao,Qingdao266300,China
Objective To investigate influencing factors for radiation pneumonitis (RP) induced by radiation therapy for lung cancer.Methods We enrolled 104 patients with lung cancer who received chest conformal radiotherapy in the Department of Radiotherapy of Jiaozhou Central Hospital of Qingdao from January 2012 to January 2014 and divided them into RP group and non-PR group.The expression levels of tumor necrosis factor alpha (TNF-α),interleukin-6 (IL-6) and interleukin-10 (IL-10) of the two groups were compared and analyzed before and after radiotherapy.Multivariate logistic regression analyses were conducted on influencing factors for RP.Results Among all subjects,RP was noted in 29 subjects with an incidence of 27.9%.The levels of TNF-α and IL-6 of the subjects increased (P<0.05) and the level of IL-10 decreased (P<0.05) after radiotherapy.Before radiation therapy,the RP group was higher(P<0.05) than the non-RP group in the level of TNF-α,and the two groups were not significantly different(P>0.05) in the levels of IL-6 and IL-10.After radiation therapy,the RP group was lower than non-RP group in the level of IL-6(P<0.05),and the two groups were not significantly different (P>0.05) in the levels of TNF-αand IL-10.The subjects with normal pulmonary function and those with abnormal pulmonary function before radiation therapy were significantly different (P<0.05) in the incidence of RP.Multivariate Logistic regression analyses showed the total dose of radiation therapy and the level of TNF-α before radiation therapy were risk factors(OR=3.779,1.912;P=0.002,0.046) for radiation pneumonitis.Conclusion The total dose of radiation therapy ≥60 Gy and the level of TNF-α before radiation therapy are risk factors for RP.The level of TNF-α should be monitored and the total dose of radiation therapy should be controlled before radiation therapy in order to decrease the incidence of RP.
Lung neoplasms;Radiation pneumonitis;Tumor necrosis factor-alpha;Interleukins;Radiotherapy
青岛市卫生局科研立项项目(2012-WSZD111)
266300山东省青岛市,胶州中心医院放疗科(李波,赵永利,李开艳);青岛大学医学院附属医院肿瘤科(陆海军)
陆海军,266300山东省青岛市,青岛大学医学院附属医院肿瘤科;E-mail:lhj82920608@163.com
R 734.2
A
10.3969/j.issn.1007-9572.2015.14.014
2014-12-20;
2015-04-11)

