肩难产的临床预防和处理分析
路云霞,杜荷荣
(北京市延庆县医院,北京 102100)
肩难产的临床预防和处理分析
路云霞,杜荷荣
(北京市延庆县医院,北京 102100)
目的 探讨肩难产发生的高危因素及处理方法,以期为临床提供依据。方法 回顾性分析41例肩难产和41例正常阴道分娩产妇的临床资料,分析肩难产的发生原因、处理方法及预防措施。结果 肩难产组孕产妇腹围明显大于对照组,宫底高度高于对照组,第一产程和第二产程均较对照组延长,巨大儿例数明显高于对照组,新生儿出生后1minApgar评分明显低于对照组,新生儿身长、头围、胸围、双顶径、股骨颈均大于对照组,新生儿并发症情况及围生期产妇并发症发生率均高于对照组;随着助产手法应用增多,虽然产妇并发症发生率无明显变化,但是新生儿并发症发生率呈上升趋势。结论 肩难产是较严重、危急的产时并发症,巨大儿占较大比例,应引起产科工作人员的重视,熟练掌握肩难产的处理方法,可减少母儿并发症。
肩难产;预防;高危因素
肩难产是指由于多种原因导致胎儿的胎头娩出后胎儿前肩嵌顿在母体的耻骨联合处上方,继而应用常规生产方法无法顺利娩出新生儿[1]。也有的学者将其定义为:胎头娩出后需用辅助方法完成分娩或胎头娩出直到胎体娩出的时间大于1min者称为肩难产[2]。肩难产近年有逐渐上升的趋势。如果临床对肩难产处理不当或不及时,可以导致产妇子宫破裂、宫颈和阴道以及会阴裂伤,同时新生儿可能出现锁骨骨折、臀丛神经不可逆性损伤,甚至导致胎儿死亡[3]。肩难产的高危因素包括第二产程延长、过期妊娠、前次肩难产病史、骨盆狭窄、妊娠期糖尿病、妊娠期肥胖以及巨大儿等。研究资料显示当胎儿体质量大于4kg时,肩难产的发生率为2%左右,如果胎儿体质量达到4.5kg以上,肩难产的发生率上升到10%以上[3]。肩难产的临床处理方法有会阴侧切术、屈大腿法、耻骨上加压法、旋肩法、锁骨切断术以及耻骨联合切开术等。临床多数肩难产具有可预见性,但是其发生均较为突然,对助产士和产科医生提出了严峻的挑战。笔者分析了41例肩难产患者的资料,并与正常阴道分娩的产妇资料进行了对比,现将结果报道如下。
1 临床资料
1.1一般资料 2008年1月—2011年12月在本院分娩产妇6046例,其中肩难产41例,产妇年龄19~39(27.1±5.5)岁;孕周(38.0±1.2)周;未正规产检4例,巨大儿32例,除1例入院时即胎头拨露未及骨盆测量外,余骨盆测量值在正常范围。随机抽取同期阴道分娩产妇41例作为对照组,年龄20~39(26.4±5.1)岁;孕周(39.3±1.3)周;其中妊娠期糖尿病7例。2组孕产妇年龄、孕周比较差异均无统计学意义(P均>0.05)。
1.2 研究方法 收集2组产妇分娩前的各项指标和产程情况;新生儿各项指标及新生儿并发症发生情况;统计分析2组产妇并发症情况;分析肩难产组母婴并发症与助产手法的关系,产妇和新生儿的并发症情况。
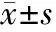
2 结 果
2.12组孕产妇围生期指标比较 肩难产组孕产妇腹围明显大于对照组(P<0.05),孕产妇宫底高度高于对照组(P<0.05);2组产妇妊娠次数比较差异无统计学意义(P>0.05);肩难产组孕产妇第一产程和第二产程均较对照组延长 (P均<0.05)。见表1。
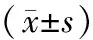
表1 2组孕产妇围生期指标比较
注:①与对照组比较,P<0.05。
2.2 2组新生儿一般情况比较 肩难产组新生儿出生体质量明显高于对照组,巨大儿32例也高于对照组的11例(P<0.05);出生后1minApgar评分肩难产组新生儿明显低于对照组(P<0.05);肩难产组新生儿身长、头围、胸围、双顶径、股骨颈长度均大于对照组(P均<0.05)。见表2。
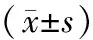
表2 2组新生儿情况比较
注:①与对照组比较,P<0.05。
2.3 2组新生儿并发症发生情况 肩难产组发生新生儿窒息5例(轻度4例,重度1例),新生儿产伤6例(臂丛神经损伤3例,锁骨骨折2例,肋骨骨折1例);对照组发生新生儿窒息1例。2组新生儿并发症情况比较差异有统计学意义(P<0.05)。2组均未发生新生儿死亡情况。
2.4 2组产妇并发症比较 肩难产组发生围生期并发症明显高于对照组(P<0.05)。见表3。
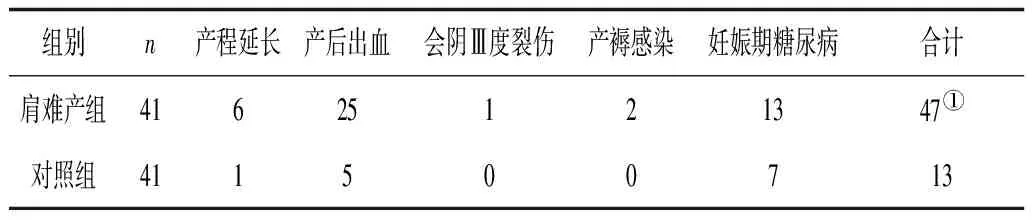
表3 2组产妇并发症发生情况比较 例
注:①与对照组比较,P<0.05。
2.5 肩难产组母婴并发症与助产手法的关系 助产时最先应用屈大腿法,如果仍不能娩出胎儿继续采用前肩法+旋肩法+牵后臂法。随着助产手法增加,产妇并发症发生率无明显变化(P>0.05),但是新生儿并发症发生率呈上升趋势(P<0.05)。见表4。
3 讨 论
3.1肩难产发生的高危因素 ①巨大儿是发生肩难产的最主要高危因素之一,发生率随胎儿体质量增加而明显增加[4]。本研究中肩难产组巨大儿的发生率明显高于对照组,说明肩难产的发生率随胎儿体质量的增加而升高。而当今社会,随着人民生活水平的升高,对孕期营养的重视,出现过度营养的情况也越来越严重,其结果是巨大儿的发生率越来越高[5]。据统计,我国巨大儿的发生率在7%以上,而且妊娠巨大儿的产妇肩难产的发生率在12%左右,明显高于普通妊娠新生儿[6]。②妊娠期糖尿病。妊娠期糖尿病孕妇如血糖未得到有效控制,则易形成巨大儿[7]。因为孕妇血糖高,胎儿长期处于母体高血糖所致的高胰岛素血症环境中,促进蛋白、脂肪合成和抑制脂解作用,导致躯干过度发育,形成巨大儿,从而发生肩难产[8]。本研究中,肩难产组妊娠期糖尿病发生率明显高于对照组。③孕妇骨盆异常 。 孕妇骨盆狭窄、倾斜度过大、耻骨联合位置过低均可导致胎儿肩部梗阻,发生肩难产。④孕妇过胖或体质量指数过大,使产道软组织增厚,也是肩难产发生的危险因素[9]。
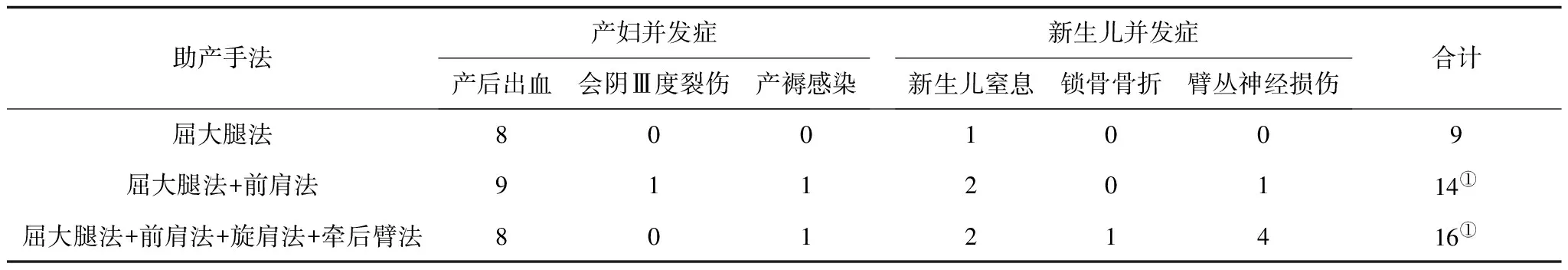
表4 肩难产组母婴并发症与助产手法情况 例
注:①与屈大腿法比较,P<0.05。
3.2 肩难产的预测及预防 ①尽量正确估计胎儿体质量。根据以上所列肩难产的各种高危因素,结合孕妇的宫高、腹围、孕产史、妊娠并发症等个体差异,可初步预测胎儿体质量,间接预测肩难产的发生概率。在孕晚期的常规检查中,超声检查也会根据胎儿的双顶径、股骨长、胸围、腹围等估算出胎儿体质量[10]。②降低巨大儿的发生率。进行孕期健康教育,指导孕妇合理营养,妊娠期糖尿病孕妇有效控制血糖,避免过期妊娠,控制巨大儿的发生,可有效减少肩难产等并发症的发生[11]。③肩难产的产时预防。 肩难产贵在预防和预测,对产科医务工作者的工作经验提出了更高的要求[12]。要求助产人员一定要思路清晰,做好产前检查,重视肩难产的高危因素,能够准确判断、早期发现,在肩难产发生之前以剖宫产结束分娩。除仔细测量宫高、腹围外,还应根据先露部的高低、腹壁脂肪的厚薄、羊水的多少对胎儿的体质量进行适当增减,正确估计胎儿体质量。另外,B超在产科工作中占有非常重要的位置,可根据B超检查与临床实际宫高腹围的测量结果的差异,正确分析,判断胎儿的大小,以预防肩难产的发生[13]。
3.3 肩难产的处理 由于肩难产的发生较为突然,而且一旦发生情况危急,处理时要保持镇定,如果对处理方法掌握不够熟练或者采用暴力动作都会导致新生儿发生损伤甚至死亡。如果助产前已估计到巨大儿或宫缩乏力等易致肩难产的因素存在,有充分的思想准备和团队合作准备(包括主任医师、主治医师、助产士、新生儿科主治以上医生和麻醉医生),如预测可能发生肩难产者,首先应做充分的会阴切开,避免会阴严重裂伤,如在分娩期突发肩难产,应立即请产科、麻醉科、儿科医师到位,做好新生儿复苏的各项准备,同时延长会阴切口并立即导尿,指导和帮助产妇采取正确的姿势[14]。常用的助产方法有屈大腿法、压前肩法、旋肩法、断锁骨法等[15],切记不可盲目宫底加压或暴力牵拉胎头,否则加重嵌顿,易致新生儿锁骨骨折,临床应用应当由简至繁,处理时要冷静,及时通知上级医生,采用适合每名产妇的正确助产方法,特别是要避免急促的外力过分牵拉胎颈,造成肩径与骨盆径线不适,人为因素导致肩难产。
综上所述,肩难产是在分娩过程中很少发生、很难预测的分娩期危重症,在临床实践中,产科医务工作者要注意做好孕期健康教育工作,防止孕妇营养过剩,减少妊娠期糖尿病、巨大儿的发生。产前可根据孕妇的宫高、腹围、B超测定胎儿的双顶径等径线估计胎儿的体质量。而对于有肩难产高危因素的孕妇在产程中一定要提高警惕,一旦出现产程停滞或继发宫缩乏力,不可勉强阴道分娩,应果断剖宫产终止妊娠。而出现了肩难产,首先要保持冷静,报告主管医师及上级医师、麻醉师、儿科医师共同参与,同时临床医师应熟悉各种肩难产的处理方法,还可以作为继续教育的内容,经常练习,达到熟练掌握,以期在真正遇到肩难产时可以做到正确处理,以减少产妇及新生儿的并发症,提高产妇生活质量。
[1] 乐杰.妇产科学[M].7版.北京:人民卫生出版社,2010:124-125
[2]RomoffA.Shoulderdystocis;lessonsfromthepastandemergingconcepts[J].ClinObstetGynecol,2000,43(2):226-230
[3] 吴霞,谷冬梅,谢苗雨.肩难产和顺产比较临床分析[J].中国社区医师:医学专业,2013,15(2):162-163
[4] 林涛.肩难产影响因素、发生率及处理方法探讨[J].当代医学,2013,19(14):67-68
[5] 卢兰琴.HELPERR法在肩难产中的应用[J].现代中西医结合杂志,2008,17(5):719-720
[6] 周辉,彭悦,朱海燕,等.巨大儿产前诊断指标分析及分娩期处理对策[J].齐鲁护理杂志,2014,2(8):22-24
[7] 陈佩芬.分娩巨大儿产妇的相关因素及妊娠结局分析[J].吉林医学,2014,35(4):768-769
[8] 倪建晓,朱映霞,陈志坚,等.巨大儿早期生长发育状况及其影响因素分析[J].浙江预防医学,2013,25(7):4-7;10
[9] 鲁春兰,梁梅,张月霞,等.巨大儿对母婴影响的探讨与预防措施[J].中国优生优育,2013,19(8):613-615
[10] 金静兰.185例巨大儿的高危影响因素分析[J].中国现代药物应用,2013,7(19):70-71
[11] 程文君,申屠飞兰.巨大儿与正常体重儿肩难产临床特征分析[J].浙江医学,2013,21(9):1933-1935
[12] 谢国飞,胡惠敏.肩难产的高危因素分析及预防对策[J].中国初级卫生保健,2013,27(3):39-40
[13] 陈发茹,黄丽华,郭肖兰,等.4所二级甲等医院产科医护人员肩难产知识培训现状及对策[J].护理学报,2010,17(10):19-21
[14] 宋英娜,刘俊涛,杨剑秋,等.肩难产高危因素、产程特点及并发症[J].协和医学杂志,2013,4(2):169-173
[15] 龚毅.肩难产38例回顾性分析[J].现代中西医结合杂志,2008,17(35):5436-5437
10.3969/j.issn.1008-8849.2015.14.013
R714.4
B
1008-8849(2015)14-1518-03
2014-11-30

