卒中一级预防指南:美国心脏协会/美国卒中协会致医疗专业者的声明(第四部分)
译者:许保磊,赵明磊,吴昊,黄维,李颖,宋哲,王力锋,王力,徐胜媛,高文超,毕齐
(接上期)
3.9 心房颤动 心房颤动与左心耳内血流凝滞导致血栓密切相关,即使无心血管病病史,心房颤动患者缺血性卒中的风险也会增加4~5倍。大约有230万美国人有持续性或阵发性的心房颤动。所有缺血性卒中患者中由心房颤动引起附壁血栓栓塞约占10%,而在美国老年患者中这一比例更高。在70岁的老年心房颤动患者中完全卒中发生率平均约为3.5%,但这种风险在不同患者呈现20倍的变化,这取决于年龄和其他临床特征(见下文)。心房颤动也是增加死亡率的独立预测因素,阵发性心房颤动增加卒中的危险与持续性心房颤动大致相同。
对于心房颤动患者,有一个关键的时机可以预防首次卒中,因为许多心房颤动患者在卒中之前会被诊断出心律失常。然而,实际上很大一部分卒中患者在卒中之前已经诊断出心律失常,却没有进行预防。一项在基层保健机构中进行的65岁以上心房颤动患者的观测研究表明,由专业人员做脉搏评估会增加未确诊心房颤动患者的诊断率。在常规临床检查中,在对出现脉率不齐的患者进行12导联心电图检查后再进行系统性的脉搏评估,心房颤动诊断率将会增加60%。
心房颤动患者的风险分级
一旦确诊为心房颤动,下一步就是评估患者发生心源性卒中和抗凝治疗致出血并发症的风险。关于心房颤动相关的心源性卒中风险评估,在对各种临床和超声心动图的预测指标进行不同组合基础上,提出了超过十几个风险分级评分。广泛使用的是CHADS2评分(表3),分值为0~6分,其中充血性心力衰竭、高血压、年龄≥75岁、糖尿病,每项1分,既往卒中或短暂性脑缺血发作(transient ischemic attack,TIA)史2分。
多项独立队列研究使用此评分来评估心房颤动患者发生心源性卒中的风险,0分对应低危(0.5%/年~1.7%/年),1分代表中危(1.2%/年~2.2%/年),≥2分表明高危(1.9%/年~7.6%/年)。CHA2DS2-VASc评分(表3)在CHADS2的基础上,增加年龄65~74岁1分;年龄≥75岁2分,血管疾病(如外周动脉疾病、心肌梗死或动脉斑块)1分,女性1分。较为复杂的CHA2DS2-VASc评分预测首次卒中的主要优势是在评估低到中危(0~1分)有完善的分级。一项包含45 576例患者的研究中发现CHADS2评分0~1分或CHA2DS2-VASc评分0分的患者每100人年卒中合并栓塞的发生率为0.84%,而CHA2DS2-VASc分中1、2、3、4分卒中合并栓塞的年发生率分别为1.79%,3.67%,5.75%,8.18%,预测风险有了显著改善。
华法林治疗心房颤动引起出血的出血风险评分,即HAS-BLED(表3)。在HAS-BLED评分中,高血压,肝或肾功能异常,卒中病史,既往出血史或有出血倾向,不稳定国际标准化比值(international normalized ratio,INR)(如,在治疗时间内不稳定期),老年(>65岁)和使用某些药物(同时使用抗血小板或非甾体类药物的,酗酒)各1分。在一项验证性队列研究中将2293例患者随机分为艾卓肝素组和维生素K拮抗剂组进行治疗,得出HAS-BLED中等预测水平[HAS-BLED>2:危险比(hazard ratio,HR)1.9,临床相关出血;HR2.4,主要出血]。心房颤动患者心房颤动抗凝和危险因素研究(Anticoagulation and Risk Score in Atrial Fibrillation,ATRIA)中提出了ATRIA评分,该评分系统中,贫血或严重肾脏疾病(肾小球率过率<30 ml/min或透析依赖)3分;年龄≥75岁2分;既往出血病史或高血压1分。一项验证性队列研究成功地将受试者分为低危组(ATRIA得分0~3,<1%/年)和高危组(ATRIA得分5~10,>5%/年)。大部分出血风险评分并没有关注颅内出血,然而颅内出血会对生活质量有着长期巨大的影响。对出血风险评分的另一个不足是它本身的风险因子比如年龄和高血压本身也是心源性卒中的危险因素。
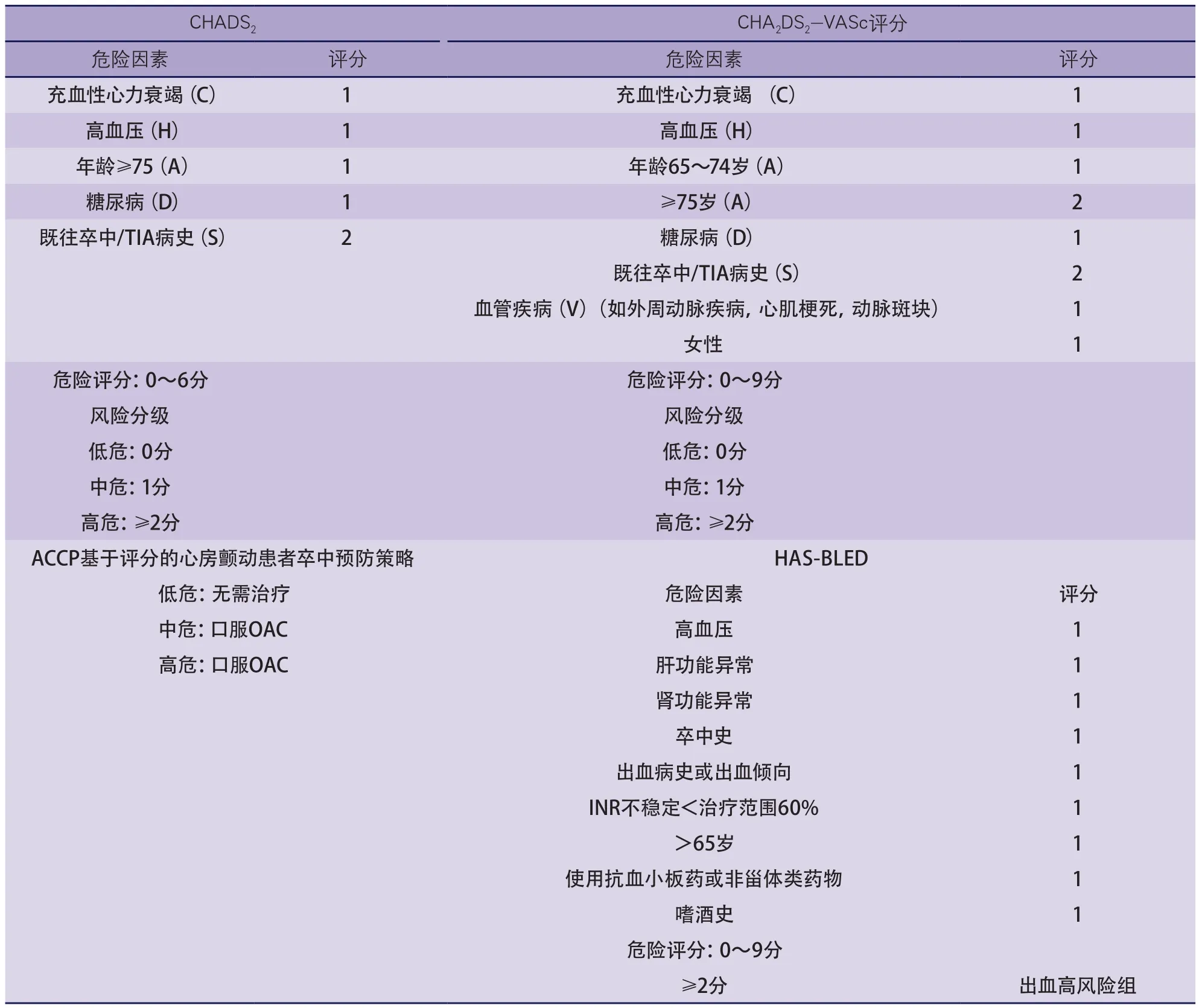
表3 心房颤动患者卒中风险评分
减少心房颤动患者卒中风险的治疗选择
调整剂量的华法林是具有高风险心源性卒中患者的常用治疗,其出血风险较低,尤其是颅内出血。采用调整剂量的华法林治疗(目标INR 2~3)能有效地预防缺血性卒中[相对危险(relative risk,RR)减少64%;95%可信区间(confidence interval,CI)49~74)],事实上,充分地抗凝几乎可以消除心房颤动相关的缺血性卒中风险,死亡率可降低26%(95%CI3~23)。此外,抗凝治疗可以减少卒中的严重程度和卒中后死亡率。与阿司匹林相比,调整剂量的华法林治疗可减少卒中发生率为39%(95%CI22~52)。
对于非瓣膜性心房颤动患者,3种新的用来预防卒中的口服抗凝血剂已在美国批准上市:直接凝血酶抑制剂达比加群(肌酐清除率≥30 ml/min,150 mg bid),直接Ⅹa因子抑制剂利伐沙班(肌酐清除率≥50 ml/min,20 mg qd),阿哌沙班(满足下列条件之一的患者:年龄≥80岁或血清肌酐≥1.5 mg/dl,或体重≤60 kg,5 mg bid)。临床试验数据以及其他相关信息最近已在美国心脏协会(American Heart Association,AHA)/美国卒中协会(American Stroke Association,ASA)科学报告会上发布,在这里仅做一个简单的概述。
长期抗凝治疗的随机评价试验(Randomized Evaluation of Long-term anticoagulant therapy,RE-LY)中18 113例患者被随机分为150 mg达比加群(150 mg bid)组、110 mg达比加群(110 mg bid)组和调整剂量的华法林组(目标INR 2~3),这项研究入组了有/无卒中病史,中到高危卒中风险(平均CHADS2评分2.1)的患者;排除标准:14 d内卒中病史(或6个月内有严重卒中史),出血高危组,肌酐清除率<30 ml/min或活动肝脏疾病。在平均2年随访期间,主要临床事件(卒中或栓塞),150 mg达比加群组发生率1.11%/年,优于华法林(INR 2~3)组1.7%/年(RR0.66vs华法林,95%CI0.53~0.82,P<0.001)。与华法组林相比,150 mg达比加群组明显降低颅内出血率(0.30%/年vs0.74%/年,RR0.40,95%CI0.27~0.60)。然而,两组总的出血发生率无显著差异(3.11%/年vs3.36%/年,P=0.31),且消化道出血在150 mg达比加群组发生次数更多(1.51%/年vs1.12%/年,RR1.50,95%CI1.19~1.89)。在150 mg达比加群组心肌梗死的发生增多(0.74%/年vs0.53%/年,RR1.38,95%CI1.00~1.91),然而在排除静息性心肌梗死或不稳定型心绞痛、心搏骤停、心脏死亡之后,这种差异不再显著。一项meta分析表明达比加群有小但持续增加心肌梗死和急性冠状动脉综合征的风险(OR1.33,95%CI1.03~1.71,P=0.03)。最后,以民族,CHADS2评分,既往有无TIA/卒中病史分组的亚组中,达比加群的风险和利益并无显著性差异。而在患者≥75岁的亚组中,150 mg达比加群组相对于华法林组增加胃肠道出血的发生(OR1.79,95%CI1.35~2.37),但却降低了颅内出血的发生(OR0.42,95%CI0.25~0.70)。
非瓣膜性心房颤动患者利伐沙班与华法林治疗的随机对照试验(Rivaroxaban once daily oral direct factor Xa inhibition compared with vitamin K antagonism for prevention of stroke and embolism trial in atrial fibrillation,ROCKET-AF)将14 264例非瓣膜心房颤动的患者随机分为20 mg利伐沙班组(20 mg qd)和调整剂量华法林组(目标INR 2~3)。入组标准:CHADS2评分≥2(受试者的平均评分为3.5,高于RE-LY和ARISTOTLE试验);半数以上的入组者有卒中、TIA或栓塞病史。平均随访707 d,主要终点事件(缺血性卒中、出血性卒中和栓塞)利伐沙班组发生率为1.7%/年,华法林组发生率为2.2%/年(HR0.79,95%CI0.66~0.96,P<0.001非优势比;意向治疗分析,HR0.88,95%CI0.74~1.03,P<0.001非优势比,P=0.12优势比)。主要的安全性终点(主要出血或非主要出血)在利伐沙班组和华法林组发生率分别为14.9%/年和14.5%/年(HR1.03,95%CI0.96~1.11,P=0.44),然而颅内出血(0.5%vs0.7%;HR0.67,95%CI0.47~0.93)及致命出血事件(0.2%vs0.5%,HR0.50,95%CI0.31~0.7)发生率在利伐沙班组显著降低。在后续的既往无卒中或TIA病史的6796例亚组分析中发现利伐沙班在关于治疗意向的疗效分析上比华法林具有优势(HR0.77,95%CI0.58~1.01),支持它作为一级预防用药。其他亚组分析中(以年龄、性别、CHADS2评分,有无中度肾功能不全分组)没有发现利伐沙班有显著差异性(肌酐清除率30~49 ml/min,该分析中利伐沙班用量为15 mg qd而不是20 mg qd)。我们主要关注的是ROCKETAF研究对下面两点的解释,即最值得关注的华法林用药的相对缺乏管理(同时在治疗范围内,55%)和停用药物进行为期2 d的药物监测后仍有很多卒中和栓塞事件的发生。
阿哌沙班的Ⅲ期临床试验第二阶段已经进行。其中包括有对维生素K无效或不适合的心房颤动患者使用阿哌沙班与水杨酸类药物预防卒中的比较[Apixaban Versus Acetylsalicylic Acid(ASA) to Prevent Stroke in Atrial Fibrillation Patients Who Have Failed or Are Unsuitable for Vitamin K Antagonist Treatment,AVERROES]试验,该研究在5599例不适合使用华法林的非瓣膜心房颤动患者中比较阿哌沙班(5 mg bid)和阿司匹林(81~324 mg qd)对预防卒中的疗效。阿哌沙班对心房颤动患者卒中和栓塞事件的预防(Apixaban for reduction in stroke and other thromboembolic events in atrial fibrillation,ARISTOTLE)试验在18 201例非瓣膜心房颤动的患者中比较相同剂量阿哌沙班和调整剂量华法林(INR目标值2~3)对预防卒中和栓塞事件的疗效。入组的患者至少有一项除了心房颤动以外卒中的危险因素(既往卒中或TIA史,年龄≥75岁,高血压,糖尿病,心功能衰竭或外周血管疾病)。在这2项研究中,对于至少符合下列2个条件的患者,即≥80岁,体重≤60 kg,或血清肌酐≥1.5 mg/dl,给予利伐沙班2.5 mg bid。AVERROES试验在随访平均1.1年后发现阿哌沙班对于预防卒中或栓塞明显优于阿司匹林(1.6%/年vs3.7%/年,HR0.45,95%CI0.32~0.62),且两者有相似的出血风险(1.2%/年vs1.4%/年),因此该试验被提前终止。同时,对于既往无卒中或TIA史的患者,阿哌沙班在一级预防方面优于阿司匹林(HR0.51,95%CI0.51~0.35)。在ARISTOTLE试验随访1.8年后,主要终点事件发生率在阿哌沙班组(意向治疗的分析)1.27%/年vs华法林组1.60%/年(HR0.79;95%CI0.66~0.95;P<0.001非优势比;P=0.01优势比)。两个试验之间的差异可以归因于阿哌沙班组脑出血发生率减少(0.47%/年vs0.24%/年),而它们在发生缺血性或不确定类型卒中方面差异最小(0.97%/年vs1.05%/年)。阿哌沙班的主要出血事件发生率同样较小(2.13%/年vs3.09%/年,HR0.69,95%CI0.60~0.80)。亚组分析发现对于既往无卒中或TIA病史的患者,在卒中或栓塞的一级预防中阿哌沙班和阿司匹林具有相似的预防作用(1.01%/年vs1.23%/年,HR0.82,95%CI0.65~1.03),但阿哌沙班可减少颅内出血的风险(0.29%/年vs0.65%/年,HR0.44,95%CI0.30~0.66)。另一个亚组分析发现,阿哌沙班对肾功能受损(估计肾小球滤过率<80 ml/min)的患者作用更持久,且能显著减少肾功能受损更严重患者(估计肾小球滤过率≤50 ml/min)的主要出血事件发生。与利伐沙班相同,停用阿哌沙班后需密切监测,因为在停药后存在卒中发生的高峰期,同时提示除非存在出血风险,在停用阿哌沙班时需考虑其他抗凝药物的重叠使用。
早期分析表明新的口服抗凝血剂是经济有效的,特别是对高危的心源性栓塞或脑出血患者。采用RE-LY的数据进行Markov数据模型发现,服用达比加群150 mg bid可以在提高生活质量的同时延长平均0.36年的寿命,需多花费9000美元,这同时意味着在许多国家医疗系统内需增加费用效果比(25 000美元/质量调整生命年)。这些分析数据仅仅是针对达比加群,关于利伐沙班和阿哌沙班的相似评价尚未开展。然而,与调整剂量华法林相关的新型抗凝剂的成本效益评价会受到下列因素的影响:药物的费用、心源性栓塞或脑出血的风险(且会随着风险升高而增加)和对INR监测的管理。
对于非瓣膜性心房颤动患者抗凝剂的选择,其实需要考虑很多因素。新的研究具有明确的特点,比如固定剂量、不需要化验监测、无肝素相关血小板减少症和比华法林少的药物相互作用等。最值得关注的是每一种新型口服抗凝剂颅内出血的发生率均比华法林低,这是抗凝药物长期安全性最具决定性的一点(表4)。
然而,这些新型口服抗凝剂也存在很多重要的问题,如医保系统的巨额支出,经肾代谢,半衰期短,无法监测药效,药物依从性低且缺乏可逆转其抗凝作用的药物等。虽然达比加群75 mg bid已获得许可应用于肌酐清除率15~30 ml/min的患者,但事实上该适应证被排除在RE-LY研究中并未被广泛研究。新型口服抗凝药的短半衰期使患者一旦忘记服药,将增加心源性栓塞的可能性,ROCKET-AF试验中大多数心源性栓塞事件发生于停止服用利伐沙班后的2~7 d,也证实了这一担忧。评估新型口服抗凝剂缺乏可逆转其作用药物时,应考虑到尽管华法林存在可逆转其抗凝效果的药物,但与之相关的颅内出血死亡率仍很高。RE-LY研究分析了达比加群150 mg bid与调整剂量的华法林相比,两者发生颅内出血事件时的死亡率没有差别(35%vs36%),并且由于达比加群有更低的出血风险,因此显著降低了其颅内出血的死亡率(13vs32,P<0.01)。
抗血小板药物治疗非瓣膜性心房颤动的研究中,阿司匹林作用不大(RR降低率22%,95%CI6~35)。没有可信服的证据表明阿司匹林(50~325 mg qd)单药治疗效果优于其他治疗。2项随机对照试验评估了氯吡格雷(75 mg qd)与阿司匹林(75~100 mg qd)联合应用预防心房颤动患者卒中的潜在作用。心房颤动氯吡格雷研究和依贝沙坦预防血管试验(The AF Clopidogrel Trial With Irbesartan for Prevention of Vascular Events,ACTIVE)的研究者在ACTIVE-W试验中比较了服用这一组合药物与调整剂量的华法林(目标INR 2~3)在伴有1个危险因素的心房颤动患者中的作用,发现与双重抗血小板聚集治疗相比,华法林降低卒中风险(RR降低率40%,95%CI18~56,P=0.001),并且大出血的风险两组无明显差异。ACTIVE-A比较了氯吡格雷联合阿司匹林与单用阿司匹林在那些不适合应用华法林且存在1个卒中危险因素的心房颤动患者(≈25%的患者因华法林相关出血被认为不适合应用华法林)。双重抗血小板聚集治疗显著降低了卒中发生率(包括脑实质出血性卒中)(RR降低率28%,95%CI17~38,P=0.0002),但同时显著提高了出血风险(RR增加率57%,95%CI29~92,P<0.001)。总体来说,大的血管事件(该试验的主要终点)降低了0.8%/年,但出血性卒中增加了0.7%/年(大血管事件及大出血RR0.97,95%CI0.89~1.06,P=0.54)。然而双重抗血小板治疗可降低致残性/致死性卒中(RR降低率26%,95%CI11~38,P=0.001)。一项随机试验数据的相对权重进行事后分析显示双抗比单抗存在不太明显的净效益。

表4 华法林(INR控制范围2.0~3.0)颅内出血OR值
非瓣膜性心房颤动患者的抗栓治疗推荐要基于2项趋势:对任何CHADS2风险分级均能降低卒中风险,可能与控制改善其他卒中危险因素相关的伴有低出血风险的新型口服抗凝剂的出现有关。这2项趋势似乎在哪种抗凝剂获益多于其风险时倾向于相反的方向:低卒中风险需要更有限制地使用抗凝治疗,而安全的药物要求适用范围较宽。在心房颤动相关卒中风险降低的基础上,2012年美国胸科协会指南建议低风险的非风湿性心房颤动患者(CHADS2=0)不应使用抗栓治疗(2B证据等级,弱推荐等级,中等强度证据);已经开始抗栓治疗的患者,推荐使用阿司匹林而非抗凝治疗(证据等级2B)。这些指南也推荐使用抗凝而非抗血小板适用于中危患者(CHADS2=1,证据等级2B)及高危患者(CHADS2≥2,证据等级1B,强推荐等级,中等强度证据),同时口服抗凝剂推荐使用达比加群(指南制定时唯一获得批准的新型口服抗凝剂)而非华法林(证据等级2B)。对于选择抗血小板而不是抗凝的患者,指南推荐阿司匹林与氯吡格雷联合应用而非阿司匹林单药使用(证据等级2B)。在这些治疗方案中,最大的不确定性在于中危患者的治疗(CHADS2=1)。一项大型的队列研究发现华法林对CHADS2评分1分的患者没有发现临床净获益,一项决策分析模型预测只有在与新型口服抗凝剂相关的更低的出血风险能够被承受时,抗凝治疗才会获益。
大部分指南并不包括明确的抗凝相关出血的危险因素,主要是因为缺少明确的出血风险数据。一些出血危险因素也同样是心源性栓塞的危险因素,因此无须反对抗凝治疗。比如年龄>75岁的患者属于支持抗凝的因素,而非反对因素。对于有可疑脑淀粉样血管病导致脑叶出血既往史的非瓣膜性心房颤动患者,倾向于不使用抗凝治疗。其他脑出血危险因素,如特定基因或影像学显示无症状颅内微出血,其出血风险不足以抵消抗凝治疗用对中等风险患者预防心源性栓塞的效果。
应用调整剂量华法林的患者,起始治疗的3个月是出血的高危阶段,需要密切的抗凝监测。脑出血是抗凝治疗最严重的不良反应,但INR≤3.5时出血风险净增加很小。心房颤动患者的降压治疗可同时降低出血性和缺血性卒中风险,可使应用抗凝治疗的心房颤动患者双倍获益。一项抗凝药物选择(主要关注华法林)的共识已经发表。华法林与抗血小板药物联用增加颅内及颅外出血风险。由于调整剂量的华法林(目标INR 2.0~3.0)似乎比阿司匹林能更好地预防心房颤动患者发生心肌梗死。对于多数心房颤动合并稳定性冠状动脉疾病患者不推荐联用阿司匹林。较多试验对不同种类及作用时间的抗血小板药物联合华法林用于近期接受冠状动脉腔内成形术和支架置入术的心房颤动患者进行了研究。心房颤动患者置入裸金属支架后建议氯吡格雷或阿司匹林与华法林联用至少1个月。由于药物涂层支架需要更长时间的抗血小板治疗,因此,对于服用华法林的心房颤动患者更推荐金属裸支架。冠状动脉介入治疗后处于需要双抗及抗凝治疗阶段应用华法林、阿司匹林和氯吡格雷治疗的患者推荐INR目标值为2.0~2.5。
左心耳封堵术被认为是预防非瓣膜性心房颤动患者发生卒中的一种选择。一项试验将707例患者随机2∶1分为应用WATCHMAN装置经皮左心耳封堵术组(患者术后服用华法林至少45 d,超声心动图确认左心耳闭合后服用阿司匹林联合氯吡格雷6个月,之后改为阿司匹林单药治疗)与调整剂量的华法林组(目标INR 2~3),左心耳封堵组在18个月的随访中缺血性或出血性卒中、心源性或不明原因猝死、体循环栓塞等主要终点事件发生率均高于华法林组(RR0.62,95%CI0.35~1.25,P<0.001)。左心耳封堵组出血性卒中较少(RR0.09,95%CI0~0.45),但缺血性卒中发生率却明显高于华法林组(RR1.34,95%CI0.60~4.29),可能是因为手术相关的卒中(449例行左心耳封堵术者中5例发生,其中2例为永久性损伤)。在总共1588例-年的随访过程中,WATCHMAN装置经皮左心耳封堵术组的卒中、体循环栓塞、心源性猝死等主要终点事件发生率均高于华法林组。尽管如此,左心耳封堵术看起来仍很有潜力,有一些潜在的原因使我们应谨慎地选择这一方法,包括该试验相对中性的结果,试验排除了对华法林有明确禁忌患者(否则应该是左心耳封堵术的理想候选人),且缺乏新型的、可能更有效的口服抗凝剂作为对照。其他可能的非药物治疗如电复律和控制心率治疗不能降低卒中风险。无症状性心房颤动在明确成功的射频消融术后如仍持续存在,提示该手术后仍需长期抗栓治疗。
许多随机临床试验都显示节律控制预防卒中的作用不如控制心率。持续48 h以上或发作时间不确定的心房颤动患者,推荐在接受化学或电复律之前3周及之后的4周接受华法林抗凝治疗,并将INR调整到2.0~3.0。ROCKETAF试验及RE-LY试验的亚组分析显示华法林与新型口服抗凝剂在复律过程中预防心源性栓塞的作用相当。
心房颤动:总结与展望
心房颤动是普遍的、潜在的、可医治的栓塞性卒中的危险因素。然而决定何种治疗能够为特定的患者提供最适宜的风险与获益平衡仍具挑战。随着心房颤动相关卒中流行病学的变化、预测脑梗死和脑出血危险因素能力的改善及有效的治疗设备不断出现,这一领域正在发生变化,使得这一决定更为复杂。这一变化着的领域有助于激发出本质上不同的指南。
目前一个明确的目标是继续就危险分层和治疗效果收集足够的数据以巩固今后指南的基础。关键是进行不同的新型口服抗凝剂之间以及抗凝剂与其他治疗,如左心耳封堵术之间的头对头比较。
尽管公众意识正逐步提高,但有适应证的心房颤动患者的抗凝剂使用率仍偏低,特别是在高龄患者中。新型口服抗凝剂的一项潜在获益是能够提高合适患者的使用率和依从性。另一项能够提高抗凝剂使用率的举措是脑微出血的大规模磁共振成像研究,以决定是否或何时出血能够影响抗凝治疗这一决定,特别是在高龄患者中。未来脑出血的危险因素可能在选择哪一种新型口服抗凝剂时尤为重要,因为该药物的主要优势可能就在于降低这一并发症的危险度。
心房颤动:推荐
(1)CHA2DS2-VASc评分≥2且出血风险较低的非瓣膜性心房颤动患者,推荐长期华法林抗凝治疗,目标INR 2.0~3.0(Ⅰ类推荐;A级证据)。
(2)CHA2DS2-VASc评分≥2且出血风险较低的非瓣膜性心房颤动患者,推荐抗凝治疗(Ⅰ类推荐),可选择的药物包括华法林(INR 2.0~3.0)(A级证据),达比加群(B级证据),阿哌沙班(B级证据),利伐沙班(B级证据)。抗凝剂的种类需要根据患者的危险因素(特别是颅内出血的危险因素)、费用、耐受性、患者的意愿、潜在的药物相互作用及其他临床特点个体化选择,包括服用华法林的患者INR达标所需时间。
(3)初级卫生保健机构对>65岁的患者应行积极的心房颤动筛查,推荐脉诊加心电图检查(Ⅱ类推荐;B级证据)。
(4)对于CHA2DS2-VASc评分0分的非瓣膜心房颤动患者,不使用抗栓治疗是合理的(Ⅱa类推荐;B级证据)。
(5)对于CHA2DS2-VASc评分1分的非瓣膜心房颤动患者,如果出血风险较低且既往无抗栓治疗,应考虑抗凝治疗或服用阿司匹林(Ⅱb类推荐;C级证据)。抗栓药物的种类需要根据患者的危险因素(特别是颅内出血的危险因素)、费用、耐受性、患者的意愿、潜在的药物相互作用及其他临床特点个体化选择,包括服用华法林的患者INR达标所需时间。
(6)左心耳封堵术可以考虑应用于那些不适合抗凝治疗的高危患者,但需要手术机构围术期并发症发生率较低且该患者能够承受至少45 d的术后抗凝治疗(Ⅱb类推荐;B级证据)。

