肺保护性通气对截石位腹腔镜全宫切除术患者肺顺应性和氧合的影响
刘 彬 姚爱军 冯祝余 张裕丰 孙惠平
腹腔镜全宫切除术因为人工气腹和头低脚高截石位影响,可导致功能残气量减少、肺顺应性下降、气道阻力增高和肺通气血流比例失调等病理生理改变。常规通气(8 ~12 ml/kg)容易加重这种功能改变并诱发机械通气性肺损伤(VILI),影响患者术后恢复。因此,如何减少手术患者VILI是每个麻醉医师的一道课题。以小潮气量、低气道压力、呼气末正压等为策略的肺保护性通气为我们术中管理通气提供一种新思路。本研究拟探讨肺保护性通气(小潮气量+低PEEP)对截石位腹腔镜全宫切除术患者肺顺应性和氧合的影响,为临床提供依据。
1 资料与方法
1.1 一般资料 本研究经医院伦理委员会批准,所有患者及其家属均签知情同意书。80 例拟行腹腔镜全宫切除术的患者,ASAⅠ~Ⅱ级,年龄38 ~63 岁,术前检查无明显心、肺、肝、肾功能不全,凡合并肺功能检查异常,体质量指数(BMI)>25 kg/m2、Hb <90 g/L 者予以剔除。随机分为两组(A、B组),每组40 例。两组患者一般情况比较差异无统计学意义(p >0.05)(见表1)。A 组采用常规通气(10 ml/kg),B 组采用肺保护性通气(VT6 ml/kg +PEEP 5cm H2O)。

表1 两组患者的一般情况比较
1.2 麻醉方法 所有患者术前禁饮、禁食6 ~8 h。入室后常规测ECG、BP、HR、SpO2,经桡动脉穿刺监测有创血压。麻醉诱导:静脉注射咪唑安定0.06 mg/kg、芬太尼3 μg/kg、丙泊酚1.5 ~2.0 mg/kg、维库溴铵0.10 ~0.15 mg/kg,气管内插管后机控呼吸(德国dräger)。麻醉维持:丙泊酚靶控2.0~3.0 μg/m1、瑞芬太尼靶控3 ~5 ng/ml,间断静推维库溴铵维持肌松。术中两组FiO2为100%,气腹压力均维持在15 mmHg。
1.3 呼吸参数设置 两组插管后机控呼吸,参数均为VT:8 ml/kg;f:12 次/分钟;I/E:1/2;A 组气腹后参数设为VT:10 ml/kg;f:12 次/分钟;I/E:1/1. 5;B 组气腹后参数设为VT:6 ml/kg+PEEP 5cm H2O;f:18 次/分钟;I/E:1/1.5。
1.4 观察指标 分别于气腹前(t0)、气腹后10 min(t1)、放气前10 min(t2)、放气后10 min(t3)、拔管后(t4)5 个时点记录MAP、HR、PETCO2、SpO2、Pplat、Ppeak、Cst、Cdyn,并于各时点抽血查血气,包括pH、PaO2、PaCO2、PA-aDO2。
1.5 统计分析 采用SPSS 13.0 统计软件包进行统计分析。计量资料用均数±标准差表示;组内比较采用重复测量方差分析,组间比较采用单因素方差分析,计数资料比较采用χ2检验。p <0.05 为差异有统计学意义。
2 结果
2.1 与t0比较,两组t1、t2时点Pplat、Ppeak 明显增高,B 组低于A 组(p <0.05);两组Cst、Cdyn 均随着时间延长呈下降趋势,B 组优于A 组(p <0.05)。见表2。
表2 两组患者不同时点呼吸动力学比较 (±s)

表2 两组患者不同时点呼吸动力学比较 (±s)
注:与t0 组比较,1)p <0.05 与A 组比较,2)p <0.05;―:表示此项无数据
指标 组别 t0 t1 t2 t3 t 4 Pplat A 组 13.81 ±1.26 27.11 ±2.521) 32.70 ±3.301) 24.40 ±1.901)―(cmH2O) B 组 13.55 ±1.30 21.20 ±2.501)2) 24.50 ±2.311)2) 17.28 ±0.602) ―Ppeak A 组 12.28 ±1.31 21.52 ±1.981) 27.73 ±2.921) 24.81 ±2.711) ―(cmH2O) B 组 11.70 ±1.25 18.14 ±2.061)2) 19.57 ±1.891)2) 17.78 ±2.111)2) ―Cst A 组 31.55 ±3.32 26.23 ±3.291) 23.78 ±2.621) 20.55 ±3.101) ―(ml/cmH2O) B 组 31.91 ±2.93 30.09 ±3.612) 27.26 ±2.771)2) 23.56 ±2.831)2) ―Cdyn A 组 32.03 ±2.58 27.66 ±3.241) 24.52 ±3.261) 21.81 ±2.241) ―(ml/cmH2O) B 组 31.80 ±2.81 30.59 ±3.532) 28.51 ±3.131)2) 26.96 ±2.511)2)―
2.2 与t0比较,两组t1、t2、t3时点PaCO2、PETCO2升高,B组高于A 组(p <0.05),但在允许性高碳酸血症安全范围,两组各时点PaO2、SpO2差异无统计学意义(p >0.05)。见表3。
表3 两组患者不同时点血气分析指标和SpO2 比较 (±s)
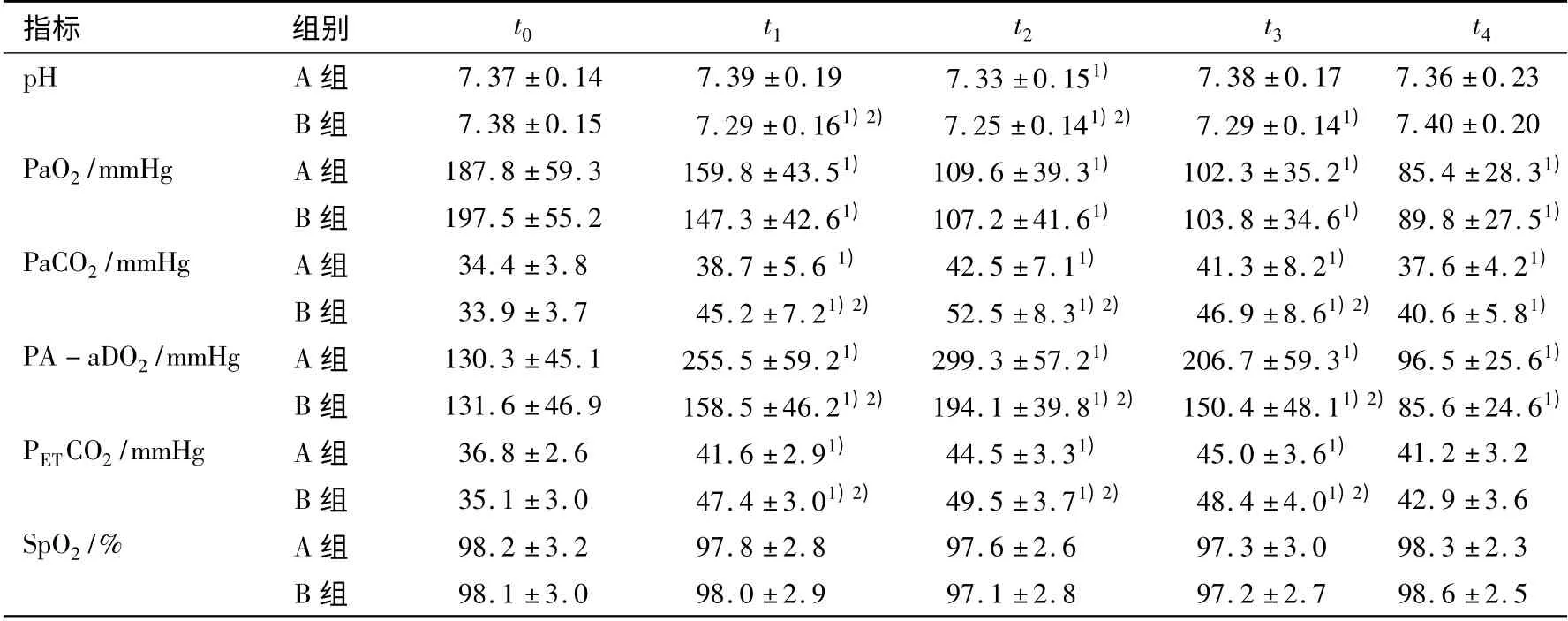
表3 两组患者不同时点血气分析指标和SpO2 比较 (±s)
注:与t0 组比较,1)p <0.05;与A 组比较,2)p <0.05
指标 组别 t0 t1 t2 t3 t 4 pH A 组 7.37 ±0.14 7.39 ±0.19 7.33 ±0.151)7.38 ±0.17 7.36 ±0.23 B 组 7.38 ±0.15 7.29 ±0.161)2) 7.25 ±0.141)2) 7.29 ±0.141) 7.40 ±0.20 PaO2/mmHg A 组 187.8 ±59.3 159.8 ±43.51) 109.6 ±39.31) 102.3 ±35.21) 85.4 ±28.31)B 组 197.5 ±55.2 147.3 ±42.61) 107.2 ±41.61) 103.8 ±34.61) 89.8 ±27.51)PaCO2/mmHg A 组 34.4 ±3.8 38.7 ±5.6 1) 42.5 ±7.11) 41.3 ±8.21) 37.6 ±4.21)B 组 33.9 ±3.7 45.2 ±7.21)2) 52.5 ±8.31)2) 46.9 ±8.61)2) 40.6 ±5.81)PA-aDO2/mmHg A 组 130.3 ±45.1 255.5 ±59.21) 299.3 ±57.21) 206.7 ±59.31) 96.5 ±25.61)B 组 131.6 ±46.9 158.5 ±46.21)2) 194.1 ±39.81)2) 150.4 ±48.11)2)85.6 ±24.61)PETCO2/mmHg A 组 36.8 ±2.6 41.6 ±2.91) 44.5 ±3.31) 45.0 ±3.61) 41.2 ±3.2 B 组 35.1 ±3.0 47.4 ±3.01)2) 49.5 ±3.71)2) 48.4 ±4.01)2) 42.9 ±3.6 SpO2/% A 组 98.2 ±3.2 97.8 ±2.8 97.6 ±2.6 97.3 ±3.0 98.3 ±2.3 B 组 98.1 ±3.0 98.0 ±2.9 97.1 ±2.8 97.2 ±2.7 98.6 ±2.5
3 讨论
腹腔镜全宫切除术因为CO2气腹和头低脚高截石位(T位)影响,患者膈肌上抬肺容量减少,致使双肺功能残气量减少、气道阻力增加、肺顺应性下降、肺泡有效通气量减少,同时由于气腹时CO2经腹膜快速吸收的叠加效应容易引起PaCO2升高甚至高碳酸血症等生理病理改变。传统的通气模式是增加潮气量和(或)增加呼吸频率即分钟通气量来维持PETCO2于正常的生理水平。这种依靠增加通气量来加快CO2排出的通气办法势必引起气道压力过高、肺泡过度膨胀带来的通气相关性肺损伤(VILI)[1],如过度通气、压力伤、肺水肿等。CURLEY 等[2]认为,过度通气引起的低碳酸血症还会诱发脑缺血,降低心、肺、肝、肾、骨骼肌、皮肤等组织器官的血流灌注和氧合,对已存在供血不足的患者可能弊大于利。
近几年肺保护性通气策略[3]被证实在呼吸窘迫综合征(ARDS)的治疗中可显著改善患者氧合,降低患者死亡率。肺保护性通气策略的内容包括:①限制潮气量和气道压即用小潮气量进行机械通气;②在吸气时加用足够的压力使萎陷的肺泡复张,呼气时用适当的呼气末正压(PEEP)保持肺泡开放。肺保护性通气对肺功能正常者肺顺应性和氧合的影响如何,临床报道甚少。2004 年一项回顾性群组研究认为在给发病初期没有肺损伤的患者进行机械通气时,限制潮气量的保护性肺通气能防止通气相关性肺损伤的发展[4]。Ppeak、Pplat 可反映气压伤的危险性,多项研究[5]表明,大潮气量和高Ppeak、高Pmean 是引起机械通气相关性肺损伤的主要危险因素。本研究结果显示:肺保护性通气的B 组在t1、t2两个时点Pplat、Ppeak 均低于常规潮气量的A 组(p <0.05),气腹后两组间胸肺顺应性(Cdyn、Cst)比较有明显的差异(p <0.05),提示常规潮气量通气在气腹早期就出现明显的气道高压和肺顺应性下降,这与张红等[6]的观点相符。可见与常规潮气量比较,肺保护性通气在降低气道压的情况下,可以明显改善胸肺顺应性,降低通气相关性肺损伤,保护患者肺功能。
小潮气量通气的主要问题是可能出现分钟通气量的减少引起的氧合不足、高碳酸血症和小潮气量导致的肺不张。本研究中A 组气腹期间PaCO2、PETCO2明显升高,组内和组间比较差异有统计学意义(p <0.05),但在允许性高碳酸血症安全范围,CURLEY 等[7]认为pH≥7.2 时PaCO2在60 ~100 mmHg 可产生保护作用,有助于心、脑、肝、肺等器官的血流灌注和氧合,但要避免用于有禁忌症的患者。PA-aDO2是判断血液从肺泡摄取氧能力的指标,反映肺换气功能,凡引起通气血流失调、肺内分流、弥散功能障碍的因素均可导致PA-aDO2增加。本研究中两组PA-aDO2在t1、t2、t3时点明显升高(组间比较,p <0.05),t4以后恢复正常,提示机械通气、人工气腹和特殊体位改变确实影响了肺换气功能,虽然A、B组各时点并未出现PaO2、SpO2明显降低的情况,表明氧合充分,但肺保护性通气中PEEP 的应用确保患者术中的氧合更趋优化。有研究[8]表明适当的PEEP(5 cmH2O)可增加肺功能残气量,改善肺顺应性,对气道压力影响甚微,能有效防止肺泡萎陷及不张,保持呼气末肺泡相对开放,同时也使已经塌陷的肺泡重新扩张。所以尽管小潮气量通气存在肺不张的潜在风险,但PEEP 的适当应用却充分弥补了这个缺陷,CAI 等[9]认为6 ml/kg 的小潮气量并不增加肺不张发生率。
腹腔镜全宫切除术一般均在3 h 内完成,至于更长时间(>3 h)手术应用肺保护性通气,是否会出现肺顺应性和氧合下降以及肺不张等情况需进一步观察。
综上所述,肺保护性通气可有效地降低截石位腹腔镜全宫切除术患者气道压力,改善肺顺应性,对肺功能正常者的氧合无影响。
[1] WOLTHUIS E K,CHOI G,DESSING M C,et al.Mechanical ventilation with lower tidal volumes and positive end -expiratory pressure prevents pulmonary inflammation in patients without preexisting lung injury[J].Anesthesiology,2008,108(1):46 -54.
[2] CURLEY G,KAVANAGH BP,LAFFEY JG,et al.Hypocapnia and the injured brain:more harm than benefit[J]. Crit Care Med,2010,38(5):1348 -1359.
[3] 陈少霖,周华锋,陈兴旺,等.适应性支持通气在急性呼吸窘迫综合征中实施保护性通气策略的研究[J].现代医院,2012,12(8):39 -41.
[4] LUECKE T,PELOSI P,QUINTEL M. Hemodynomic effects of mechanical ventilation,an evolving story[J]. Der Anaesthesist,2007,56(12):1242 -1251.
[5] PINHEIRO DE OLIVEIRA R,HETZEL MP,DOS ANJOS SILVA M,et al.Mechanical ventilation with high tidal volume induces inflammationin patients without lung disease[J]. Crit Care Med,2010,14:R39.
[6] 张 红,潘 芳,刘 芳,等.盐酸戊乙奎醚对全麻老年患者潮气量和肺顺应性的影响[J]. 临床麻醉学杂志,2009,25(9):764 -766.
[7] CURLEY G,LAFFEY JG,KAVANAGH BP.Bench -to -bedside review:carbon dioxide[J].Crit Care,2010,14(2):220.
[8] BRIEL M,MEADE M,MERCST A,et al.Higher VS lower positive endexpiratory pressure in patients with acute lung injury and acute respiratory distress syndrome:systematic review and meta- analysis[J].JAMA,2010.303(9):865 -873.
[9] CAI H,GONG H,ZHANG L,et al.Effect of low tidal volume ventilation on atelectasis in patients during general anesthesia:a computed tomograpgic scan[J]. J Clin Anesth,2007,19(2):125 -129.

