维持性血液透析患者营养不良状况调查及相关因素分析
蔡 旭
(广东省第二人民医院,广东广州,510317)
维持性血液透析(MHD)是终末期肾脏病患者的有效替代治疗方式,但目前患者的预后仍不理想。国外资料[1]显示,每年 MHD患者的病死率高达21%~23%。MHD患者中营养不良的发生率为23% ~76%,而营养不良容易诱发感染、心脑血管疾病和营养不良-炎症-动脉粥样硬化等并发症,是影响MHD患者生存率和生存质量的重要因素[2]。本研究调查MHD患者营养不良发生情况及相关因素,现报告如下。
1 资料与方法
1.1 一般资料
选择2011年11月—2013年9月在本院血透室行MHD治疗的终末期肾脏病患者138例,年龄20~81岁,平均(66.3 ±12.4)岁,男80例,女58例。所有患者均稳定透析6个月以上,透析龄0.5~11年,平均(3.0±1.6)年。原发病包括慢性肾小球肾炎50例,糖尿病肾病38例,高血压肾病18例,多囊肾10例,痛风性肾病8例,梗阻性肾病7例,狼疮性肾病4例,不明病因3例。排除标准[3]:①合并急性感染、活动性肝炎;②近期有创伤、甲状腺功能亢进的患者;③合并恶性肿瘤、严重心脑血管疾病及后遗症的患者。
1.2 研究方法
所有MHD患者规律透析2~3次/周,4~4.5 h/次,使用费森尤斯4008s型或贝朗Dialog+型血液透析机,碳酸盐透析液(流量500mL/min),一次性聚砜膜透析器,血管通路为半永久透析导管或动静脉内瘘,血流量250~300 mL/min,肝素或低分子肝素个体化抗凝。因在营养状况评估中改良定量主观整体评估表(MQSGA)与其他主观评估法比较与常用客观营养指标的复合相关系数最大[4],且具有经济及易于开展的优点,因此本研究MHD患者的营养状态采用MQSGA进行评估,其中正常营养状态为≤10分,轻中度营养不良为11~20分,重度营养不良为21~35分[5]。138例MHD患者根据评分结果分为2组,评分≤10分者纳入正常营养正常组,评分>10分者纳入营养不良组。
1.3 观察指标
观察指标包括:①比较2组患者年龄、性别、体质量指数(BMI)、透析龄等一般资料的差异;②抽取患者血液透析前空腹静脉血,采用全自动生化分析仪化验白蛋白(Alb)、血肌酐(Scr)、血尿素氮(BUN)、胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL);采用全自动血细胞分析仪检测血红蛋白(Hb);采用免疫比池透射法测定血清超敏C反应蛋白(hs-CRP)。检测透析后BUN,计算Kt/V,公式:Kt/V= -ln(R -0.008×t)+[(4-3.5×R)×UF/W],其中 R=透后 BUN/透前 BUN,UF、t、W 分别为超滤量、透析时间、干体质量。调查患者每日蛋白摄入量(DPI)及平均能量摄入(DEI)。
1.4 统计学分析
使用SPSS17.0统计软件,计量资料采用均数±标准差()表示,均数的比较采用t检验,率的比较采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
本研究138例患者中,67例患者MQSGA评分≤10分,纳入营养正常组;11~20分者有67例,21~35分者有4例,共71例纳入营养不良组,营养不良发生率为51.45%,其中重度营养不良发生率为2.90%。单因素分析显示,2组患者在年龄、BMI、DPI、DEI、Kt/v、Alb、hs - CRP 方面比较差异有统计学意义(P<0.05),而在性别、透析龄、Hb、Scr、BUN、TC、TG、HDL、LDL方面差异无统计学意义(P>0.05)。见表1。
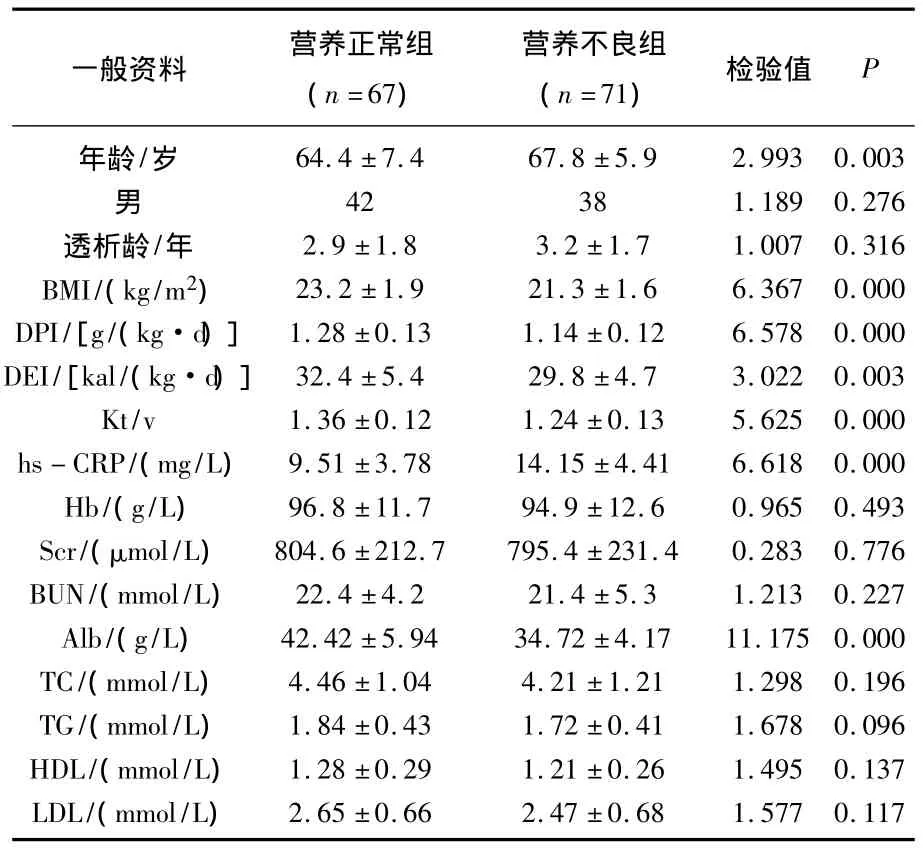
表1 2组患者临床生化指标比较
3 讨论
随着MHD技术的广泛应用及患者人数的不断增多,MHD患者的营养不良 等慢性并发症也逐渐引起人们的重视。营养不良容易诱发感染、心脑血管疾病和营养不良-炎症-动脉粥样硬化等并发症,对患者的长期生存和生活质量造成威胁,因而对于MHD患者正确评估、及早诊治诊断并纠正影响营养不良发生发展的相关因素对改善MHD患者的预后具有至关重要的作用。营养状况的评估方法很多,其中MQSGA是被欧洲透析与移植协会血液透析营养指南推荐的可靠工具[6]。本研究以138例 MHD患者作为研究对象,以MQSGA评分对患者营养状况进行评估,71例患者MQSGA评分≤10分,纳入营养正常组;>10分者有 67例,纳入营养不良组,营养不良发生率为51.45%,重度营养不良发生率为2.90%。体质量是脂肪组织、瘦组织和矿物质之和,体质量减少是营养不良最重要的指标之一,BMI加入了身高这一均衡因素,能够更加客观反映患者的营养不良状况[7]。白蛋白在临床上广泛用作反映机体内蛋白质储备功能的指标,是被公认的判断营养状况的可靠指标。本研究中营养不良组患者BMI、白蛋白水平也明显低于营养正常组,与MQSGA评估结果具有较好的相关性。本研究结果显示,营养不良组患者DPI、DEI、Kt/v低于营养正常组,而年龄、hs-CRP高于营养正常组,差异有统计学意义(P<0.05)。MHD患者体内肿瘤坏死因子、缩胆囊素等抑制食欲因子水平较高,而刺激食欲因子神经肽等含量较低,加之体内代谢性酸中毒、潴留尿毒症毒素等因素的影响使患者常出现食欲不振、恶心呕吐等消化道症状[8-9],进而降低了蛋白质和能量的摄入,使其不能满足机体需要,导致营养不良的发生。本研究还发现,营养不良组患者DPI、DEI均明显低于营养正常组,表明营养不良的发生与低蛋白及能量摄入有关。血液透析充分性好的患者可以纠正酸中毒、清除体内毒素,有助于机体内环境的稳定及胃肠道症状的改善,促进蛋白质和能量的摄入[10]。本研究中营养不良组患者Kt/v低于营养正常组也证明了这一点。年龄是影响MHD患者的死亡风险因素之一,老年患者由于健康、社会家庭、心理等因素的共同影响,普遍存在营养摄入不合理的现状。有研究[11]证实,在相同透析充分性的前提下,中老年(>50岁)MHD患者的饮食蛋白能量摄入及白蛋白水均低于中青年患者。本研究中营养不良组患者的年龄也大于营养正常组,与印荻等[12]研究结果相一致。微炎症与病原微生物的感染及全身炎症反应综合征不同,指机体在各种因素刺激下激活单核巨噬细胞系统释放促炎症细胞因子的轻微炎症反应,是一种具有持续及相对隐匿性的免疫性炎症。维持性血液透析患者由于透析相关性因素如血管通路、透析膜的生物不相容性、透析液内毒素污染及透析用水不纯净,非透析相关性因素如尿毒症毒素的蓄积、动脉粥样硬化、容量超负荷、肥胖症及遗传因素等使患者机体普遍存在微炎症状态[13]。C反应蛋白是在机体炎症刺激时由肝脏产生的急性时相蛋白,具有较高的灵敏度,作为炎症指标在临床上应用广泛,目前也作为普遍应用的反应机体微炎症状态的标志物。本研究中营养不良患者hs-CRP水平明显高于营养正常组,说明营养不良组患者存在较高水平的炎症反应,分析其原因在于炎症与营养不良具有互为因果的关系:一方面,炎症因子可引起肌肉蛋白质代谢增加,并降低血清白蛋白的合成;另一方面营养不良可降低机体防御能力进而容易感染[14]。综上所述,MHD患者营养不良并发症发生率高,而蛋白及能量摄入、年龄、微炎症、透析充分性是影响MHD患者营养状态的重要因素。
[1]United States Renal Data System.USRDS 2003 Annual Re-port[J].Am J Kidney Dis,2003,42(Suppl 5):S1.
[2]王文龙,柳茂森,王会玲,等.维持性血液透析患者营养不良-炎性反应状态与其住院及死亡风险的临床研究[J].中华肾脏病杂志,2012,28(5):383.
[3]郭泽丽.血液透析患者营养状况调查分析[J].海南医学院学报,2013,19(2):275.
[4]胡明亮,郑智华,黄莺,等.血液透析患者3种整体营养状况评估方法的比较研究[J].中国血液净化,2007,6(12):649.
[5]张亚玲,何强,王莉,等.营养评估法对老年维持性血液透析患者死亡的预测[J].肾脏病与透析肾移植杂志,2014,23(1):36.
[6]Steiber A,Leon J B,Secker D,et al.Multicenter study of the validity and reliability of subjective global assessment in the hemodialysis population[J].J Ren Nutr,2007,17(5):336.
[7]于康.体重指数和腰围用于肥胖的营养评定[J].中国医学科学院学报,2010,32(1):4.
[8]曹少军,陈艳梅,毕磊,等.老年维持性血液透析患者营养不良原因分析[J].中国临床保健杂志,2010,13(5):518.
[9]王爽,毛英丽,李亮,等.左卡尼汀及饮食干预对维持性血液透析患者营养不良的影响[J].临床肾脏病杂志,2013,13(1):19.
[10]李庆安,刘春慧,肖清华,等.血液透析患者长期生存率与透析充分性微炎症状态营养状态的相关性研究[J].河北医学,2012,18(9):1257.
[11]Burrowes J D,Cockram D B,Dwyer J T,et al.Cross- sectional relationship between dietary protein and energy intake,nutritional status,functional status,and comorbidity in older versus younger hemodialysis patients[J].J Ren Nutr,2002,12(2):87.
[12]印荻,章旭,曹娟,等.维持性血液透析老年和成年患者营养参数比较[J].中国中西医结合肾病杂志,2013,14(11):990.
[13]许俊福.维持性透析患者微炎症状态相关因素分析[J].中国现代医生,2012,50(3):42.
[14]吴秀芝.辛伐他汀对尿毒症非透析患者血清白介素-6、C反应蛋白和营养学指标的影响[J].实用临床医药杂志,2012,16(15):41.

