慢性闭角型青光眼周边虹膜切除和滤过性手术前后眼前段结构参数的对比探讨
吴爱华
浙江省舟山医院眼科,浙江舟山 316000
慢性闭角型青光眼是眼科常见的致盲性疾病,其临床解剖特点主要是眼轴较短,前房较浅,晶状体的曲率半径相对小,其位置也相对靠前方,房角窄并且浅[1-2]。国际上对于闭角型青光眼诊断标准中闭角型青光眼在早期没有发生青光眼视神经病变时也可被称为房角关闭[3-4]。为了避免闭角型青光眼发生不可逆性的视神经损伤,及早地进行诊断和治疗干预,是帮助患者恢复视力,提高临床效果的保障[5-6]。本研究通过对慢性闭角型青光眼患者临床资料进行汇总分析,拟探讨慢性闭角型青光眼周边虹膜切除和滤过性手术前后眼前段结构参数的对比情况,现将结果汇总如下:
1 资料与方法
1.1 一般资料
选取2013年1~10月舟山医院(以下简称“我院”)眼科收治的慢性闭角型青光眼患者80例(100眼)作为观察对象,依据前房角镜动态检查结果不同进行分组,周边虹膜切除组 (周边虹膜前粘连范围<6个钟点者)40例50眼,其中男25例,女 15例;年龄 40~75岁,平均(56.8±10.3)岁;病程 1~16 年,平均(8.6±3.5)年。滤过性手术组(周边虹膜前粘连范围≥6个钟点者)40例50眼,其中男27例,女 13例;年龄 42~77岁,平均(58.7±10.2)岁;病程 1~18 年,平均(8.9±3.3)年。纳入标准:两组患者均有眼压轻度或者是中度的反复升高症状,患者具有浅前房、窄房角的解剖学特征,在前房角镜下可观察到房角狭窄或者是房角粘连发生,在病情不断进展或者进入晚期可见到青光眼性视乳头和视野出现损害,患者的眼前段没有急性高眼压性缺血性损害的特征。排除标准:排除两组患者为继发性青光眼病例,排除合并其他影响眼前段光学相干断层扫描仪(AS-OCT)检查的眼疾或者是神经系统、精神系统疾病,排除等效球镜度数小于5.0 D,术后无法按时复诊者不在本次研究之列。两组慢性闭角型青光眼患者性别构成比例、年龄分布、病程长短等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。见表1。
表1 两组患者一般资料情况比较(±s)
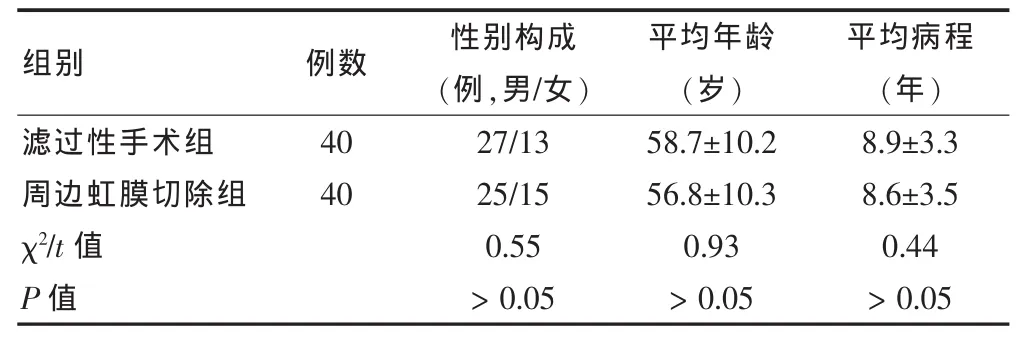
表1 两组患者一般资料情况比较(±s)
滤过性手术组周边虹膜切除组χ2/t值P值40 40 27/13 25/15 0.55> 0.05 58.7±10.2 56.8±10.3 0.93> 0.05 8.9±3.3 8.6±3.5 0.44> 0.05组别 例数 性别构成(例,男/女)平均年龄(岁)平均病程(年)
1.2 方法
两组患者均及时进行降低眼压治疗,可以通过静脉滴注20%甘露醇,口服碳酸酐酶抑制剂和局部的降低眼压的药物。患者在术前给予视力检查、裂隙灯对患者的眼前段进行观察、眼底检查、Goldmann压平眼压计对眼压进行测量,采用房角镜检查,进行屈光度数测量和AS-OCT检查。周边虹膜切除组在右眼1点钟位置和左眼11点钟位置做切口,切口长4 mm,从角膜缘的后界前0.5 mm,做1个长度为3 mm的切口,注意其要与角膜缘平行,同时和眼球壁保持垂直状态,保持内切口和外切口一致。对切口的后唇轻轻压住,周边部的虹膜会自行脱出,将虹膜组织剪除,将切口处的色素上皮层冲去,从切口的前方角膜表面对虹膜进行整复,保证切口部没有虹膜组织嵌顿,结膜复位后进行烧灼固定。滤过性手术组主要采取小梁切除术进行治疗。两组患者术后每周进行复查。
1.3 观察指标
观察两组慢性闭角型青光眼患者手术前后眼前段参数的变化情况,采用AS-OCTA检查,首先在检查前3 d停用缩瞳剂。采用AS-OCT进行前房断层扫描。患者通过眼前段单线扫描程序在同一个暗室条件下进行检查,扫描角度为0~180°,注意使扫描线的中点正好经过角膜中央的反光点,在图像上可以看到一条经过角膜顶点的垂直光带,将经过角膜顶点的光带图像采集后储存。通过AS-OCT软件分析各项参数,主要包括中央前房深度(ACD):主要是观察角膜后表面到达晶状体前表面之间的距离;前房角开放距离(AOD):是指在距离巩膜突0.5mm的小梁网做一个垂直于角膜的直线并且和虹膜相交,测量这两点之间的距离;小梁网虹膜间面积(TISA):是指在距离巩膜突0.5 mm的小梁网的1个点,向角膜做一个垂直的直线和虹膜相交叉,由虹膜前表面、AOD和角膜后表面围成的面积就是TISA,但是不包括巩膜突以后的面积在内;前房角隐窝面积 (ARA):指在距离巩膜突0.75 mm的小梁网向角膜做一个垂直的直线和虹膜相交,由虹膜的前表面、AOD距离和角膜后表面共同围成的面积;前房宽度(ACW):前房的水平扫描图像中两个巩膜突之间的距离;前房面积(ACA):前房水平扫描图像中自角膜后表面、虹膜的前表面和晶状体表面围成的面积;前房容积(ACV):其主要是通过软件分析计算后获得;晶状体矢高:晶状体前表面到达ACW之间的垂直距离。
1.4 统计学方法
采用统计软件SPSS 19.0对数据进行分析,计量资料以均数±标准差(±s)表示,两独立样本的计量资料采用t检验。以P<0.05为差异有统计学意义
2 结果
2.1 周边虹膜切除术组患者手术前后眼前段参数变化情况
周边虹膜切除组术后ARA、ACA、ACV明显高于术前,差异均有统计学意义(P<0.05);但是术后和术前的ACD、AOD、TISA、ACW、CLR差异无统计学意义(P > 0.05)。 见表2。
2.2 滤过性手术组患者手术前后眼前段参数变化情况
滤过性手术组手术前后 ACD、AOD、TISA、ARA、ACW、CLR、ACA、ACV 差异均无统计学意义(P > 0.05)。见表3。
表2 周边虹膜切除术组慢性闭角型青光眼患者手术前后眼前段参数的变化情况(±s)

表2 周边虹膜切除术组慢性闭角型青光眼患者手术前后眼前段参数的变化情况(±s)
注:AOD:前房角开放距离;TISA:小梁网虹膜间面积;ARA:前房角隐窝面积;ACD:中央前房深度;ACW:前房宽度;CLR:晶状体矢高;ACA:前房面积;ACV:前房容积
术前术后t值 P值50 5 0 0.057±0.041 0.058±0.050 0.11> 0.05 0.035±0.018 0.034±0.016 0.29> 0.05 0.065±0.023 0.079±0.031 2.56< 0.05 2.121±0.537 2.113±0.299 0.09> 0.05 11.581±0.501 11.539±0.392 0.47> 0.05 0.935±0.212 0.942±0.225 0.16> 0.05 13.901±2.605 15.516±2.874 2.94< 0.05 74.456±9.068 82.064±10.331 3.91< 0.05时间 眼数 AOD(mm) TISA(mm2) ARA(mm2) ACD(mm) ACW(mm) CLR(mm) ACA(mm2) ACV(mm3)
表3 滤过性手术组慢性闭角型青光眼患者手术前后眼前段参数的变化情况(±s)
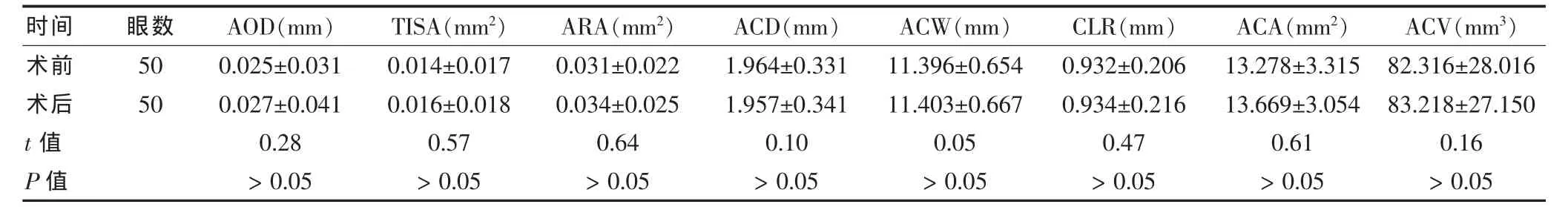
表3 滤过性手术组慢性闭角型青光眼患者手术前后眼前段参数的变化情况(±s)
注:AOD:前房角开放距离;TISA:小梁网虹膜间面积;ARA:前房角隐窝面积;ACD:中央前房深度;ACW:前房宽度;CLR:晶状体矢高;ACA:前房面积;ACV:前房容积
术前术后t值 P值50 50 0.025±0.031 0.027±0.041 0.28> 0.05 0.014±0.017 0.016±0.018 0.57> 0.05 0.031±0.022 0.034±0.025 0.64> 0.05 1.964±0.331 1.957±0.341 0.10> 0.05 11.396±0.654 11.403±0.667 0.05> 0.05 0.932±0.206 0.934±0.216 0.47> 0.05 13.278±3.315 13.669±3.054 0.61> 0.05 82.316±28.016 83.218±27.150 0.16> 0.05时间 眼数 AOD(mm) TISA(mm2) ARA(mm2) ACD(mm) ACW(mm) CLR(mm) ACA(mm2) ACV(mm3)
3 讨论
青光眼患者眼内压增高,视神经乳头功能变化,属于致盲性疾病。青光眼是目前常见的眼部疾病,已经成为中国第二大眼科疾病,约占眼科疾病的14.36%,占致盲性眼病的第4位,人群中的发病率为0.12%~1.64%[7-8]。 慢性闭角型青光眼属于亚洲人较为常见的青光眼类型,目前中国约有350万人患有闭角型青光眼,同时有2800万人有窄房角[9-10]。慢性闭角型青光眼往往很容易反复发作,其临床症状不是十分明显,不知不觉中出现高眼压、视乳头凹陷、视神经萎缩、视野缺损和视力下降等症状[11-13]。本研究分析我院眼科收治的慢性闭角型青光眼患者80例(100眼)临床资料,依据前房角镜动态检查结果不同进行分组,周边虹膜切除组(周边虹膜前粘连范围<6个钟点者)40例50眼和滤过性手术组(周边虹膜前粘连范围≥6个钟点者)40例50眼。其中周边虹膜切除术治疗闭角型青光眼是将其周边虹膜切除,从而增加前房角的宽度,有效地预防青光眼复发的同时还可以降低对侧眼发生青光眼的风险性[14-16]。有资料显示[17-19],早期的闭角型青光眼如果有位置性前房角关闭时,周边虹膜切除术能够增加前房角的开放距离,增加了虹膜隐窝面积。
国内的研究资料显示[20-22],通过对中轴部和虹膜6点子午线的1/2处的旁中心前房深度测量,结果表明,前房深度中轴部的术后和术前没有明显的变化,旁中心部比术前明显加深。有资料显示[23-24],周边虹膜切除术治疗闭角型青光眼患者,术后虹膜变的平坦,AOD、ARA、ACV明显增高,TISA减少。本研究中慢性闭角型青光眼周边虹膜切除术后ARA、ACA、ACV均较术前明显增高,而术前术后AOD、TISA均无明显差异,提示在没有周边虹膜前粘连或者粘连的范围相对较小的慢性闭角型青光眼患者,瞳孔阻滞解除后,其前房角的参数变化幅度反而没有粘连范围相对较大的闭角型青光眼患者明显,特别是在虹膜根部的前房角参数没有明显的变化。分析其原因可能是慢性闭角型青光眼周边虹膜过于肥厚引起堆积,虹膜的根部附着点相对靠前引起的,周边虹膜切除术不能改变术后中央前房深度和晶状体的相对位置[25]。本研究中闭角型青光眼小梁切除术术前和术后AOD、TISA、ARA、ACD、CLR、ACA、ACV比较无明显差异,提示闭角型青光眼进行小梁切除术在改变眼前段的生物学结构方面不是十分明显,分析其原因可能是由于闭角型青光眼有瞳孔阻滞性、非瞳孔阻滞性和混合性因素,小梁切除术只是能够将房水外流的通道改变,但是对于前房、前房角的生物学参数改善不是十分明显[12-13]。当术后晶状体悬韧带出现松弛、晶状体膨胀时可能出现眼压再度升高。另外有研究表明,通过AS-OCT对睫状体-悬韧带-晶状体这个整体进行观察,因无法穿透巩膜,因而对于睫状体、悬韧带的相关数据获取有限,在结合超声生物显微镜扫描可以对慢性闭角型青光眼前段结构进行准确的反映和判定。
综上所述,周边虹膜切除术治疗慢性闭角型青光眼可以增加ARA、ACA和ACV,但是滤过性手术无法改善前房角结构。
[1]李媚,王忠浩,毛真,等,慢性闭角型青光眼周边虹膜切除和滤过性手术前后眼前段结构参数的对比研究[J].眼科,2013,22(1):25-29.
[2]李乃洋,赵岐.超声乳化白内障摘出术对慢性原发性闭角型青光眼患者眼前段参数的影响[J].眼科新进展,2011,31(7):654-656.
[3]Aung T,NolanWP,Machin D,et al.Anterior chamber depth and the risk of primary angle closure in 2 East Asian populations[J].Arch Ophthamlol,2005,123(4):527-532.
[4]Lam DS,Tham CC,Lai JS,et al.Current approaches to the management of acute primary angle closure[J].Curr Opin Ophthamlol,2007,18(2):146-151.
[5]王宁利,欧阳洁,周文炳,等.中国人闭角型青光眼前房角关闭机制的研究[J].中华眼科杂志,2000,36(1):46-51.
[6]Lachkar Y.Acute angle closure and angle closure glaucoma:Phacoemulsification as first-line treatment[J].J Fr Ophtamlol,2010,33(4):273-278.
[7]曾阳发,曹丹,刘杏.AS-OCT与UBM测量中央前房深度的比较[J].中华生物医学工程杂志,2010,16(1):5-9.
[8]Fu J,Li SN,Wang XZ,et al.Measurement of anterior chamber volume with rotating scheimpflug camera and anterior segment optical coherence tomography [J].Chin Med J(Engl),2010,123(2):203-207.
[9]李媚,曾阳发,杨晔,等.白内障手术对滤过术后的原发性闭角型青光眼前房深度和晶状体位置的影响[J].眼科,2011,20(1):28-33.
[10]唐建明,赵婕,朱蓓菁,等.超声生物显微镜在青光眼激光周边虹膜切除术的应用[J].国际眼科杂志,2012,12(11):2145-2147.
[11]李媚,刘杏,钟毅敏,等.原发性急性闭角型青光眼周边虹膜切除和滤过性手术前后眼前段结构参数的对比研究[J].中国实用眼科杂志,2011,29(1):562-565.
[12]赵永旺,黄海涛,易笃友,等.532 nm激光联合NdBYAG激光周边虹膜切除术治疗早期瞳孔闭锁性青光眼[J].国际眼科杂志,2010,10(7):1307-1309.
[13]王彦,刘德成,刘懿,等.慢性原发性闭角型青光眼患者行超声乳化白内障摘出手术前后眼前段参数变化[J].临床眼科杂志,2012,20(5):389-391.
[14]Keenan TD,Salmon JF,Yeates D,et al.Trends in rates of primary angle closure glaucoma and cataract surgery in England from 1968 to 2004[J].J Glaucoma,2009,18(3):201-205.
[15]王华,梁远波,范肃洁,等.急性闭角型青光眼眼压下降后中央角膜厚度与慢性闭角型青光眼的比较[J].眼科新进展,2011,31(1):32-34.
[16]叶娅,沈政伟,尹禾,等.Pentacam系统测量正常人眼表面麻醉前后中央角膜厚度的对比研究[J].眼科新进展,2011,31(1):68-70.
[17]由新英,李军.原发性闭角型青光眼复合式小梁切除术后眼前节结构的改变[J].临床眼科杂志,2010,18(3):216-218.
[18]刘杏,李媚.眼前节相干光断层扫描在原发性闭角型青光眼诊治中的应用[J].眼科,2013,22(1):1-5.
[19]盛文燕,张惠成,胡勇平.原发性闭角型青光眼睫状体厚度和前房深度的关系[J].眼科研究,2009,27(3):45-46.
[20]李松峰,常海敏.前房穿刺术联合激光周边虹膜切除术治疗急性原发性闭角型青光眼[J].眼科新进展,2013,33(6):568-570.
[21]Tan YL,Tsou PF,Tan GS,et al.Postoperative complications after glaucoma surgery for primary angle-closure glaucoma vs primary open-angle glaucoma[J].Arch Ophthalmol,2011,129(8):987-992.
[22]Chen YH,Lu DW,Cheng JH,et al.Trabeculectomy in patients with primary angle-closure glaucoma[J].J G laucoma,2009,18(9):679-683.
[23]Tsai HY,Liu CJ,Cheng CY.Combined trabeculectomy and cataract extraction versus trabeculectomy alone in primary angle-closure glaucoma[J].Br J Ophthalmol,2009,93(7):943-948.
[24]陈凯,韩旭光,刘健,等.应用眼前节OCT观察膨胀期白内障继发青光眼手术前后的房角变化[J].山东大学耳鼻喉眼学报,2012,26(6):65-66.
[25]曹春林,薛春燕,李俊杰.原发性闭角型青光眼合并白内障患者眼前节生物测量[J].眼科研究,2010,28(10):979-983.

