2型糖尿病非酒精性脂肪肝肝损害96例治疗
冯 玉 左 壮 沈 健
(辽宁医学院附属三院,辽宁 锦州 121000)
临床上对肝功异常的患者使用噻唑烷二酮和调脂药有顾虑,因两种药物均可引起转氨酶升高,本文观察糖尿病合并非酒精性肝损害患者使用胰岛素控制血糖,并应用胰岛素增敏剂吡咯列酮改善胰岛素抵抗(IR)及贝特类调脂的临床效果。
1 资料与方法
1.1资料 我院2011年1~12月的475例住院2型糖尿病(T2DM)患者,诊断T2DM合并非酒精性脂肪肝96例为脂肪肝组,年龄(56.61±8.73)岁;其余379例为非脂肪肝组,年龄(57.36±7.62)岁。诊断依据:①符合1999年WHO糖尿病专家委员会提出的糖尿病诊断标准。②符合中华医学会肝病学会脂肪肝和酒精性脂肪肝病学组2006年修订诊断标准,排除活动性病毒性肝炎、酒精肝、自身免疫性肝炎、药物性肝病、胆道梗阻等。
1.2治疗方法 脂肪肝组全部使用胰岛素降血糖。肝酶在正常上限3倍以上,先使用胰岛素降糖,待肝酶降至正常上限3倍以内使用吡咯列酮15 mg/d,同时加用苯扎贝特调脂;肝酶在正常上限3倍以内没有其他禁忌证,胰岛素降糖治疗开始加用吡咯列酮和苯扎贝特。
1.3仪器 生化检查使用日立7600全自动生化分析仪。糖化血红蛋白使用美国普莱默斯-300。胰岛素、C肽测定使用雅培i1000全自动免疫发光分析仪。肝炎标记物使用上海讯达酶标仪、上海荣盛免疫试剂(ELISA方法)。
1.4检测指标 两组检测空腹血糖(FPG)、餐后2 h血糖(2 h PG)、糖化血红蛋白(HbA1C)、空腹胰岛素(FIns)、餐后胰岛素(2 h Ins)、C肽水平(CP) 、血总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、肝功、血胆红素、血浆蛋白、血肌酐(Cr)、血尿酸(UA)、病毒肝炎标记物。测量患者血压、身高、体重、腰围、计算体重指数(BMI),计算胰岛素抵抗指数(HOME-IR),用稳态模型公式HOMA-IR=FPG×FIns/22.5,取自然对数。
1.5统计学方法 采用SPSS11.5软件包进行t检验。
2 结 果
2.1两组各项指标比较 与非脂肪肝组比较,脂肪肝组患者BMI、FPG、 2 h PG、TG、LDL-C、谷丙转氨酶(ALT)升高、HLD-C降低(P<0.01);同时T2DM 合并非酒精性肝损害组患者HOMA-IR、胰岛素用量显著升高(P<0.01)。见表1。
2.2脂肪肝组治疗前后各项指标比较 与治疗前比较,脂肪肝组治疗后ALT、TG、FPG、2 h PG、HOMA-IR均降低(均P<0.01)。见表1。
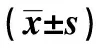
表1 两组治疗前各项指标及脂肪肝组治疗前后指标比较
3 讨 论
本研究说明糖尿病合并非酒精性脂肪肝肝损害与超重、血糖、血脂代谢紊乱、IR相关。IR是发生糖代谢紊乱的重要病理生理机制。一方面T2DM患者胰岛素相对不足导致血液中大量游离脂肪酸增多及非脂肪细胞(主要是肌细胞、肝细胞、胰岛β细胞)内脂质含量过多可通过各种有关途径导致胰岛素抵抗的发生以及引起胰岛β细胞脂性凋亡和分泌胰岛素功能缺陷,脂毒性是糖尿病发病机制中最重要的获得性因素〔1〕。另一方面游离脂肪酸水平升高,TG增高、LDL-C降低有利于游离脂肪酸在肝内蓄积,并通过刺激微粒体的脂质过氧化酶使肝脏易于发生氧化应激,还可通过升高胰岛素水平抑制线粒体对脂肪酸的β-氧化,通过促进外周脂肪降解和增加肝脏对脂肪酸的摄取而促进脂肪变性的发生〔2〕。糖尿病合并非酒精性脂肪肝肝损害治疗关键是使用胰岛素控制血糖〔3〕,血糖控制平稳后,血脂及肝酶明显好转。本文使用吡咯列酮改善IR同时加用调脂药后胰岛素用量明显减少,HOMA-IR明显降低,说明糖代谢和脂代谢紊乱可能互为因果或有着某些共同的途径。吡咯列酮通过结合过氧化物酶体增殖激活受体(PPAR),增强能量消耗,减少肌肉、肝脏中的脂肪含量,削弱IR,增加胰岛素敏感性,降低患者肝酶水平,将脂肪组织重新分布,并能一定程度改善肝脏组织学指标〔4〕。
4 参考文献
1陆再英, 钟南山.内科学〔M〕.第7版.北京:人民卫生出版社,2009:770-5.
2丁媛媛,王炳元.非酒精性脂肪性肝病与2型糖尿病〔J〕.新医学,2010;41(7):481-3.
3孙自贵.2型糖尿病性肝损害30例临床分析〔J〕.实用糖尿病杂志,2010;6(2):63.
4蔡 瑾,李雅君,矫 杰,等.罗格列酮治疗T2DM合并非酒精性脂肪肝的随机对照研究〔J〕.中国糖尿病杂志,2008;12(4):708-10.

