骨盆倾斜与髋臼假体方向的关系研究
张志勇 夏庆 邵云潮 朱兴元 王晓峰
(1.江苏省大丰市人民医院骨科,江苏大丰 224100;2.复旦大学附属中山医院骨科,上海 200032)
髋关节脱位是全髋置换术后最常见的术后并发症之一,髋臼假体安放的方向对减少髋关节脱位的发生至关重要。髋臼假体安放位置不佳会增加聚乙烯磨损,减少关节活动度,导致关节松动,增加假体移位的发生率[1-2]。髋臼发育不良(development dysplasia of hip,DDH)的患者,尤其是单侧发病者,由于长期关节受累,骨盆可出现继发性倾斜;年轻患者会出现骨盆前倾(屈曲);高龄骨质疏松或其他原因导致腰椎后突者,骨盆会代偿性后倾(过伸)。对于DDH继发骨盆倾斜患者,髋臼假体的安放位置需考虑骨盆及腰骶部畸形是否固定,术后患者骨盆倾斜是否可以恢复。本研究旨在探讨对DDH继发骨盆倾斜患者行全髋关节置换术时髋臼假体方向的选择,以明确骨盆倾斜患者髋臼假体的安放原则。
1 资料与方法
1.1 一般资料 2008年1月—2012年12月在复旦大学附属中山医院骨科因DDH继发骨关节炎而行初次全髋关节置换术(total hip arthroplasty,THA)的患者353例。骨盆X线片符合以下1条或以上者,视作骨盆倾斜并纳入研究:(1)左右倾斜超过10°;(2)骨盆前倾,1或2个闭孔消失(图1);(3)骨盆后倾,闭孔垂直径超过横径(图2)。入组患者共89例,76例获得随访1~6年,平均随访(3.3±0.7)年。76例中男性9例、女性67例;年龄40~88岁,平均年龄63.7岁。对骨盆左右倾斜者,行脊柱全长左右应力位X线片(带骨盆)检查。腰椎固定性畸形者按功能位安放髋臼,腰椎非固定畸形者则按标准测量方法安放髋臼。
1.2 术前计划 最终纳入研究的76例患者(获得随访)中,51例为腰椎固定性畸形,按功能位决定髋臼假体外展角(身体纵轴垂线与髋臼面夹角)及前倾角(躯干冠状面前倾20~25度);腰椎非固定性畸形25例,按解剖位决定髋臼假体外展角(泪滴连线与髋臼面夹角)及前倾角(参考髋臼横韧带)。对于X线片(卧位)显示可能有骨盆前后倾者(图1~2),拍摄立位骨盆X线片,以作对比;如角度差异大,站立位后倾患者减小髋臼外倾及前倾,站立位前倾患者按解剖位置安放;如两次摄片显示骨盆前后倾斜角度均接近,按功能位决定外展及前倾角度。
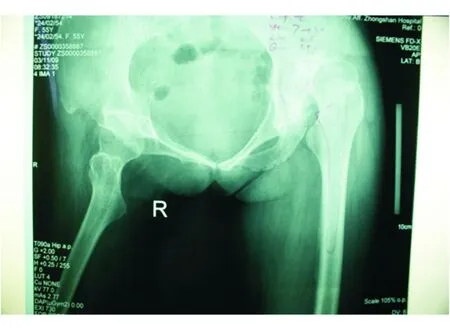
图1 骨盆前倾X线片(卧位)
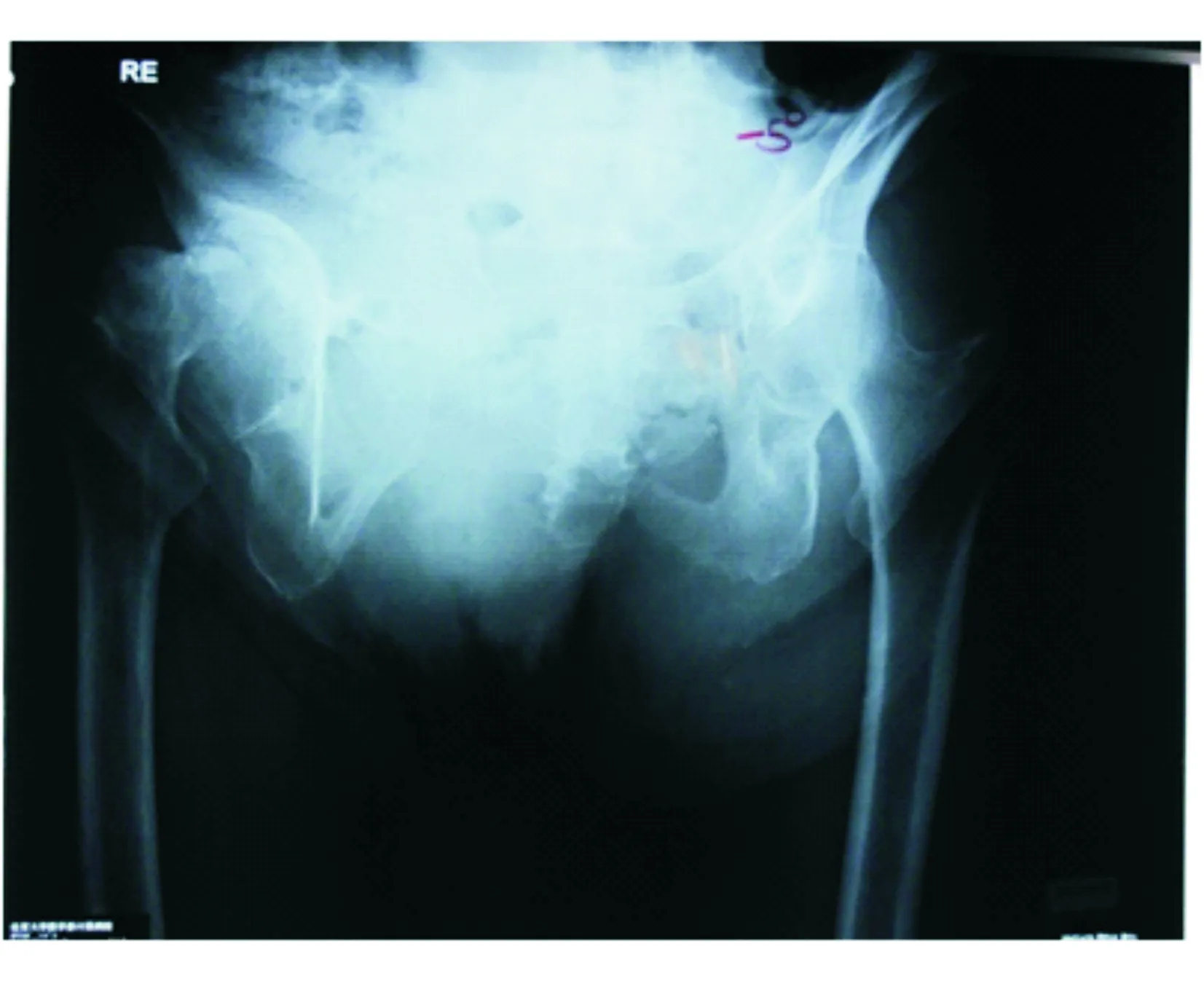
图2 骨盆后倾X线片(卧位)
1.3 手术方法 患者经麻醉(全身麻醉、腰麻或神经阻滞)后,采取侧卧位,对侧下肢垫高,确定双侧髂前上棘连线与与床面的夹角,如患者无骨盆倾斜,髂嵴连线应垂直于床面。经髋关节后外侧入路进行全髋关节置换术,截骨后先评估股骨侧前倾,结合髋臼横韧带决定髋臼假体前倾角(联合前倾角,即股骨前倾角与髋臼前倾角之和,控制在40~50度)。外展角按术前计划决定,髂前上棘连线可作为泪滴连线的参考。关节安放完毕、复位后进行髋关节活动度测试,方法如下:(1)屈曲90度,旋转中立位极度内收;(2)屈曲90度,无内收,内旋45度;(3)无内收,屈曲、内旋各70度;(4)后伸,外旋。直至各方向测试均无脱位倾向。最后,修补关节囊或外旋肌,不放置引流。
使用的假体如下,髋臼侧:英国施乐辉公司Reflection生物型髋臼假体32例,美国强生公司Pinnacle假体15例,美国捷迈公司Trilogy假体17例、TM杯12例;股骨侧:英国施乐辉公司Synergy假体32例,美国强生公司Corail假体13例、Summit假体2例,美国捷迈公司FMT假体29例。其中陶对陶假体7例,其他假体均为金属(包括陶瓷化金属,如锆铌合金等)对聚乙烯或陶瓷对聚乙烯摩擦界面。76例中人工股骨头直径22 mm 1例,28 mm 24例,32 mm 51例。
2 结 果
76例患者均无感染,无关节脱位;患者均未出现X线可见的骨溶解、松动或聚乙烯磨损,无假体解离。1例出现假体移位,该患者为单侧完全脱位的Crow IV型髋臼发育不良,行THA术未合并转子下截骨;采用美国强生公司Pinnacle假体和Corail假体以及Delta全陶假体,28 mm球头;由于患者骨量较差而又于术后1周就自行完全负重,故2个月后感知关节异响,发现髋臼假体移位;术后14个月采用美国捷迈TM杯翻修,股骨侧未手术;随访至今为术后6个月,无异常。
76例患者中,术后1年内脊柱非固定畸形患者的骨盆倾斜得到大部分纠正,但1年之后进步较小。术后1年时摄X线片,按功能位,髋臼假体平均外展角为(41.4±6.5)度;按解剖位,平均外展角为(37.9±6.3)度。骨盆后倾者,术后畸形很少能得到纠正;骨盆前倾患者,术后均有一定程度的恢复。
3 讨 论
THA术中,髋臼假体的方向对髋关节脱位率、聚乙烯磨损、关节活动范围、骨溶解以及假体移位都会产生重要影响[3-4]。对于骨盆位置正常的患者,髋臼假体的目标位置是外展角40度及前倾20度,且功能位与解剖位重合;但是,对于骨盆倾斜的患者,应该视个体情况加以调整。
DDH患者,尤其是单侧患者,由于肢体短缩、疼痛,骨盆代偿性侧倾、前倾,长时间后导致腰椎侧弯、前凸。如脊柱已充分代偿,畸形固定,术后骨盆将不能恢复平衡;此时,如果按标准的解剖位置安放髋臼假体,站立时假体实际所处位置则为异常位置,导致脱位概率增加、磨损增加以及关节活动度降低。因此,应按功能位安放髋臼假体。如脊柱仍有柔软度,术后骨盆就可能部分或全部恢复平衡状态,功能位与解剖位趋向一致;如果是按术前功能位安放髋臼,骨盆畸形纠正后就会出现功能位角度异常;此时应该解剖位装入髋臼假体,待畸形恢复后即可达到功能位;但是需要注意的是,术后短期内骨盆畸形未纠正时,假体功能位是不正常的,应注意此时的关节稳定性。此外,脊柱后凸致骨盆后倾患者,立、卧位骨盆X线片对比可以判断后倾是否固定。如骨盆后倾固定,亦应按照功能位安放髋臼假体。如骨盆后倾不固定,按卧位安放(更偏向于解剖位置)易导致站立时的前脱位倾向;按站立位骨盆位置安放,则坐下时易后脱位;此时,应参照解剖位置减小髋臼外倾及前倾,适当增大股骨前倾。如立卧位X线片骨盆后倾差别大,无论如何安放假体,术后关节脱位的风险都较大,应考虑用特殊假体或先行矫正脊柱畸形。年龄是骨盆倾斜是否恢复的重要指标,如患者年龄<55岁且无脊柱或骨盆原发疾病,关节手术后,骨盆倾斜的因素将会去除,多数患者可以恢复至正常(尤其是DDH导致的骨盆前倾及侧倾,术后1年均可得到明显恢复)。但骨盆后倾患者多为高龄,骨质疏松导致脊柱后突畸形,骨盆代偿性后倾;髋关节手术不能矫正脊柱畸形,骨盆后倾在术后无改变,还会随年龄增加而加重,导致髋臼假体在站立位时出现外展角加大,前倾角加大,甚至可能出现晚期脱位。
本组中的1例髋臼假体移位患者,在骨盆倾斜未纠正状态下,髋臼功能位外展角尚能接受;但随着骨盆倾斜在半年内的迅速恢复,功能位与解剖位趋向一致,不适当的功能位髋臼外展角导致髋臼移位,最终不得不翻修。全陶界面对于髋臼角度的要求较高,过大的外展角和前倾角都是严重影响结果的负面因素。由于手术后骨盆是否会恢复平衡存在不确定性,对骨盆倾斜患者,要慎用全陶的摩擦界面。有研究[5]试图采用导航技术安放髋臼假体,但因骨盆功能位的确定具有较多影响因素,使得导航与传统技术相比,并不能从本质上提高准确性。我们建议在功能位和解剖位,髋臼外展角均应<45度。值得注意的是,由于脱位是多因素影响的结果,安全角度和脱位率并不直接相关,髋臼不在安全角度并不意味必然脱位[6],但异常位置会显著影响关节界面磨损及关节的生存率。
本研究为短期随访数据,虽然对术后关节脱位、假体移位、解离等并发症的评估有一定意义;但是对于聚乙烯磨损松动等,由于随访时间较短,尚无法评估。另外,本组患者中包含了多种假体,这也可能对长期结果造成影响而对短期结果的影响较小。
综上所述,骨盆倾斜可能在THA术后发生改变,在变化的过程中,髋臼假体功能位角度的变化可能导致髋关节不稳定和磨损增加。固定性骨盆倾斜可按照功能位安放髋臼;非固定性骨盆倾斜,应根据个体情况调整,必要时可以先行纠正脊柱畸形。
[1]Leichtle UG, Leichtle CI, Taslaci F, et al. Dislocation after total hip arthroplasty: risk factors and treatment options[J]. Acta Orthop Traumatol Turc,2013,47(2):96-103.
[2]Amstutz HC, Le Duff MJ, Johnson AJ.Socket position determines hip resurfacing 10-year survivorship[J].ClinOrthopRelat Res,2012,470(11):3127-3133.
[3]Patil S, Bergula A, Chen PC, et al. Polyethylene wear and acetabular component orientation[J].J Bone Joint Surg,2003,85(suppl):56-63.
[4]van der Bom MJ, Groote ME, Vincken KL, et al. Pelvic rotation and tilt can cause misinterpretation of the acetabular index measured on radiographs[J]. Clin Orthop Relat Res,2011,469(6):1743-1749.
[5]Domb BG, El Bitar YF, Sadik AY, et al. Comparison of robotic-assisted and conventional acetabular cup placement in THA: a matched-pair controlled study[J]. Clin Orthop Relat Res,2014,472(1):329-336.
[6]Yukihide M, Toru K, Mitsunari K.Acetabular Component Orientation in 834 Total Hip Arthroplasties Using a Manual Technique[J]. Clinical Orthopaedics and related Research,2006,445(4): 186-191.

