不同晶胶比早期液体复苏对小儿重症急性胰腺炎患者血流动力学及预后的影响
宗英红
重症急性胰腺炎(severe acute pancreatitis, SAP)是一种因胰酶异常激活所致全身炎症反应的严重急腹症,早期即可出现大量体液丢失,循环血容量骤减,极易发展为低血容量性休克,甚至多器官功能衰竭(multiple organ failue, MOF),其病死率高达20%~35%[1]。随着危重病医学及临床诊断技术的进步,早期积极液体复苏可有效改善患者的血流动力学,维持重要器官灌流,但若补液不当则会出现体液外渗、腹压增大、肺水肿等并发症,因此采用比例合理的晶体液与胶体液(晶胶比)进行限制性液体复苏已成为临床研究的热点,但针对小儿的相关研究却鲜有报道。本研究对小儿SAP患者分别采用不同晶胶比液体早期复苏,旨在探讨其对患者血流动力学及预后的影响。
资料与方法
一、一般资料
收集2009年1月至2013年6月义乌市中心医院急诊科收治的48例SAP患儿。入组标准:(1)诊断均符合中华医学会外科学分会胰腺外科学组制定的“重症急性胰腺炎诊治指南”的标准[2],并经B超、CT或磁共振胰胆管成像(MRCP)检查明确诊断;(2)年龄≤12岁,APACHEⅡ评分≥8分。48例患儿中男27例,女21例,年龄4~12岁,平均(7±1)岁。原发病:外伤性胰腺炎21例,复发性胰腺炎13例,病毒性脑炎伴急性胰腺炎6例,过敏性紫癜伴急性胰腺炎5例,病因不明者3例。本研究经义乌市中心医院伦理学委员会审议通过,患者及家属均签署知情同意书。按照数字表法随机将48例患儿分为低晶胶比组和高晶胶比组,各24例。两组患儿性别、年龄等差异均具可比性。
二、治疗方法
患儿急性期早期均采用非手术常规治疗,包括禁食、胃肠减压、抑制胰酶活性、控制感染、纠正水和电解质酸碱平衡及胃肠外营养支持等。同时在明确诊断后即开始进行液体复苏,以晶胶比3为界,分别采用晶胶比<3∶1(低晶胶比组)和晶胶比>3∶1(高晶胶比组)。复苏液中晶体液采用0.9%氯化钠和(或)乳酸林格液,胶体液包含血浆、白蛋白及6%羟乙基淀粉。以胸腔内血容量指数(intrathoracic blood volume index, ITBI) 850~1 000 ml/m2作为复苏终点。采用脉搏指示持续心输出量(pulse indicated continuous cardiac output, PICCO)技术监测血流动力学指标。PICCO具体操作:经股动脉穿刺放置PICCO专用带特殊温度探头的压力监测管,颈内静脉放置中心静脉导管,并接PICCO监测仪(德国飞利浦公司生产)。
三、观察项目
1.血流动力学指标:记录液体复苏前(T0)及液体复苏结束后即刻(T1)、24 h(T2)、48 h(T3)患儿的中心静脉压(central venous pressure, CVP),心指数(cardiac index, CI),血管外肺水指数(extravascular lung water index, ELWI),ITBI。以3次结果的平均值作为最终值。
2.液体入量:记录患儿24 h总补液量、晶体液量、胶体液量、晶胶比值及第三间隙液体潴留量。
3.预后:记录患儿机械通气、心功能不全、MOF发生情况及2周内病死率。
四、统计学处理
结 果
一、两组血流动力学的变化
液体复苏前,两组的血流动力学各指标的差异均无统计学意义(P值均>0.05)。T1、T2、T3时点的CVP、CI、ELWI、ITBI均较同组T0时点明显升高,差异均有统计学意义(P值均<0.05)。除高晶胶比组的ELWI在T2时点较低晶胶比组明显升高外,其他时点两组血流动力学各指标的差异均无统计学意义(表1)。

表1 两组患者血流动力学指标的比较
二、两组患者的补液参数
与低晶胶比组比较,高晶胶比组24 h总补液量、晶体液量、晶胶比及第三间隙液体潴留量均显著升高,而24 h胶体液量显著降低,差异均有统计学意义(P值均<0.05,表2)。

表2 两组患者24 h补液参数的比较
三、两组患者的预后
低晶胶比组机械通气率、心功能不全发生率、MOF发生率均较高晶胶比组显著下降,差异均有统计学意义(P值均<0.05),但2周内病死率的发生率差异无统计学意义(P>0.05,表3)。
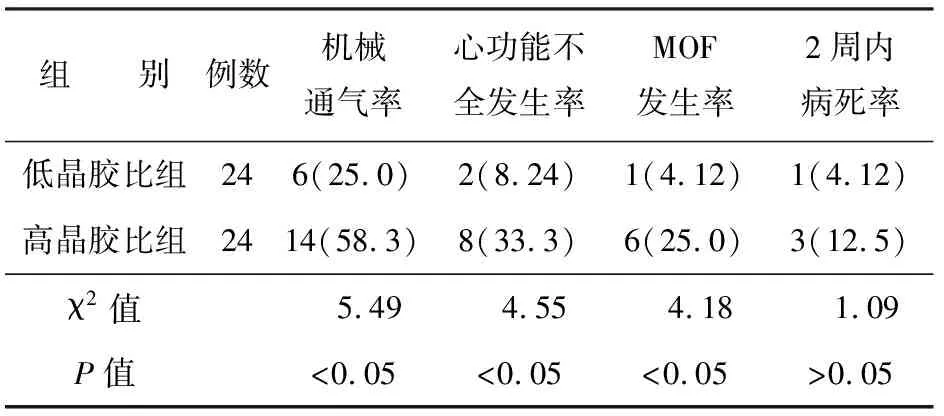
表3 两组患者预后比较[例数(%)]
讨 论
SAP在儿科发病率较低,但其起病急骤,病程进展快,且因临床表现和体征缺乏特异性,易出现误诊和漏诊,若未能及时有效诊断治疗,病死率极高[3-4]。小儿SAP以非手术治疗为主。研究指出,抗感染、器官功能支持等对症治疗并不能有效改善SAP患儿的预后,而联合早期液体复苏,尤其是在SAP发病后72 h内的液体复苏[5],对于纠正低血容量休克,减轻组织水肿及改善患儿预后具有重要意义。但液体复苏过度则会出现肺及组织水肿,从而加重器官功能障碍,因此如何进行早期适度的限制性液体复苏,在稳定血运循环的同时又避免组织液体潴留成为临床研究的热点。
有研究认为,SAP患者早期应监测ELWI、ICP及脑钠肽以指导液体复苏,且宜采用高胶体比例的限制性液体复苏策略[6],但关于小儿SAP液体复苏中最佳晶胶比的液体类型尚不清楚。本研究结果显示,除T2时点高晶胶比组ELWI较低晶胶比组明显升高外,其他时点两组血流动力学各指标均无显著性差异,说明无论何种晶胶比的液体复苏均可有效稳定患儿的血流动力学指标。但高晶胶比组24 h总补液量、晶体液量、晶胶比及第三间隙液体潴留量均较低晶胶比组显著升高,表明过多的晶体液复苏对机体的内环境可造成负面影响,在小儿中尤为明显,可能与其心肺功能尚未完全发育健全,对晶体的敏感性更高有关。
大量液体复苏易引发急性脑水肿、肺水肿、软组织水肿及腹内压增高等,进而导致缺血过程中组织氧的异常分布[7-8]。低晶胶比组机械通气率、心功能不全发生率、MOF发生率均较高晶胶比组显著下降,说明高晶胶比对患儿的预后不利。但本研究两组患儿2周内病死率差异无统计学意义,与昌毓穗等[9]研究结果不一致,可能与样本量较少有关。反之,液体复苏并非胶体越多越好,胶体液比例过大也可导致血液黏稠度增大,血流速度减慢,造成复苏后期组织缺氧。笔者认为,对于小儿SAP需严格监控复苏效果,调整液体分布,晶胶比值控制在1∶1~2∶1之间可有效避免液体潴留。
[1] 张琳,詹尚欣,陈锭光,等.重症急性胰腺炎早期液体复苏治疗的探讨[J].齐齐哈尔医学院学报,2010,31(14):2223-2224.
[2] 中华医学会外科学分会胰腺外科学组.重症急性胰腺炎诊治指南[J].中华外科杂志,2007,45(1):727-729.
[3] 张佳慧,张志程,范慧子,等.儿童急性胰腺炎病因、临床特征及诊治的回顾性研究[J].现代生物医学进展,2013,13(3):472-476,485.
[4] 李娜,王晓茵.儿童急性胰腺炎与全身炎症反应综合征的关系探讨[J].中国当代儿科杂志,2008,10(6):715-717.
[5] Mao EQ,Tang YQ,Fei J,et al.Fluid therapy for severe acute pancreatitis in acute response stage[J].Chin Med J(Eng1),2009,122(2):169-173.
[6] 冯永文,吴明,曾晶晶,等.不同晶胶比液体复苏对重症急性胰腺炎患者血管外肺水指数的影响[J].中国危重病急救医学,2011,23(8):458-460.
[7] Gardner TB,Vege SS,Chart ST,el al.Faster rate of initial fluid resuscitation in severe acute pancreatitis diminishes in-hospital mortality[J].Pancreatology,2009,9(6):770-776.
[8] 唐中建,符宜龙,王金龙,等.CRRT联合限制性液体复苏对重症急性胰腺炎患者腹内压的影响[J].海南医学,2011,22 (6):12-14.
[9] 昌毓穗,傅华群,邹书兵,等.不同晶胶比液体早期复苏对重症急性胰腺炎患者预后的影响[J].中国危重病急救医学,2013,25(1):48-51.

