胰腺腺鳞癌71例的临床病理学分析
马洪运 沈力 王卓众 宋彬 纪伟平 杨彪 胡先贵 金钢
腺鳞癌是一种罕见的恶性程度极高的胰腺外分泌肿瘤,又称为胰腺棘皮癌、胰腺黏液表皮样癌,组织学上既含有腺癌成分又含有鳞癌成分。其预后较胰腺导管腺癌更差,即使手术治疗,大多数患者生存期也很难超过1年[1]。目前国内外大多数的报道为小样本或个案报道,对手术治疗后的临床病理学及预后的报道更是罕见[1-4]。为此,本研究回顾性分析71例胰腺腺鳞癌的临床病理学特征及预后,以提高对该病的认知。
材料与方法
一、一般资料
收集2003到2011年上海长海医院收治的71例经手术及病理证实的胰腺腺鳞癌患者,其中,男性56例,女性15例,年龄28~81岁,平均60岁。
二、观察指标
记录术前的影像学检查,包括腹部超声、CT、MRI和ERCP等资料;术前实验室检查,包括血清肿瘤标志物CEA、CA19-9等;术中探查所见;手术方式及切除标本的组织病理学检查,参照美国癌症联合委员会胰腺癌(AJCC)第7版[5]进行肿瘤分期。术后进行随访,随访截止时间为2012年12月31日,失访14例,失访病例按截尾数据处理。
三、统计学处理
采用SAS 9.2软件进行统计分析。患者生存情况采用Kaplan-Meier法行单因素分析,根据生存曲线图选择log-rank检验、Wilcoxon检验或似然比检验。检验水准α=0.05。
结 果
一、胰腺腺麟癌的临床病理特征
71例胰腺腺麟癌的临床病理特征见表1。术前影像学检查包括腹部B超36例次、CT 49例次、MRI 5例次、PET-CT 1例次,均发现胰腺占位性病灶。手术切除标本切面见肿瘤组织呈淡黄色或浅棕色,并浸润至周围胰腺组织内。镜下见肿瘤是由腺癌和鳞状细胞癌混合组成。其中鳞状组织在肿瘤中所占比例为40%~90%不等。每个病例清扫的淋巴结数量为0~19个,平均每例清扫6.7个。行R0切除术59例,R1切除8例,R2切除4例。术后行化疗35例。
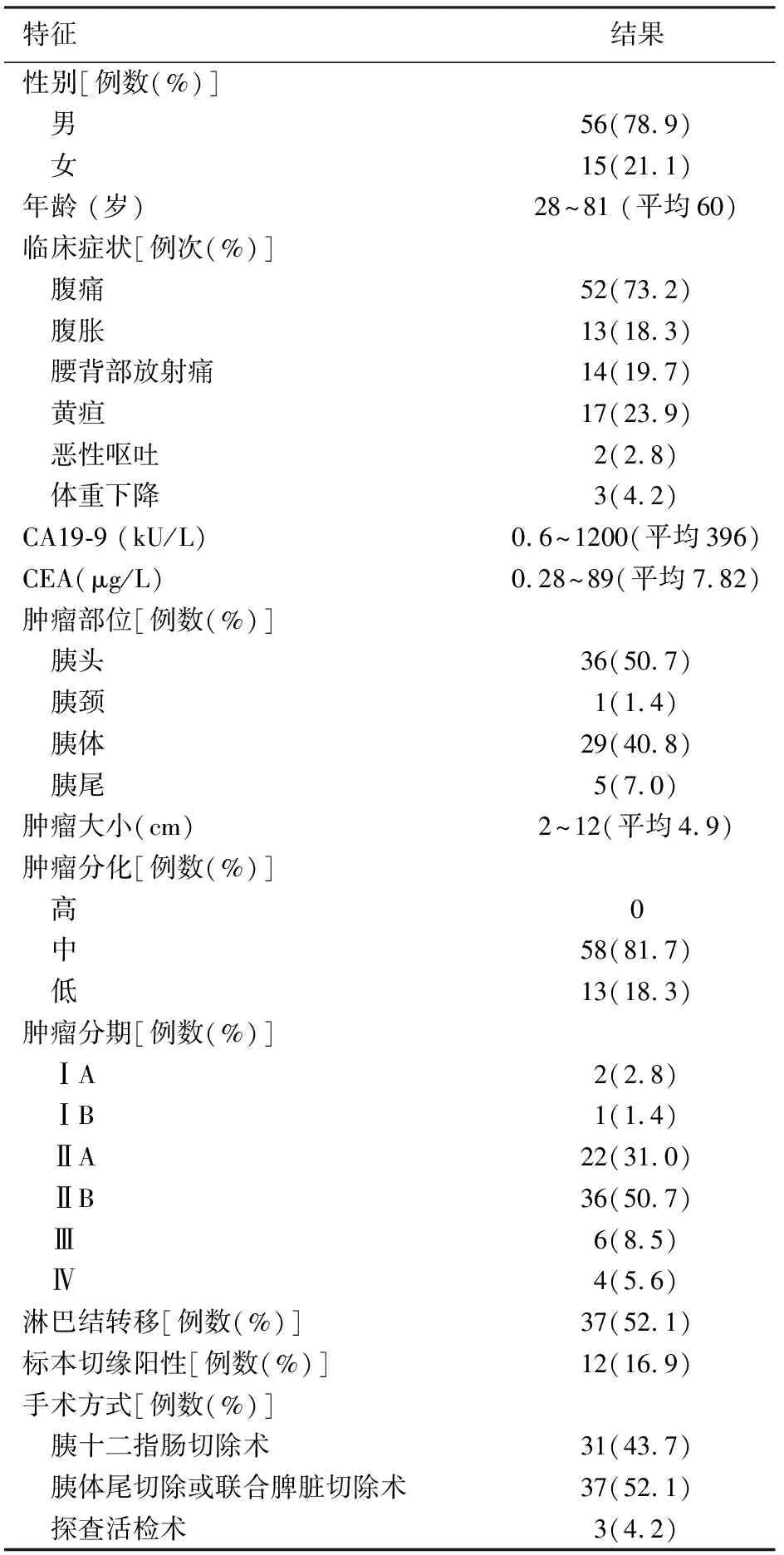
表1 71例胰腺腺麟癌的临床病理特征
二、术后并发症发生率及患者术后生存期
术后发生腹腔出血2例,胰瘘2例,胆瘘1例,胃排空障碍3例,腹腔感染1例,术后并发症发生率为12.7%。术后随访时间为13~118个月,患者术后生存0.1~19个月,平均生存期为8.5个月,术后1年生存率为21.1%。截止至2012年12月31日,患者无1例存活。
从肿瘤TNM分期、术前肿瘤状态(病灶局限于胰腺内,局部进展期,远处转移)、术后是否行全身化疗、肿瘤大小、有无淋巴结转移、原发肿瘤是否侵犯大脉管等6项分类对患者生存情况进行单因素分析,术前肿瘤状态、肿瘤大小、原发肿瘤是否侵犯大脉管与患者术后生存期无相关性。肿瘤TNM分期、淋巴结转移、术后化疗与患者的生存期有关。TNM ⅠA、ⅡA、ⅡB、Ⅲ、Ⅳ期患者的中位生存期分别为17.5、10.0、6.0、5.5、5.5个月(图1),其中ⅠA与ⅡA期之间的差异无统计学意义(log-rank检验:χ2=1.5248,P=0.2169;Wilcoxon检验:χ2=2.2791,P=0.1311;似然比检验:χ2=0.4305,P=0.5117),ⅡA与ⅡB期之间的差异有统计学意义(log-rank检验:χ2=6.5161,P=0.0107;Wilcoxon检验:χ2=5.9189,P=0.0150;似然比检验:χ2=1.8818,P=0.1701),ⅡB、Ⅲ、Ⅳ期之间的差异均无统计学意义。以ⅡA重新分组,≤ⅡA期患者的中位生存期为13个月;>ⅡA期患者的中位生存期为6个月(图2),差异存在统计学意义(log-rank检验:χ2=12.2225,P=0.0005;Wilcoxon检验:χ2=9.9920,P=0.0016;似然比检验:χ2=3.6986,P=0.0545)。无淋巴结转移患者的中位生存期为8.8个月,有淋巴结转移患者的中位生存期为6.5个月(图3),差异有统计学意义(log-rank检验:χ2=5.7682,P=0.0163;Wilcoxon检验:χ2=2.6754,P=0.1019;似然比检验:χ2=1.6907,P=0.1935)。术后行全身化疗患者的中位生存期为9.5个月,未行全身化疗者为5.0个月(图4),差异有统计学意义(log-rank检验:χ2=1.9747,P=0.1599;Wilcoxon检验:χ2=6.6441,P=0.0099;似然比检验:χ2=2.0148,P=0.1558)。
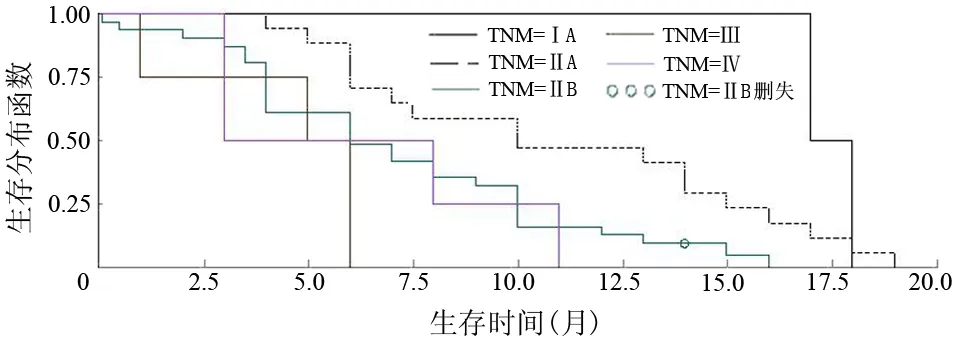
图1 不同TNM 分期患者的生存曲线
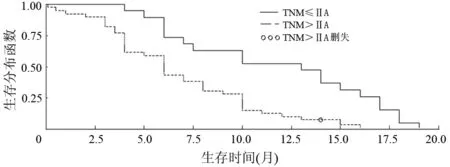
图2 以ⅡA期重新分组后患者的生存曲线
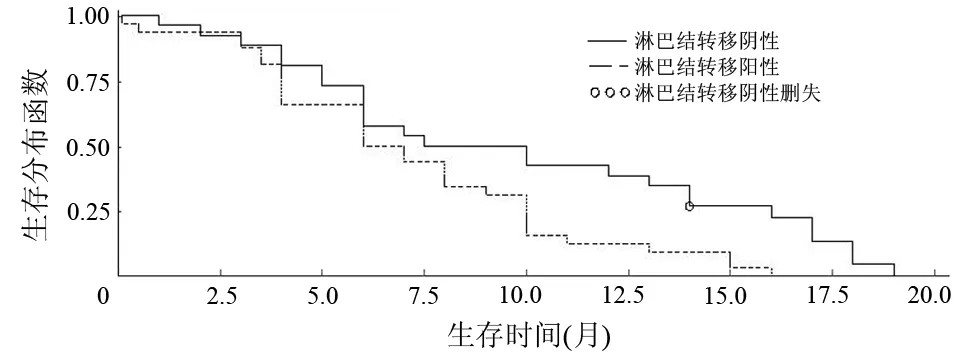
图3 有无淋巴结转移患者的生存曲线
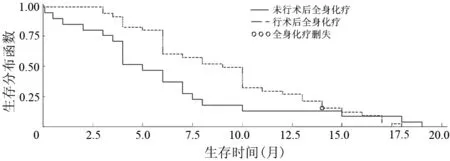
图4 术后是否行全身化疗患者的生存曲线
讨 论
1907年Herxheimer等[6]首次报道了胰腺鳞腺癌。根据近期文献报道[2,7-8],胰腺腺鳞癌约占所有胰腺外分泌肿瘤的0.9%~3.8%[8],发病率为1.9%。其组织来源主要有3种假说:(1)胰腺导管腺癌组织转化为鳞状细胞癌[9];(2)碰撞理论:腺癌和鳞癌同时发生,碰巧连在一起[10];(3)多潜能的胰腺导管细胞向两种恶性表型分化的结果[3]。
胰腺腺鳞癌多发生在男性和大于60岁老年人[1,11]。常见的症状是腹痛、体重减轻、无痛性黄疸。肿瘤多位于胰头部[12-13],影像学表现无特异性,难以和胰腺导管腺癌相区分,术前很难做出精确地诊断[1]。Nabae等[14]认为如CT影像片上肿瘤的原发灶或转移灶中央表现为极低密度影或肿瘤周边表现为增强图像可提示胰腺腺鳞癌。Murakami等[12]报道,内镜下的胰液细胞学检查是较有效的术前诊断方法。Rahemtullah等[11]报道,细针穿刺细胞组织学检查对于胰腺腺鳞癌的诊断也有帮助。
胰腺腺鳞癌恶性程度高,尽管采取积极的手术并结合辅助治疗,大多数患者预后均较差。Smit等[13]报道,胰腺腺鳞癌患者平均存活时间为5.7个月。Madura等[1]报道,无论是否行手术治疗,其术后中位生存期为5~6个月。本研究中只有15例患者(21.1%)的生存期超过12个月。也有学者[13]认为手术治疗,尤其是合并严重并发症,对腺鳞癌的治疗无实质性好处,预后也不如常见的胰腺导管腺癌。本研究结果提示,术后给予辅助性的全身化疗还是有意义的。本研究结果显示,肿瘤TNM分期及淋巴结转移是胰腺腺鳞癌患者术后的独立因素,因此笔者认为,如患者术前检查未发现明显的淋巴结转移、肿瘤分期为ⅡA期或更早期,手术治疗仍是较佳的选择。
[1] Madura JA, Jarman BT, Doherty MG, et al. Adenosquamous carcinoma of the pancreas[J]. Arch Surg, 1999,134(6):599-603.
[2] Kardon DE, Thompson LD, Przygodzki RM, et al. Adenosquamous carcinoma of the pancreas: a clinicopathologic series of 25 cases[J]. Mod Pathol, 2001, 14(5):443-451.
[3] Motojima K, Tomioka T, Kohara N, et al. Immunohistochemical characteristics of adenosquamous carcinoma of the pancreas[J]. J Surg Oncol, 1992, 49(1):58-62.
[4] Yamaguchi K, Enjoji M. Adenosquamous carcinoma of the pancreas:a clinicopathologic study[J]. J Surg Oncol, 1991, 47(2):109-116.
[5] Edge SB, Compton CC. The American Joint Committee on Cancer: the 7th edition of the AJCC cancer staging manual and the future of TNM[J]. Ann Surg Oncol, 2010, 17(6):1471-1474.
[6] Herxheimer G. Uber heterologe Cancroide. Beitr Pathol Anat, 1907, 41:348-412.
[7] Baylor SM, Berg JW. Cross-classification and survival characteristics of 5,000 cases of cancer of the pancreas[J]. J Surg Oncol, 1973, 5(4):335-338.
[8] Hsu JT, Yeh CN, Chen YR, et al. Adenosquamous carcinoma of the pancreas[J]. Digestion, 2005,72(2-3):104-108.
[9] Cihak RW, Kawashima T, Steer A. Adenoacanthoma (adenos-quamous carcinoma)of the pancreas[J]. Cancer,1972,29(5):1130-1140.
[10] Kovi J.Adenosquamous carcinoma of the pancreas:a light and electron microscopic study[J]. Ultrastruct PathoI,1982,3(1):17-23.
[11] Rahemtullah A, Misdraji J, Pitman MB. Adenosquamous carcinoma of the pancreas: cytologic features in 14 cases[J]. Cancer, 2003,99(6):372-378.
[12] Murakami Y, Yokoyama T, Yokoyama Y, et al. Adenosquamous carcinoma of the pancreas: preoperative diagnosis and molecular alterations[J].J Gastroenterol, 2003, 38(12):1171-1175.
[13] Smit W, Mathy JP, Donaldson E. Pancreatic cytology and adenosquamous carcinoma of the pancreas[J]. Pathology, 1993, 25:420-422.
[14] Nabae T, Yamaguchi K, Takahata S, et al. Adenosquamous carcinoma of the pancreas:report of two cases[J]. Am J Gastroenterol, 1998,93(7):1167-1170.

