电视胸腔镜肺癌手术与开胸手术淋巴结清扫的研究
张志强, 王洪江, 庞作良, 范志勤, 孙晓宏
(新疆医科大学附属肿瘤医院胸外科, 乌鲁木齐 830011)
近年来,电视胸腔镜(video-assisted thoracoscopic surgery,VATS)技术已成为一种成熟的手术方式应用于临床。VATS在非小细胞肺癌手术中的作用已经逐步得到肯定,无论是手术的效果还是患者术后恢复的时间都得到了肯定,但是在淋巴结清扫方面仍有争议[1]。纵隔淋巴结清扫有利于术后的准确分期,为后续治疗提供依据,选择合适的治疗方案,以提高患者的生存率。但对于VATS是否能完成与开胸手术相同的纵隔淋巴结清扫范围及个数有待于进一步观察和探讨。本研究回顾性分析了75例接受VATS治疗的非小细胞肺癌患者和83例接受传统开胸治疗的非小细胞肺癌患者的临床资料,以探讨2种手术方式淋巴结清扫的效果。
1 资料与方法
1.1一般资料选择新疆医科大学附属肿瘤医院胸外科2010年1月—2012年12月住院选择手术治疗的158例非小细胞肺癌患者。纳入标准:(1)首次入院被确诊为非小细胞肺癌的患者;(2)临床分期ⅠA~ⅡB 期的患者。(3)术前未接受过放疗、化疗和免疫治疗。采用电视胸腔镜手术患者75例(VATS组),传统开胸肺癌手术患者83例(传统开胸组)。VATS组均采用电视胸腔镜手术,年龄38~79岁,平均年龄58.21岁;其中周围型肺癌46例,中央型肺癌29例;术前分期ⅠA 期7例,ⅠB期17例,ⅡA期25例,ⅡB期26例。传统开胸组均采用传统开胸手术,年龄41~77岁,平均年龄56.58岁;其中周围型肺癌50例,中央型肺癌33例;术前分期ⅠA 期6例,ⅠB期16例,ⅡA期28例,ⅡB期33例。两组患者的年龄、民族、病理分期、分化程度差异无统计学意义。
1.2治疗方法(1) VATS组:患者均采用电视胸腔镜手术,健侧卧位,取腋中线第7~8肋间处切一长约1.5 cm的切口作为置镜孔,置入胸腔镜,探查胸腔:明确病变的部位、粘连的情况,确定是否能实施VATS手术。若可行, 再取第4肋间腋中线前后长约3 cm的切口作为主操作口,腋后线第8~9肋间处1.5 cm长切口作为辅助操作口, 充分暴露手术视野。肺动、静脉及支气管的处理次序与传统开胸手术相同。用支气管切割缝合器闭合支气管残端。肺叶切下后,将无菌手套放入胸腔内,并将切下病变肺放入无菌手套内取出,防止切口种植转移。淋巴结清扫:右胸手术清扫由喉返神经开始,前界为膈神经,后界为食管,清扫2R、3、4R、7~11区域淋巴结,左胸术后清扫由膈神经后方开始,清扫4L、5~11区域淋巴结。每个区域淋巴结切除完成后标记,术后分离肉眼可见淋巴结和切除患侧肺内淋巴结,统计数量,送病理学检查。如出现隆突下、上纵隔等较大的融合淋巴结,术中分离尽量保持其完整性,当分离过程由于牵引等原因出现碎裂,术中统一放置1个标本袋,标记为1个淋巴结送病理。(2)开胸组:患者均采用侧卧位,切口选取在患侧胸部的后外侧切口,第4~5肋间,切口长 15~25 cm,采用肋骨牵引器拉开肋骨,直视操作下切除全肺叶,并清扫纵隔淋巴结,每组淋巴结切除完成后标记,术后分离肉眼可见淋巴结和切除患侧肺内淋巴结,统计数量,送病理学检查。
1.3统计学处理采用SPSS17.0统计分析软件进行处理,数据采用χ2检验、t检验,以P<0.05为差异有统计学意义。
2 结果
2.1两组患者总的淋巴结清扫情况VATS组清扫淋巴结总数1 257枚,阳性淋巴结数136枚。传统开胸组清扫淋巴结总数1 499枚,阳性淋巴结数169枚,两组手术淋巴结清扫总数及阳性率差异均无统计学意义(P>0.05),见表1。
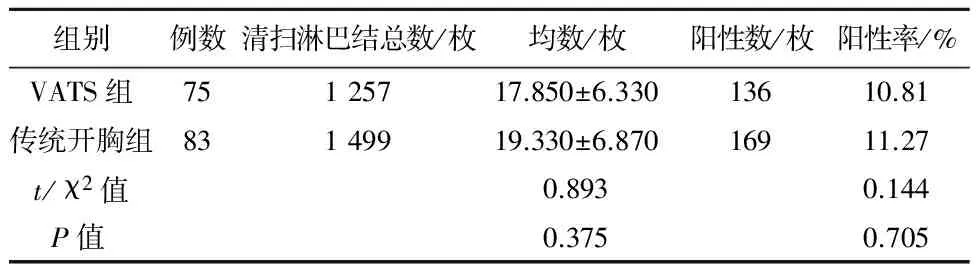
表1 2组资料淋巴结总清扫情况比较
2.2根据术后TNM分期比较两组淋巴结清扫情况术后TNM分期:VATS组,ⅠA 期8例,ⅠB期13例,ⅡA期19例,ⅡB期23例,ⅢA期12例。传统开胸组,ⅠA 期6例,ⅠB期10例,ⅡA期22例,ⅡB期30例,ⅢA期15例。根据术后分期比较淋巴结清扫差异均无统计学意义,见表2。
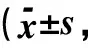
表2 根据术后病理两组资料淋巴结清扫的比较 枚)
2.3两组各区域淋巴结清扫比较(1)右肺癌:VATS组,右肺癌32例,清扫淋巴结(19.210±7.169)枚,第7区域隆突下淋巴结清扫(4.050±2.147)枚;传统开胸组,右肺癌42例,清扫淋巴结(20.330±6.737)枚,第7区域隆突下淋巴结清扫(5.530±3.441)枚。两组手术各区域淋巴结清扫差异无统计学意义(P>0.05),见表3。(2)左肺癌:VATS组,左肺癌43例,清扫淋巴结(15.750±4.480)枚,第10区域肺门淋巴结清扫(3.560±2.898)枚;传统开胸组,左肺癌41例,清扫淋巴结(18.470±7.019)枚,第10区域肺门淋巴结清扫(3.000±1.558)枚,两组手术各区域淋巴结清扫差异无统计学意义(P>0.05),见表4。
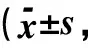
表3 两组患者右肺癌各组淋巴结清扫数量比较 枚)
注:2R:上气管旁(右);3:3a血管前,3p气管后;4R:下气管旁(右);7:隆突下;8:食管旁/下段食管旁;9:肺韧带;10:肺门;11:肺叶间。
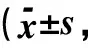
表4 两组患者左肺癌各组淋巴结清扫数量比较 枚)
注: 4L:下气管旁(左);5:主动脉下;6:主动脉旁;7:隆突下;8:食管旁/下段食管旁;9:肺韧带;10:肺门;11:肺叶间。
3 讨论
肺癌是人类最常见的恶性肿瘤之一,在所有肺癌中非小细胞肺癌约占80%,随着近几年环境的污染,其发病率逐年上升。手术治疗是非小细胞肺癌的首选治疗方式,国际上认为患侧肺叶切除加纵隔淋巴结清扫术是非小细胞肺癌手术治疗的标准术式[2-4]。近年来,随着手术技术和医疗器械的不断进步,电视胸腔镜不仅仅应用于肺部良性病变的诊断与治疗,在肺癌中的应用也与日俱增[5-8]。但对于电视胸腔镜肺癌手术是否能达到开胸手术相近的淋巴结清扫效果仍存在争议[1]。Shiraishi等[9]认为电视胸腔镜肺癌手术淋巴结清扫不如直视下清扫彻底,不能保证外科手术的根治,增加患者局部复发的风险。Flores等[10]认为电视胸腔镜手术在淋巴结清扫方面比开胸手术更有优势,因为胸腔镜可以提供了更好的手术视野,充分暴露从胸膜顶到膈肌整个胸腔,300镜的倾斜视角、高倍放大效应和深部照明的作用,可以不受主动脉弓、主支气管的影响,直视下分离与血管、气管相毗邻的淋巴结,同时还可以发现体积较小的淋巴结,从而达到彻底清扫淋巴结的效果[11]。Hoksch等[12]先用尸体做电视胸腔镜标准肺叶切除术,再开胸观察是否有残余,结果证实未发现肺门残留和淋巴结残留,可以达到开胸淋巴结清扫效果。
本研究主要从淋巴结清扫数目上对VATS手术组和传统开胸手术组进行比较,两组纵隔淋巴结清扫遵循相同的清扫范围和区域,从两方面进行比较,第一、两组手术淋巴结清扫总数的比较,VATS组(17.850±6.330)枚,传统开胸组(19.330±6.870)枚,两组比较t=0.893P=0.375,两组手术淋巴结清扫总数经统计学检验分析差异均无统计学意义(P>0.05)。这一结论与Hoksch等[12]研究结果基本一致。第二、本研究分别比较各区域淋巴结清扫的情况,由于纵隔解剖特点,右肺癌分别清扫2R、3、4R、7、8、9、10、11区域,以第7区域隆突淋巴结为例,VATS组清扫淋巴结为(4.050±2.147)枚;传统开胸组清扫淋巴结为(5.530±3.441)枚,淋巴结清扫差异无统计学意义(P>0.05)。左肺癌分别清扫4L、5、6、7、8、9、10、11区域,以第10区域肺门淋巴结为例,VATS组清扫淋巴结为(3.560±2.898)枚;传统开胸组清扫淋巴结为(3.000±1.558)枚,淋巴结清扫差异无统计学意义(P>0.05)。其他各区域淋巴结清扫经统计学分析差异均无统计学意义(P>0.05) 。结果表明VATS可以达到与开胸相似的区域淋巴结清扫效果,与葛明建等[13]研究结果一致。
本研究中肺癌的术前临床分期主要依靠胸部CT提供诊断信息,目前胸部CT诊断的准确性为60%~80%[14],只有纵隔淋巴结清扫可以提供更接近实际情况的术后病理分期,因此本研究中纳入术前临床分期ⅠA~ⅡB 期的患者,术后TNM分期出现少数ⅢA期患者。另外在手术中较大的淋巴结(可能为多个淋巴结融合),当分离过程由于牵引等原因出现碎裂,术中统一放置1个标本袋,标记为1个淋巴结送病理,避免重复计数导致误差。
总之,本研究在早、中期(Ⅰ~Ⅱ期)非小细胞肺癌电视胸腔镜手术可以达到开胸手术纵隔淋巴结清扫相同或相近的效果。随着电视胸腔镜技术发展和成熟,电视胸腔镜对部分ⅢA期非小细胞肺癌也可进行。
参考文献:
[1] 张轶,姜格宁,朱余明,等.电视胸腔镜肺叶切除术临床疗效分析[J].第二军医大学学报, 2010, 31(7):770-774.
[2] Watanabe S, Asamura H. Lymph node dissection for lung Cancer:significance, strategy, and technique[J]. J Thorac Oncol, 2009, 4(5):652-657.
[3] Lee HS, Jang HJ. Thoracoscopic mediastinal lymph node dissection for lung Cancer[J]. Semin Thorac Cardiovasc Surg, 2012, 24(2):131-141.
[4] 斯坎达尔·阿布力孜,高胜利,阿迪力·萨莱,等. 肺癌淋巴结转移规律的研究[J]. 新疆医科大学学报, 2007, (11):1275-1276.
[5] Pu Q,Ma L,Mei JD,et al.Immune functions of patients following lobectomy for lung cancers:a comparative study between video-assisted thoracoscopic surgery and posterolateral thoracotomy[J]. Sichuan Da Xue Xue Bao Yi Xue Ban, 2013, 44(1):126-129.
[6] 夏发明,文石兵,潘晓锋,等. 电视胸腔镜辅助下小切口肺癌手术与开胸手术的对比研究[J]. 中国内镜杂志, 2012, 18(1):89-91.
[7] Lardinois D, Suter H, Hakki H, et al. Morbidity, survival, and site of recurrence after mediastinal lymph-node dissection versus systematic sampling after complete resection for non-small cell lung Cancer[J]. Ann Thorac Surg, 2005, 80(1):268-275.
[8] Papiashvilli M, Sasson L, Azzam S, et al. Video-assisted thoracic surgery lobectomy versus lobectomy by thoracotomy for lung Cancer:pilot study[J]. Innovations (Phila), 2013, 8(1):6-11.
[9] Shiraishi T, Hiratsuka M, Yoshinaga Y, et al. Thoracoscopic lobectomy with systemic lymph node dissection for lymph node positive non-small cell lung canceris thoracoscopic lymph node dissection feasible?[J]. Thorac Cardiovasc Surg, 2008, 56(3):162-166.
[10] Flores RM. Video-Assisted thoracic surgery (VATS) lobectomy:focus on technique[J]. World J Surg, 2010, 34(4):616-620.
[11] Mu JW, Chen GY, Sun KL, et al. Application of video-assisted thoracic surgery in the standard operation for thoracic tumors[J]. Cancer Biol Med, 2013, 10(1):28-35.
[12] Hoksch B, Ablassmaler B, Walter M, et al. Radical thoracoscopic lobectomy with lymphadenectomy in a cadaver model[J]. Can J Surg, 2002, 45(5):376-380.
[13] 葛明建,吴庆琛,向小勇,等. 电视胸腔镜辅助肺叶切除及系统性淋巴结清扫术治疗肺癌的临床分析[J]. 中国胸心血管外科临床杂志, 2010, 17(3):254-256.
[14] Li XD, Yin JL, Liu WK, et al. Value of positron emission tomography-computed tomography in the diagnosis of mediastinal lymph node metastasis of non-small cell lung Cancer[J]. Nan Fang Yi Ke Da Xue Xue Bao, 2010, 30(3):506-508.

