婴幼儿轮状病毒感染继发乳糖不耐受的分级治疗
朱光菊, 林海庆,杨 明, 黄新亮
(1.宣城市人民医院 儿科,安徽 宣城 242000;2.宣城市人民医院 外科,安徽 宣城 242000;3.皖南医学院 微生物学与免疫学教研室,安徽 芜湖 241002)
婴幼儿轮状病毒感染性腹泻病是婴幼儿的常见病,也是继发性乳糖不耐受(secondary lactose intolerance,SLI)的重要原因。婴幼儿容易发生SLI[1],同时SLI又可导致患儿腹泻迁延不愈、营养吸收不良、生长发育迟缓[2]。本研究通过探讨婴幼儿轮状病毒感染继发乳糖不耐受的病情轻重缓急来实施分级治疗,以期获得更好更快的治疗效果。
1 资料与方法
1.1 临床资料
1.1.1 婴幼儿轮状病毒感染病例标准 选择2012年1月~2013年8月本院儿科住院治疗的113例腹泻患儿作为研究对象,病程5 d内,大便呈稀水样或蛋花样,所有患儿均符合腹泻病诊断标准[3];且符合轮状病毒感染标准,使用北京万泰股份生物药业公司生产的轮状病毒诊断试剂盒,引用双抗体夹心法检测粪便上清液轮状病毒抗原,抗原阳性患儿为轮状病毒感染患儿。
1.1.2 乳糖不耐受患儿标准 使用尿半乳糖测定试剂盒,对患儿尿液进行半乳糖测定,阳性者为乳糖不耐受,阴性者为正常。使用北京中生金域诊断技术有限公司生产的尿半乳糖测定试剂盒(JY-Po-Color Gal),采用半乳糖氧化酶法对患儿尿液半乳糖进行测定。取样、检测方法严格按照试剂盒说明进行操作。将尿液与半乳糖标准液滴到反应装置上进行比较,样品孔呈色较标准孔浅为阳性,即乳糖不耐受;样品孔呈色较标准孔深或一致为阴性,即乳糖耐受[4]。
1.1.3 婴幼儿轮状病毒感染继发乳糖不耐受患儿标准 符合轮状病毒感染患儿标准且符合乳糖不耐受患儿标准,排除原发性乳糖不耐受患儿。
1.1.4 对符合轮状病毒感染继发乳糖不耐受的患儿,再根据病情分级且分组:重度病情实验组31例和对照组27例;轻度病情实验组26例和对照组29例。轻度病情即有腹泻但无脱水、电解质紊乱和全身中毒症状;重度病情即有腹泻而且发生脱水、电解质紊乱或全身中毒症状。对重度、轻度病情患儿根据患者家属意愿并经患者家属知情同意分别分为实验组和对照组。重度病情实验组中男16例、女15例,平均(1.05±0.30)岁,重度病情对照组中男14例、女13例,平均(1.1 5±0.20)岁;轻度病情实验组中男12例、女14例,平均(1.10±0.32)岁;轻度病情对照组中男17例、女12例,平均(1.20±0.16)岁,两组患儿在性别、年龄和发病天数等方面差别均无统计学意义。
1.2 治疗方法 对照组实施常规治疗方案即抗感染、补充水电解质、服用胃肠黏膜保护剂(蒙脱石散)和微生态制剂(三联活菌),且继续原饮食;实验组在常规治疗方案基础上加乳糖酶治疗,乳糖酶系上海长润食品科技有限公司生产,小于6个月患儿每次半包,大于6个月患儿每次1包,均为3次/d,每次饮奶前5 min温开水冲服。
1.3 分别记录实验组、对照组患儿疗效 记录患儿治疗72 h后的大便性状、次数变化,以观察疗效。疗效判断依据1998年腹泻病疗效判断标准[3]及尿半乳糖测定结果。显效:治疗72 h内大便次数、性状恢复正常,全身症状消失,尿半乳糖测定结果转为阴性;有效:大便次数、性状恢复好转,全身症状改善,尿半乳糖测定结果转为阴性;无效:治疗72 h内大便次数性状、全身症状无好转甚至恶化,尿半乳糖测定结果仍为阳性。显效和有效为总有效。
1.4 统计方法 对文中数据采用SPSS 17.0统计软件进行分析,等级资料进行秩和检验,P<0.01为差异有统计学意义。
2 结果
重度病情实验组与对照组相比差异显著有统计学意义(P<0.01),轻度病情实验组与对照组相比差异无显著性(P>0.05),见表1、2。
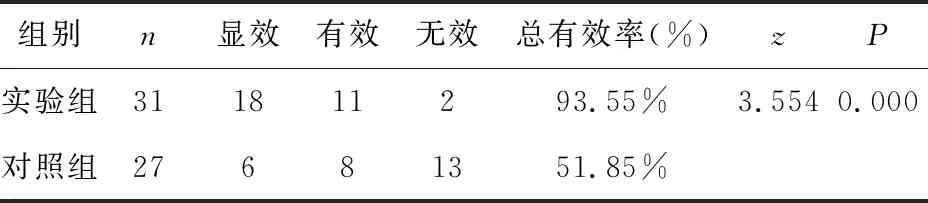
表1 重度病情实验组与对照组治疗有效率比较
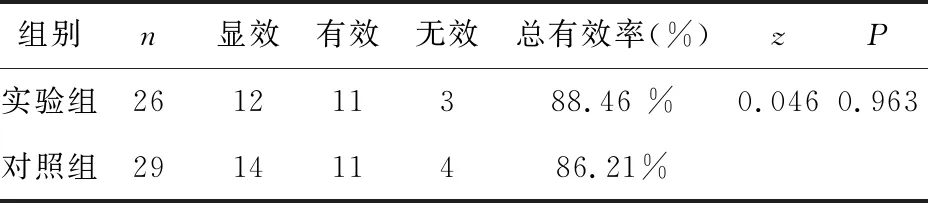
表2 轻度病情实验组与对照组治疗有效率比较
3 讨论
婴幼儿腹泻时尿半乳糖测定阳性率较高,继发性乳糖不耐受发生率亦较高,有报道婴幼儿腹泻继发乳糖不耐受的发病率高达62.5%[5],而轮状病毒感染时更容易破换小肠黏膜细胞致乳糖吸收障碍,更容易继发乳糖不耐受(SLI)[6];当发生乳糖不耐受时又会使腹泻加重并发全身代谢紊乱、脱水或低血容量性休克甚至死亡,抑或患儿营养吸收障碍,导致儿童生长发育迟滞。因此对于婴幼儿轮状病毒感染继发乳糖不耐受应引起重视,尽早明确诊断,探索更快更有效的治疗方案尤为重要。本研究通过区分病情轻重探讨婴幼儿轮状病毒感染性腹泻继发乳糖不耐受的分级治疗方案,对重度腹泻患儿和轻度腹泻患儿分别实施不同的治疗方案能收到良好的治疗效果。
本研究中重度病情组患儿有腹泻而且发生脱水、电解质紊乱或全身中毒症状,治疗结果显示在常规治疗方案基础上加乳糖酶治疗的实验组比采用常规治疗方案的对照组的效果更好。有研究发现,在婴幼儿重度腹泻时体内乳糖酶缺乏严重,通常2~8 d才能自行恢复,因而及时补充体内缺乏的活性物质外源性乳糖酶显得尤为重要和必要。这主要是由于肠绒毛上皮细胞刷状缘是乳糖酶含量和活性最高的地方[7],生理状态下乳糖酶分解乳糖成半乳糖被小肠吸收进入血液和尿液,当婴幼儿感染时病毒增殖过程中导致小肠上皮细胞的破坏、脱落甚至坏死,使乳糖酶不断缺乏或活性下降,致使乳糖分解减弱而且不能被小肠消化吸收[8],结果血液和尿液中半乳糖含量也减少,甚至没有;同时婴幼儿腹泻继发乳糖不耐受时乳糖在肠腔中堆积过多形成高渗状态,阻碍了结肠的水分吸收而加重腹泻,而且一部分乳糖在回肠和结肠内被细菌分解,产生乳酸、丙酸和二氧化碳、氢气等,使肠内渗透压增高加重腹泻[9],过多的肠腔液体诱导患儿神经反射出现腹泻、腹胀、腹痛等不适。倘若没有及时补充乳糖酶容易形成恶性循环,使腹泻迁延不愈,导致患儿发生脱水或营养不良等疾病,这也是传统治疗即不加乳糖酶治疗容易造成治疗周期较长且费时费力的原因。当补充乳糖酶治疗时,治疗用的乳糖酶在体内可以保持3~4 h活性且能抵抗胃酸的破坏作用,食物中的乳糖在乳糖酶的作用下生成葡萄糖和半乳糖,半乳糖通过小肠绒毛上皮刷状缘葡萄糖载体,由肠腔细胞转载入细胞间液,通过扩散作用进入血液而吸收,最后通过尿液排出,因此补充乳糖酶能很好地模拟体内生理性的乳糖酶的功能、促进营养物质代谢从而提供机体必须的能量;研究已经发现乳糖不仅是婴幼儿主要的能量来源而且能够促进肠道内钙、铁、锌等元素的吸收利用,乳糖水解产物半乳糖是脑组织中脑苷脂的合成原料,因而是婴幼儿脑发育的必需物质,因此补充乳糖酶与儿童的营养、生长发育关系密切。
本研究中轻度病情组患儿有腹泻但没有发生脱水、电解质紊乱和全身中毒症状,治疗结果显示实验组在常规治疗方案基础上加乳糖酶的疗效和对照组的常规治疗疗效差别不大,并且疗效都很明显,提示轻度腹泻继发的乳糖不耐受可以常规治疗,此方案经济方便。未用乳糖酶治疗也能收到良好的治疗效果,这主要由于轻度腹泻时乳糖酶缺乏不明显,治疗过程中机体依靠自身的代谢代偿机制使乳糖酶恢复。本研究中常规治疗是指继续原饮食基础上抗感染、补充水电解质、服用胃肠黏膜保护剂(蒙脱石散)和微生态制剂(三联活菌)进行治疗。通过抗感染可以抑制病毒增殖,补充水电解质可以纠正脱水、电解质紊乱等并发症,服用胃肠黏膜保护剂(蒙脱石散)可以修复损伤的胃肠道黏膜从而减轻炎症反应,服用微生态制剂(三联活菌)能够加速食物中糖类、脂质和蛋白质的分解从而减轻腹泻、促进营养物质吸收;这种常规治疗强调维持原来饮食习惯也为患儿奠定了充分的营养保健基础,可缩短疗程,有利于小儿的健康发育,减轻家庭经济负担。国内有些治疗措施属于去乳糖治疗方案、以期减轻患儿腹泻症状,然而继发性乳糖不耐受患儿如果给予去乳糖食物喂养或停止母乳喂养2~3周,都会改变婴幼儿的饮食习惯、导致患儿营养物质吸收减少或患儿无法从乳汁中获取母亲提供的天然抗感染的免疫抗体,因而不利于小儿的生长发育,不是根本的针对病因的治疗。
【参考文献】
[1] 姜雪莹,朱朝敏,张爱华.小儿轮状病毒肠炎与乳糖不耐受的相关性研究[J].中国微生态学杂志,2010,22 ( 9):819.
[2] 王辉,张玲,王秀玲.婴幼儿腹泻与乳糖不耐受关系研究[J].中国微生态学杂志,2007,19(2):222-224.
[3] 叶礼燕,陈凤钦.腹泻病诊断治疗指南[J].实用儿科临床杂志,2009,24(19):1538-1540.
[4] 司徒超,付秀丽,刘喜.深圳市宝安区婴幼儿乳糖不耐受发生率分析[J].中国妇幼保健,2012,27(6):858-860.
[5] 黄永坤,杨娟.乳糖不耐受症及其治疗[J].实用儿科临床杂志,2010,25 (7):463.
[6] 谭毅菁,潘景良.继发性乳糖不耐受症与轮状病毒性肠炎的关系分析[J].检验医学与临床,2011,8(8):935-936.
[7] 卢宇德.婴幼儿腹泻与乳糖不耐受相关性的研究[J].实用预防医学,2008,15 (5):1399.
[8] 袁向尚.婴幼儿轮状病毒肠炎与乳糖不耐受的关系[J].中国妇幼保健,2010,25(9):1226-1227.
[9] 王文建.乳糖不耐受症的诊断与治疗[J].实用儿科临床杂志,2012,27(19):1468-1470.
——壳聚糖固定化乳糖酶条件的优化

