开胸手术患者术后发生肺栓塞的危险因素分析
乔名坤,孙大强
(1天津医科大学,天津300070;2天津市胸科医院)
肺栓塞(PE)是外科围手术期致命的并发症之一,往往起病急、病情变化快、正确诊断率低、抢救成功率低[1]。PE基础病因广,识别并确定其高危人群,及时采取必要的防治措施,能有效降低PE的发生率及病死率。2008年8月~2012年8月,我们分析了开胸手术患者术后发生PE的危险因素。现报告如下。
1 资料与方法
1.1 临床资料 选择天津市胸科医院接受开胸手术治疗且术后发生PE的患者26例(病例组),PE诊断标准参照《肺血栓栓塞症诊断和治疗指南》[2],排除伴有PE危险因素的其他疾病患者。选取同期性别、手术术式匹配且开胸手术后未发生PE的56例患者作为对照组。两组术后均预防性应用抗凝药物处理。
1.2 方法 回顾性采集患者的临床资料,包括患者的年龄、吸烟史(20支/d,>10 a)、术后卧床时间及基础疾病等,基础疾病包括慢性阻塞性肺病(COPD)、2型糖尿病(T2DM)、深静脉血栓(DVT)、肺癌。采用STATA18.0统计软件。单因素采用χ2检验,有意义的变量采用多因素Logistic回归分析。P≤0.05为差异有统计学意义。
2 结果
2.1 单因素分析结果 见表1。
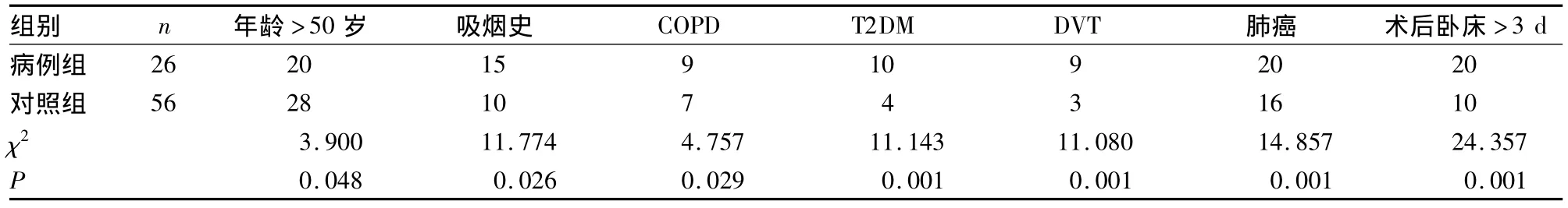
表1 单因素分析结果(例)
2.2 多因素Logistic回归分析结果 见表2。
3 讨论
研究结果表明,70% ~90%的栓子来源于DVT,而DVT患者中50%将发生肺血栓栓塞症(PTE)[3]。故现已将 PTE和 DVT统称为 VTE,而PTE和 DVT是同一疾病的两种表现。Li等[4]对322例双下肢DVT患者进行回顾性研究,发现其中108例合并无症状性PE。本研究结果显示,DVT是最大的危险因素,其OR值为42.114,与国外研究结果一致。
恶性肿瘤与静脉血栓形成之间存在一定的生物学关系,肺癌合并PE主要是由于机体血液的高凝状态所致。其主要机制有:①肿瘤细胞产生组织因子Ⅲ,与因子Ⅳ一起组成有效的促凝因子,进而通过外源性凝血途径直接激活因子Ⅹ;②肿瘤细胞可表达癌促凝素,它可以激活因子Ⅹ而不依赖其他凝血成分,导致血液中纤维蛋白、纤维蛋白原和纤维蛋白原降解物升高而表现为血液高凝状态;③肿瘤细胞还可以通过淋巴细胞的介导激活单核细胞,间接激活凝血;④肿瘤细胞能分泌血管生长因子,微血管的通透性增加,使凝血因子进入血管激活全身凝血过程[5]。蔡柏蔷等[6]对 239例 PE 进行回顾性分析,发现PE主要的基础病因是DVT、恶性肿瘤、心脏病、结缔组织疾病,其中恶性肿瘤位居第2位。尹梅等[7]研究发现,肺癌合并PE最重要的原因是血液处于高凝状态。本研究表明,肺癌的OR值为13.798,在纳入的研究因素中排第3位。
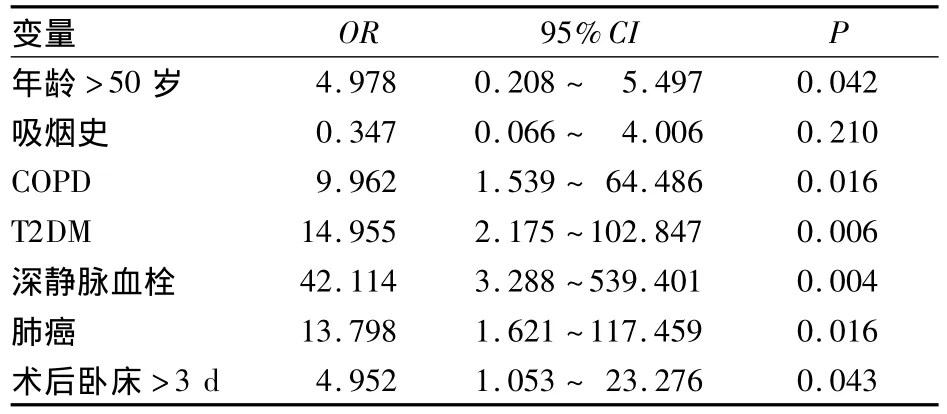
表2 多因素Logistic回归分析结果
本文研究结果显示,COPD是PE的独立危险因素,其 OR 值为9.962。Sidney等[8]研究表明,COPD患者发生PE及其他血栓事件的几率是非COPD患者的2倍。徐薛芬等[9]研究发现,COPD患者为PE的高发人群,当合并静脉血栓史、近期手术史、恶性肿瘤史、术后卧床≥7 d时更易并发PE。其原因主要是由于低氧血症使血管内皮功能受损,红细胞增加,血液黏滞;同时,因患者呼吸困难,利尿等引起脱水,致血液高凝状态;当发生肺心病、右心衰、活动减少、下肢肿胀、静脉回流障碍等会加速血栓形成。本研究显示,T2DM亦是PE的独立危险因素。张琳等[10]研究发现,DVT与餐后2 h血糖及血小板呈正相关。本研究显示,年龄越大,PE的发生率越高,其年龄 >50岁的 OR值为 4.978,与 Tillie-Leblond等[11]的研究结果相似。病例组的平均年龄偏高,其可能的原因有:①高龄患者常合并心脑血管疾病、恶性肿瘤、心衰、卧床等PE常见危险因素,心肺功能较差,静脉血流更滞缓,血液呈高凝状态;②老年人血管内膜粗糙、内膜受损增多、产生促凝物质增加,均与血栓形成密切相关[12]。李良等[13]研究发现,外科手术后卧床是引起PE的主要诱因。本研究表明,术后卧床>3 d的患者更易发生PE。因手术后早期不能下床活动,使得肢体活动明显减少,丧失肌肉的按摩动作,静脉血流的驱动力降低,血流轴向运动减慢,血流停滞,因而导致血栓形成。
综上所述,开胸手术患者术后发生PE的危险因素主要有年龄 >50岁、COPD、T2DM、DVT、肺癌、术后卧床>3 d。对于存在PE危险因素,特别是同时存在多种危险因素的患者,应加强预防和及时识别,可大大降低其发病率。
[1]Torbicki A,Perrier A,Konstantinides S,et al.Guidelines on the diagnosis and management of acute pulmonary embolism:the task force for the diagnosis and management of acute pulmonary embolism of the european society of cardiology(ESC)[J].Eur Heart J,2008,29(18):2276-2315.
[2]中华医学会呼吸病学会.肺血栓栓塞症的诊断和治疗指南(草案)[J].中华结核和呼吸杂志,2001,24(5):259-264.
[3]陆再英.内科学[M].北京:人民卫生出版社,2008:79-80.
[4]Li F,Wang X,Huang W,et al.Risk factors associated with the occurrence of silent pulmonary embolism in patients with deep venous thrombosis of the lower limb[J].Phlebology,2013(Epub ahead print).
[5]王俊,周卫华,许林,等.肺癌合并肺栓塞危险因素及预后的临床分析[J].中国肺癌杂志,2011,14(10):780-784.
[6]蔡柏蔷,徐凌,郭淑静,等.北京协和医院肺栓塞基础病因的变迁[J].中华结核和呼吸杂志,2001,24(12):715-717.
[7]尹梅,谭海,张锦,等.肺癌合并肺栓塞9例临床分析[J].中国现代医学杂志,2008,18(21):3185-3189.
[8]Sidney S,Sorel M,Quesenberry CP Jr,et al.COPD and incident cardiovascular disease hospitalizations and mortality:Kaiser Permanente Medical Care Program[J].Chest,2005,128(4):2068-2075.
[9]徐薛芬,徐爱晖.COPD合并肺栓塞的危险因素及临床特征分析[J].临床肺科杂志,2013,18(6):987-989.
[10]张琳,杨秋萍,吴亚楠,等.老年2型糖尿病患者下肢深静脉血栓形成的相关危险因素[J].中国老年学杂志,2011,31(15):2817-2820.
[11]Tillie-Leblond I,Marquette CH,Perez T,et al.Pulmonary embolism in patients with unexplained exacerbation of chronic obstructive pulmonary disease:prevalence and risk factors[J].Ann Intern Med,2006,144(6):390-396.
[12]李振坤,张涛.AECOPD合并肺栓塞继发性危险因素的临床研究[J].临床肺科杂志,2011,16(5):697-699.
[13]李良,夏云峰,刘润梅,等.67例肺栓塞患者的回顾性研究[J].解放军医学杂志,2008,33(9):1132-1135.

