PDCA护理模式改善精神科患者睡眠质量的效果观察
王新婷,杨洁
(西安市精神卫生中心综合治疗室1、门诊部2,陕西西安 710061)
PDCA护理模式改善精神科患者睡眠质量的效果观察
王新婷1,杨洁2
(西安市精神卫生中心综合治疗室1、门诊部2,陕西西安 710061)
目的评价PDCA护理模式在改善精神科患者睡眠质量中的应用效果。方法选取2012年1月至2013年3月于精神科进行诊治的76例患者为研究对象,将其随机分为对照组和观察组各38例,对照组进行常规的护理干预,观察组以PDCA护理模式对患者进行护理,将两组患者分别于护理干预前后采用住院患者睡眠状况自评量表及匹兹堡睡眠质量指数进行评估,比较两组的评估结果。结果观察组护理干预后1个月与2个月的住院患者睡眠状况自评量表30~39分及≥40分者比例分别为10.53%、13.16%和7.89%、10.53%,匹兹堡睡眠质量指数评分分别为(1.91±0.23)分、(2.01±0.21)分、(1.92±0.20)分、(1.90±0.31)分、(1.96± 0.27)分、(1.74±0.18)分、(1.77±0.22)分及(1.65±0.21)分、(1.81±0.18)分、(1.78±0.17)分、(1.82±0.25)分、(1.80±0.23)分、(1.65±0.14)分、(1.62±0.19)分,观察组评估结果均优于护理干预前及对照组干预后,其差异均有统计学意义(P<0.05)。结论PDCA护理模式有助于改善精神科患者的睡眠质量,值得临床推广应用。
PDCA护理模式;精神科患者;睡眠质量;效果
精神科患者因为心理、精神方面疾病状态的存在,其睡眠状态受之影响多表现出异常的状态,而这对于患者疾病状态的改善又十分不利,因此对于精神科患者睡眠质量的改善也是改善疾病预后的重要基础条件之一。护理作为对患者基础生活干预程度较深及干预面较广的临床干预措施[1],其对患者睡眠质量的积极影响基本得到临床肯定,但是因为不同护理模式的干预程度存在一定差异,因此对护理模式的选取是对患者进行干预的前提[2]。本文中我们就PDCA护理模式在改善精神科患者睡眠质量中的效果进行观察,现将结果分析如下:
1 资料与方法
1.1 一般资料选取2012年1月至2013年3月于精神科进行诊治的76例患者为研究对象,将所有患者随机分为对照组和观察组各38例。对照组患者中,男性21例,女性17例;年龄20~57岁,平均年龄(39.2±5.4)岁;病程1.0~72.0个月,平均病程(10.7±1.6)个月;疾病种类中,精神分裂症15例,抑郁症10例,焦虑症8例,其他5例;文化程度中,小学与初中20例,中专和高中12例,大专以上6例。观察组患者中,男性22例,女性16例;年龄20~58岁,平均(39.3±5.2)岁;病程1.0~74.0个月,平均(10.9±1.5)个月;疾病种类中,精神分裂症15例,抑郁症10例,焦虑症9例,其他4例;文化程度中,小学与初中20例,中专和高中13例,大专以上5例。两组患者性别、年龄、病程、疾病种类与文化程度构成比较差异均无统计学意义(P>0.05),具有可比性。
1.2 方法对照组患者按照常规的疾病护理方式进行干预,根据患者的疾病种类及性格特点、治疗方案进行针对性的护理,尤其注意对影响患者休息状态的不良因素进行护理干预,并充分满足患者的心理疏导需求。观察组则以PDCA护理模式进行干预,首先针对每位患者的疾病情况及性格特点进行针对性的评估,尤其注意与患者的沟通,从沟通过程中了解患者的护理问题与疑问,然后针对评估护理问题进行针对性护理干预措施的制定。此外,对患者进行的各项护理措施均在实施的同时对效果进行评估,总结实施过程中出现的不足之处,并将不足之处加以改进,同时将改进的护理措施再次进行实施,还应加强每项护理措施的实施频率,对于患者突出的个性化问题进行细致及聚焦性解决,尤其注重睡眠质量影响因素的干预,并采用上述模式进行不断改进,直至达到预期的目标。然后将两组患者分别于护理干预前后采用住院患者睡眠状况自评量表及匹兹堡睡眠质量指数进行评估,以比较两组的评估结果。
1.3 评价标准①住院患者睡眠状况自评量表包括10个指标,每个指标均采用1~5分5级评分法进行评估,其中总分≤22分为无睡眠质量问题,总分在23~29分为存在轻度睡眠质量问题,总分在30~39分为存在中度睡眠质量问题,总分≥40分为存在重度睡眠质量问题[3]。②匹兹堡睡眠质量指数是用于评估各类人群综合睡眠状态的有效量表,其主要为对被评估者的睡眠时间、入睡时间、睡眠效率、睡眠障碍、睡眠质量、催眠药物及日间功能障碍,每项均采用0~3分4级评分法表示,且均以分值越高表示睡眠越差[4]。
1.4 统计学方法本文中的年龄、病程、匹兹堡睡眠质量指数评分等归类为计量资料,以t检验处理,而性别、疾病种类及文化程度构成、住院患者睡眠状况自评量表评估结果等归类为计数资料,以卡方检验处理,数据处理软件为SPSS15.0,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者护理干预前后的住院患者睡眠状况自评量表评分比较护理干预前两组患者的住院患者睡眠状况自评量表中30~39分及≥40分者比例比较,差异均无统计学意义(P>0.05),而护理干预后1个月和2个月时观察组的比例均低于本组护理干预前和对照组干预1个月和2个月时,差异均有统计学意义(P<0.05),见表1。
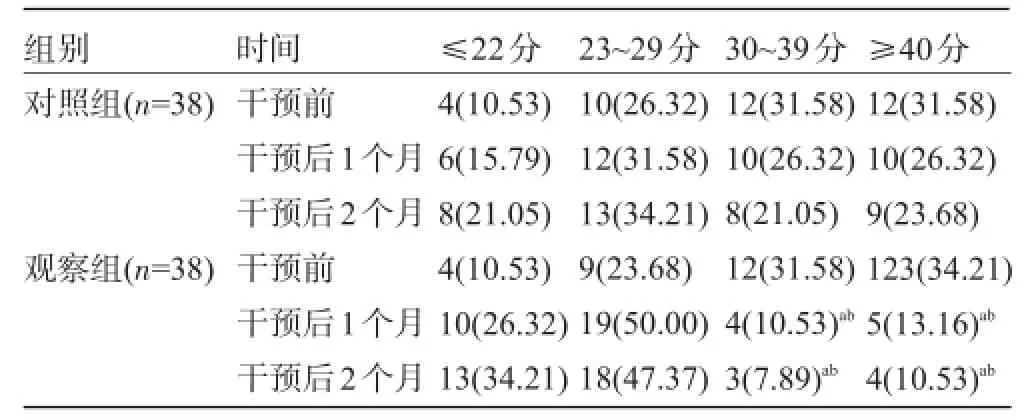
表1 两组患者护理干预前后的住院患者睡眠状况自评量表评分比较[例(%)]
2.2 两组患者护理干预前后的匹兹堡睡眠质量指数评分比较护理干预前两组患者的匹兹堡睡眠质量指数评分比较差异均无统计学意义(P>0.05),而护理干预后1个月和2个月时观察组的评分低于本组护理干预前和对照组干预1个月和2个月时,差异均有统计学意义(P<0.05),见表2。
表2 两组患者护理干预前后的匹兹堡睡眠质量指数评分比较(±s,分)
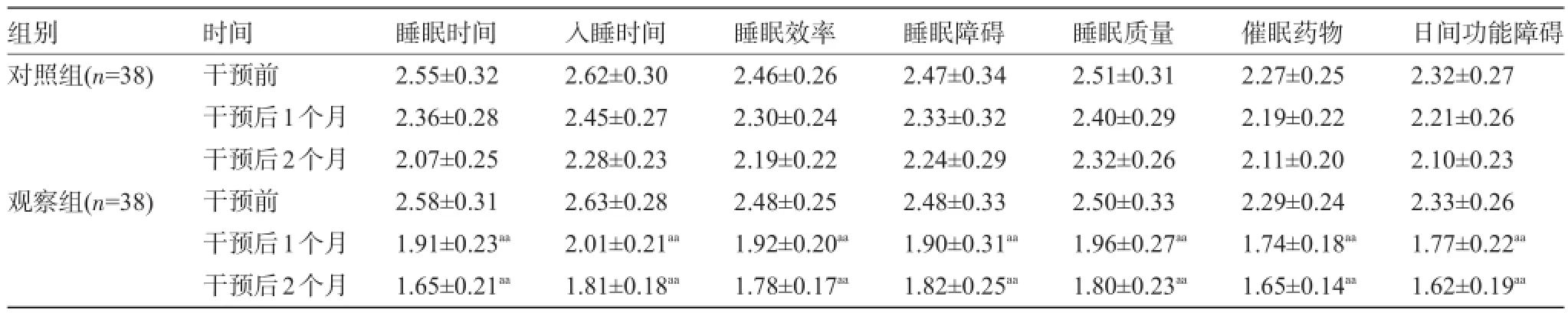
表2 两组患者护理干预前后的匹兹堡睡眠质量指数评分比较(±s,分)
注:与本组护理干预前比较,aP<0.05;与对照组护理干预后比较,aP<0.05。
组别对照组(n=38)观察组(n=38)时间干预前干预后1个月干预后2个月干预前干预后1个月干预后2个月睡眠时间2.55±0.32 2.36±0.28 2.07±0.25 2.58±0.31 1.91±0.23aa1.65±0.21aa入睡时间2.62±0.30 2.45±0.27 2.28±0.23 2.63±0.28 2.01±0.21aa1.81±0.18aa睡眠效率2.46±0.26 2.30±0.24 2.19±0.22 2.48±0.25 1.92±0.20aa1.78±0.17aa睡眠障碍2.47±0.34 2.33±0.32 2.24±0.29 2.48±0.33 1.90±0.31aa1.82±0.25aa睡眠质量2.51±0.31 2.40±0.29 2.32±0.26 2.50±0.33 1.96±0.27aa1.80±0.23aa催眠药物2.27±0.25 2.19±0.22 2.11±0.20 2.29±0.24 1.74±0.18aa1.65±0.14aa日间功能障碍2.32±0.27 2.21±0.26 2.10±0.23 2.33±0.26 1.77±0.22aa1.62±0.19aa
3 讨论
精神科患者因受精神状态及心理状态异常的影响,表现出睡眠质量相对较差的状态,众多研究显示,精神科患者睡眠质量对于治疗效果与预后的影响均较大,保证患者较佳的休息状态是对预后改善的必要基础条件之一[5]。而护理作为临床中对患者基础生活方面干预效果最佳的一类干预措施,其对患者睡眠质量方面影响也较大,因此临床对此类患者护理的研究也较多。其中对不同护理干预模式的研究结果显示,其对患者的影响面及影响程度也存在较为明显的差异[6],且缺乏肯定性研究,因此认为对此类患者进行护理模式的选取是改善睡眠质量的前提条件之一。
本研究中我们就PDCA护理模式在改善精神科患者睡眠质量中的效果进行研究分析,发现其较常规的精神科护理模式干预的效果更为突出,住院患者睡眠状况自评量表及匹兹堡睡眠质量指数评估结果均相对更好,说明患者的不良休息状态得到持续的改善,同时说明患者的主观与客观评估效果均得到肯定,故认为PDCA护理模式对患者睡眠质量有积极影响。对PDCA护理模式优势更为突出的原因进行分析,我们认为主要与此护理模式在对患者的基本护理问题及个性化护理问题进行解决的过程中均采用循环持续改进的模式进行处理有关,因此对于每个护理问题的解决均更为细致和全面,并在护理干预过程中充分顾及患者的需求,故综合效果也更为突出[7]。
综上所述,我们认为PDCA护理模式有助于改善精神科患者的睡眠质量,值得临床推广应用。
[1]顾桂英,曾德志,樊学文.精神分裂症患者住院初期睡眠障碍的调查分析[J].湖北科技学院学报(医学版),2013,27(1):61-63.
[2]赵青枫.老年精神病伴睡眠障碍患者临床资料分析[J].临床心身疾病杂志,2013,19(2):166.
[3]顾桂英,曾德志,樊学文.精神分裂症患者住院初期睡眠障碍及影响因素调查[J].护理管理杂志,2013,13(3):174-175,188.
[4]黄蓓蓓,魏砚秋.人性化护理在脑电生物反馈治疗精神疾病患者睡眠障碍中的应用[J].吉林医学,2012,33(36):8009-8010.
[5]Babson KA,Boden MT,Bonn-Miller MO.The impact of perceived sleep quality and sleep efficiency/duration on cannabis use during a self-guided quit attempt[J].Addict Behav,2013,38(11):2707-2713.
[6]王俊清,许崇涛,江丽云,等.首发精神分裂症患者睡眠特征及奥氮平对体质量、睡眠呼吸的影响[J].中华行为医学与脑科学杂志, 2012,21(11):997-999.
[7]付叶水.精神病患者睡眠障碍的影响因素分析[J].四川医学, 2012,33(3):474-475.
R473.74
B
1003—6350(2014)05—0779—02
10.3969/j.issn.1003-6350.2014.05.0305
2013-08-28)
王新婷。E-mail:704110292@qq.com