糖负荷后1h血糖值与绝经后女性代谢综合征相关研究
吴荧宸,丁 淼,李扬志,陈冬梅,谢梅青
糖负荷后1h血糖值与绝经后女性代谢综合征相关研究
吴荧宸,丁 淼,李扬志,陈冬梅,谢梅青*
(中山大学孙逸仙纪念医院妇产科,广州 510120)
探讨绝经前后非糖尿病人群代谢综合征(MS)及动脉粥样硬化因素与糖负荷后1h血糖(1h-PG)的关系,及1h-PG在绝经后MS人群的可能切点值。以2013年8月~10月在中山大学孙逸仙纪念医院进行健康体检年龄30~70岁女性为研究对象,收集身高、体质量、腰围、血压、血脂及葡萄糖耐量试验(OGTT)0,1,2h相对应的血糖、胰岛素水平。根据OGTT结果剔除糖尿病患者,按照不同绝经阶段分为两组:绝经前组143例,绝经后组145例,根据国际糖尿病联盟(IDF)MS定义标准,分析1h-PG与MS的相关性及在绝经后女性MS的切点值。(1)绝经后组年龄、甘油三酯、总胆固醇、低密度脂蛋白胆固醇、收缩压、舒张压均高于绝经前组,差异均有统计学意义(<0.05)。(2)各组受检者行OGTT测试后,相比于绝经前组,绝经后组各时点葡萄糖、胰岛素及恒稳态模型评价-胰岛素抵抗(HOMA-IR)水平均显著增高,差异均有统计学意义(<0.05)。(3)绝经前组中,检出MS患者22例(13.39%),绝经后组中,检出MS患者47例(32.40%),两组MS发生率比较,差异有统计学意义(2=11.46,=0.01)。(4)MS相关影响因素的logistic回归分析结果显示,1h-PG与MS显著相关(OR=1.849,95%CI=1.557−2.195,<0.001)。(5)当1h-PG以8.70mmol/L为临界值时,1h-PG对绝经后组MS预测的敏感度为87.50%,特异度为81.44%,Youden指数为0.689,受试者工作特征(ROC)曲线下面积(AUC)为0.907。绝经前后非糖尿病人群MS与1h-PG均密切相关,推测1h-PG预测绝经后女性MS的可能切点值为8.70mmol/L,可以作为预测绝经后女性MS的一个可选指标,对早期临床干预或治疗有指导意义。
糖负荷后1h血糖;绝经;代谢综合征;心血管疾病
绝经后女性体内雌激素水平下降,并常伴随一系列代谢相关疾病的发生。众多临床资料显示,绝经后女性心血管疾病,代谢综合征(metabolic syndrome,MS)以及2型糖尿病发病率较绝经前显著上升[1]。中国的1项大型研究发现,在女性死因排序中,心血管疾病已成为首位死亡原因[2]。在糖代谢方面,绝经前,女性糖尿病的发生率低于同龄男性;但是,绝经>10年的女性,糖尿病的发生率超过同龄男性[3]。女性空腹血糖和口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)负荷后2h血糖(2 hour postload plasma glucose,2h-PG)随年龄增长速度大于同龄男性[4]。这提示卵巢功能衰退参与绝经后代谢相关疾病,可能通过雌激素水平下降伴随胰岛素抵抗(insulin resistance,IR)产生作用。
目前,OGTT中负荷后1h血糖(1 hour postload plasma glucose,1h-PG)的临床价值正越来越受到关注,在正常糖耐量人群中,1h-PG与代谢指标如IR和β细胞功能紊乱有很强的相关性[5]。众多研究等都证实了1h-PG较OGTT中2h-PG更早发生改变,是代谢相关疾病如糖尿病、心脑血管疾病的独立危险因素[6,7],在非糖尿病老年人群中,lh-PG甚至可以预测全因死亡率[6]。对于绝经期女性,本身受雌激素缺乏影响,处于IR易感状态下,若能及早发现这部分人群潜在的代谢紊乱并给予临床干预可使患者远期获益。特别是近年绝经领域提出的围绝经期激素治疗心血管疾病的时间窗假说,即支持在近绝经期即开始使用激素治疗,能降低心血管疾病风险[8],更为围绝经期女性心血管疾病早期干预提供了选择。目前国内尚无关于1h-PG在绝经前后女性中变化及与代谢指标相关性的研究,MS是心血管疾病的多种代谢危险因素在个体内集结的状态。是评价心血管疾病高风险的重要指标,因此,我们的研究侧重于在绝经后非糖尿病女性中,探讨1h-PG与MS的关系。
1 对象与方法
1.1 研究对象
选取2013年8月~10月在中山大学孙逸仙纪念医院接受健康体检,年龄30~70岁的女性为研究对象。我们共招募374名女性,排除严重肝肾疾病、甲状腺疾病、子宫或卵巢切除者、多囊卵巢综合征、卵巢早衰、长期使用影响糖代谢药物者26例;排除资料信息不全者39例;月经紊乱、周期不详者13例。排除糖尿病患者8例,最终288例纳入研究。既往月经规律,停经>1年以上绝经状态。
1.2 一般测量指标
由统一训练的专科医师询问病史,受检者测量身高、体质量、腰围、血压,检测方法均由经过训练的医师按照标准的方法进行受检者晨起后空腹脱鞋、帽、外衣;身高、体质量测量使用经过校正的电子身高体质量称进行测量;腰围:被检者直立,两脚分开30~40cm,用一根无弹性、最小刻度为1mm的软尺放在右侧腋中线髂骨上缘与第12肋骨下缘连线的中点,沿着水平方向围绕腹部一周,将软尺紧贴而不压迫皮肤,在正常呼气末测量,读数准确至1mm;臀围:被检者直立,脚跟并紧,在耻骨联合水平测量臀部最大周径;血压:使用经过校准的台式水银血压计测量血压,测量3次,每次间隔30min。计算体质量指数(body mass index,BMI)=体质量(kg)/身高(m)2。
1.3 血清学检测指标
受检者严格空腹10~12h,于次日上午7∶00~8∶00采取肘静脉血行检测,检测包括:甘油三酯(triglycerides,TG)、总胆固醇(total cholesterol,TC)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C);所有参与者均口服75g无水葡萄糖行OGTT,分别于空腹、口服75g葡萄糖水后1、2h抽血行相应时点血糖、胰岛素检测。胰岛素采用化学发光法测定(Immulite 2000 Analyser);血糖采用葡萄糖氧化酶法测定(Hitachi 7600);血脂检测使用全自动生化分析仪(Hitachi 7600)。计算恒稳态模型评价(HOMA-IR)=空腹血糖(mmol/L)×空腹胰岛素(mU/ L)/22.5。
1.4 诊断标准
MS采用国际糖尿病联盟(International Diabetes Federation,IDF)定义标准:以中心性肥胖(女性腰围≥80cm)作为诊断指标;同时合并以下4项指标中的任何2项:(1)TG≥1.7mmol/L,或已接受相应治疗;(2)HDL-C<1.29mmol/L,或已接受相应治疗;(3)血压升高:收缩压(systolic blood pressure,SBP)≥130mmHg(1mmHg=0.133kPa)或舒张压(diastolic blood pressure,DBP)≥85mmHg,或已接受相应治疗或此前已诊断为高血压;(4)空腹血糖≥5.6mmol/L,或已接受相应治疗或此前已诊断为2型糖尿病。
1.5 统计学处理
采用SPSS13.0软件进行统计学分析。正态分布的计量资料应用均数±标准差描述,非正态分布的计量资料采用中位数(四分位间距)表示;两组间均数采用Student检验,非正态分布组间比较采用Kruskal−Wallis秩和检验;计数资料比较用卡方检验;危险因素分析用非条件logistic回归分析;采用灵敏度、特异度、Youden指数(正确指数)及绘制受试者工作特征(receiver operating characteristic,ROC)曲线,计算曲线下面积(area under curve,AUC)等指标,计算Youden指数(灵敏度+特异度-1),来确定最佳灵敏度和特异度,值越接近1,诊断效力越高,取Youden指数最大值的点作为预测切点。评价诊断的准确性。<0.05为差异有统计学意义。
2 结 果
2.1 两组受检者一般情况比较
按照不同绝经阶段分为两组:绝经前组143例,绝经后组145例;两组受检者一般临床及生化指标情况见表1。两组受检者之间腰围、BMI、HDL-C差异无统计学意义(>0.05);绝经后组年龄、TG、TC、LDL-C、SBP、DBP均高于绝经前组,差异均有统计学意义(<0.05)。
2.2 两组受检者血糖和胰岛素比较
各组受检者行OGTT后,血糖和胰岛素的变化见表2。相比于绝经前组,绝经后组各时段葡萄糖及胰岛素水平均增高,差异均有统计学意义(<0.05)。HOMA-IR水平绝经后组高于绝经前组,且差异有统计学意义(<0.05)。
2.3 两组受检者MS检出率比较
绝经前组中,检出MS患者22例(13.39%),绝经后组中,检出MS患者47例(32.40%),两组MS发生率比较,差异有统计学意义(2=11.46,=0.01)。

表1 两组受检者一般临床及生化指标情况
BMI: body mass index;WC: waist circumference; SBP: systolic blood pressure; DBP: diastolic blood pressure; TG: triglycerides; HDL-C: high-density lipoprotein cholesterol; LDL-C: low-density lipoprotein cholesterol; TC: total cholesterol.1mmHg=0.133kPa. Compared with pre-menopausal group,*<0.05
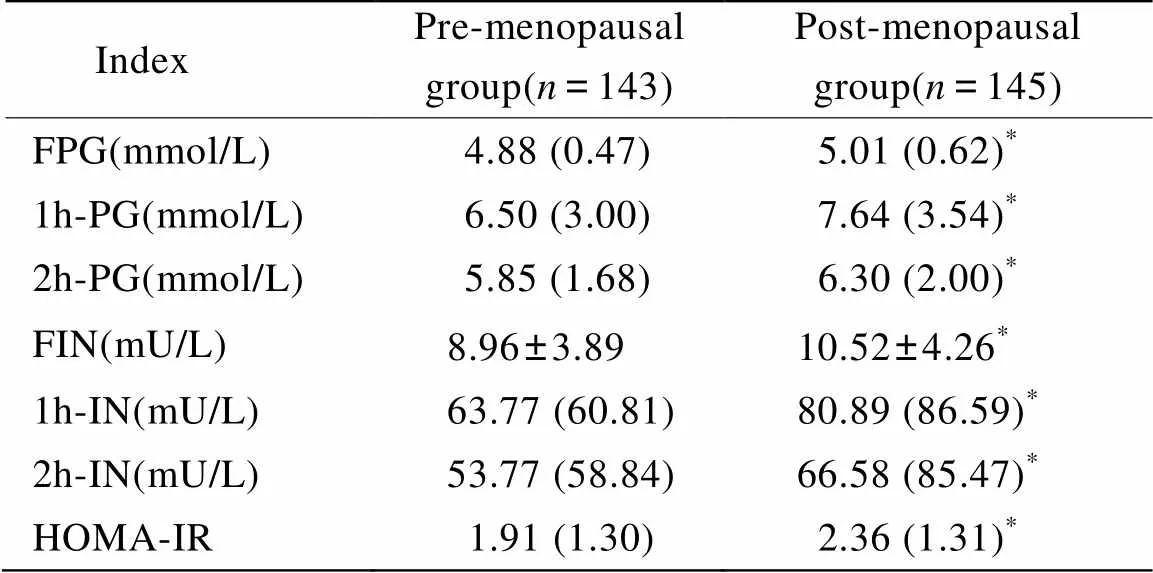
表2 两组受检者OGTT测试中血糖及胰岛素水平
Data are presented as mean±SD for normal distribution, medians (Q75-Q25) for skewed distribution. Thevalues were derived from independent-sampletest (for normal distribution) or Kruskal- Wallis test (for skewed distribution). OGTT: oral glucose tolerance test; FPG: fasting plasma glucose; 1h-PG: 1 hour postload plasma glucose; 2h-PG: 2 hour postload plasma glucose; FIN: fasting plasma insulin; 1h-IN: 1h plasma insulin; 2h-IN: 2h plasma insulin; HOMA-IR: Homeostasis Model Assessment-Insulin Resistance. Compared with pre-menopausal group,*<0.05
2.4 总体研究对象MS风险预测的多变量logistic回归分析
以MS作为自变量,选取年龄、是否绝经、BMI、空腹血糖、1h-PG、2h-PG、HOMA-IR水平进行多变量logistic回归分析来筛选MS的影响因素,其中年龄、BMI、空腹血糖、1h-PG、2h-PG为连续型定量变量;采用逐步前进法筛选变量,设定<0.01为差异有统计学意义。最终回归方程仅纳入1h-PG和BMI水平,提示1h-PG每增加1mmol/L,发生MS的风险增加1.849倍(表3)。
2.5 1h-PG预测绝经前后女性MS的效果及切点值
以是否为MS为状态变量,以1h-PG为测定变量,绘制ROC曲线,选取Youden指数值最大的点作为诊断分界点,在绝经前组,当1h-PG以7.75mmol/L为临界值时,1h-PG对女性MS预测的敏感度为81.82%,特异度为72.73%,Youden指数为0.545,ROC的AUC为0.839;在绝经后组,当1h-PG以8.70mmol/L为临界值时,1h-PG对女性MS预测的敏感度为87.50%,特异度为81.44%,Youden指数为0.689,ROC的AUC为0.907(表4,图1)。
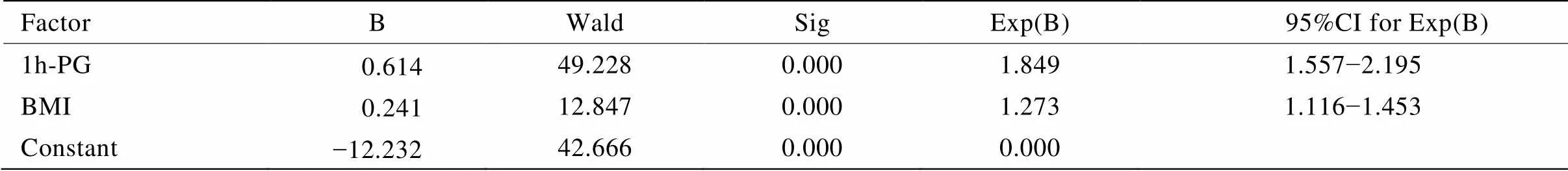
表3 MS风险预测的多变量logistic回归分析
MS: metabolic syndrome; BMI: body mass index
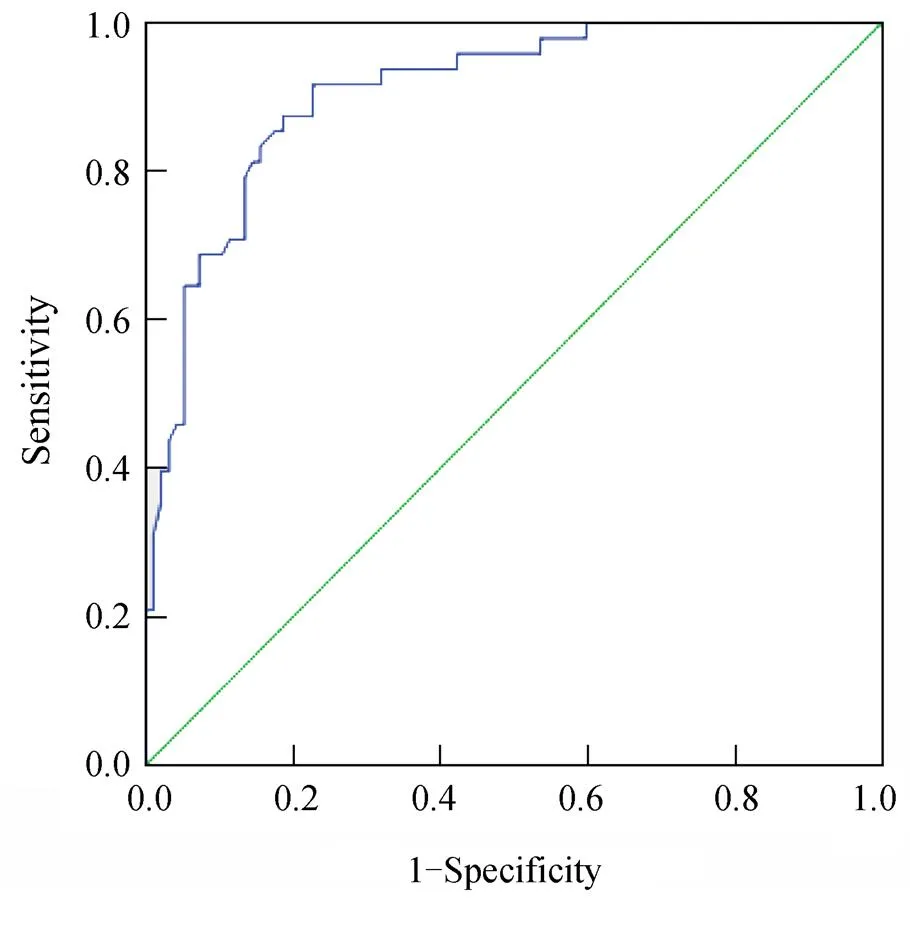
图1 1h-PG绝经后组预测MS的ROC曲线
Figure 1 ROC curves giving the diagnostic value of 1h-PG for predicting MS in post-menopausal women1h-PG: 1 hour postload plasma glucose; MS: metabolic syndrome; ROC: receiver operating characteristic curve
2.6 空腹血糖、1h-PG、2h-PG在绝经后组预测MS的ROC分析
以是否为MS为状态变量,分别以空腹血糖、1h-PG、2h-PG为测定变量,绘制ROC曲线,ROC的AUC分别为0.758,0.907,0.760,可见仅1h-PG为测定变量时,ROC的AUC最大(表5)。
3 讨 论
卵巢分泌的雌激素在维持正常β细胞功能上起重要作用[9],雌激素水平的降低会减少胰岛素分泌并促进IR的发生[10]。通常认为,不论绝经与否,IR是所有心血管疾病相关代谢异常的中心病因[11]。女性绝经后,会经历卵巢功能衰竭继而雌激素水平下降,这部分人群更易受IR作用的影响,伴随代谢相关疾病。我们的研究同样支持这一观点,在一般资料及生化指标的比较中,虽然其中有些指标末达到统计学差异。但总体上,绝经后女性腰围、BMI、TG、TC、LDL-C、SBP、DBP水平均较绝经前高,HDL-C低于绝经前女性,同样,在OGTT测试后,绝经后组,各时段葡萄糖及胰岛素水平均高于绝经前。在这部分人群中,绝经后组MS的发病率也较绝经前组高,表明随着体内雌激素水平的降低,女性体内已经出现潜在的代谢紊乱。
雌激素缺乏以及雄激素活性的相对增加,破坏了绝经后女性体内的血糖稳态[12,13]。因此绝经后女性更易发生血糖异常。OGTT为目前作为筛查糖尿病和糖调节受损的标准方法,可较敏感地识别血糖异常的患者。近年有研究表明OGTT中1h-PG比2h-PG更早发生改变,可以更好地预测糖尿病的转归,在正常人群中1h-PG>10.0mmol/L者比<10.0mmol/L者更易转化为糖尿病,且此风险独立于空腹血糖和2h-PG[14]。1h-PG不仅被报道与糖代谢疾病具有强关联,与其他代谢异常的关系也受到越来越多的关注。对30~59岁的1 059名男性进行5年的随访证实,冠心病死亡率和非致死性心肌梗死的发病率与高lh-PG有明确的相关性,而与空腹血糖和2h-PG无相关性[15]。因此,研究OGTT中lh血糖切点值的临床意义就显得尤为重要。Abdul-Ghani等[16]发现在墨西哥裔美国人群中的OGTT、1h-PG与IR指数和胰岛素分泌指数有很好的相关性。Bardini等[17]的研究中发现高水平的1h-PG与亚临床炎症高血脂比率以及IR相关,并认为1h-PG可作为是心血管疾病风险的新指标。另一项研究也支持以上的观点,Succurro等[18]发现正常糖耐量伴高1h-PG水平的患者与糖耐量异常患者的动脉粥样硬化指标水平并无差异,这项研究认为1h-PG可帮助识别在正常糖耐量人群中高心血管疾病风险患者。在本研究中,通过logistic回归分析,我们也证实了1h-PG为MS的独立危险因素,肥胖可以增加MS的风险,而单纯的空腹血糖或2h-PG并没有显著增加MS的风险,在本人群中lh-PG也可一定程度上反映代谢异常的情况。对空腹血糖、1h-PG、2h-PG在绝经后组预测MS的ROC分析中,以1h血糖作为测定变量,可获得最大ROC曲线下面积,本结果也同样支持1h-PG在预测代谢相关疾病中的优越性。

表4 1h-PG在两组间预测MS的ROC分析
MS: metabolic syndrome; 1h-PG: 1 hour postload plasma glucose; ROC: receiver operating characteristic; AUC: area under ROC curve

表5 绝经后组空腹血糖、1h-PG、2h-PG预测MS的ROC分析
MS: metabolic syndrome; 1h-PG: 1 hour postload plasma glucose; 2h-PG: 2 hour postload plasma glucose; FPG: fasting plasma glucose; ROC: receiver operating characteristic; AUC: area under ROC curve
MS是肥胖、高血压、血脂紊乱、糖尿病多种代谢危险因素在个体内集结的状态,IR和高血糖是MS的核心要素,研究认为在女性人群中,MS预测了心血管疾病的危险性[19]。那么在绝经后这部分易伴随糖脂代谢异常的人群中,早期识别MS具有重要意义。本研究通过ROC曲线分析得出,在绝经后非糖尿病人群中,lh-PG筛查MS最佳切点值为8.70mmol/L,敏感度为87.50%,特异度为81.44%。这一结果与Bardini等的研究中认为1h-PG>8.6mmol/L可以预测心血管疾病风险的截断值接近。这提示,lh-PG对于识别绝经后MS有一定意义,近年绝经领域提出的围绝经期激素治疗心血管疾病的时间窗假说,认为明显的心血管保护作用,早期激素干预应在女性约65岁之前,因此早期发现潜在代谢异常的围绝经期女性并给予早期生活方式干预或者药物治疗可得到远期获益。1h-PG对MS的预测及其预后的相关作用还需要更多大规模的前瞻性研究来证实。
综上所述,本研究发现MS与lh-PG水平密切相关,以8.70mmol/L为lh-PG切点值,预测绝经后非糖尿病女性MS具有较好的敏感度和特异度。可以作为预测绝经后女性MS的一个可选指标。绝经后女性随着体内雌激素水平的降低,体内已经出现潜在的代谢紊乱。如果在此阶段对相关的代谢危险因素进行防治,能获得更好的收益。
[1] Collins P, Rosano G, Casey C,. Management of cardiovascular risk in the peri-menopausal woman: a consensus statement of European cardiologists and gynaecologists[J]. Eur Heart J, 2007, 28(16): 2028−2040.
[2] He J, Gu D, Wu X,. Major causes of death among men and women in China[J]. N Engl J Med, 2005, 353(11): 1124−1134.
[3] Yang W, Lu J, Weng J,. Prevalence of diabetes among men and women in China[J]. N Engl J Med, 2010, 362(12): 1090−1101.
[4] Zimmet P, Whitehouse S. The effect of age on glucose tolerance: studies in the Polynesian population of Funafuti[J]. Acta Diabetol Lat, 1982, 19(1): 65−74.
[5] Manco M, Panunzi S, Macfarlane DP,. One-hour plasma glucose identifies insulin resistance and beta-cell dysfunction in individuals with normal glucose tolerance: cross-sectional data from the Relationship between Insulin Sensitivity and Cardiovascular Risk (RISC) study[J]. Diabetes Care, 2010, 33(9): 2090−2097.
[6] Orencia AJ, Daviglus ML, Dyer AR,. One-hour postload plasma glucose and risks of fatal coronary heart disease and stroke among nondiabetic men and women: the Chicago Heart Association Detection Project in Industry (CHA) Study[J]. J Clin Epidemiol, 1997, 50(12): 1369−1376.
[7] Liu K, Dyer AR, Vu TH,. One-hour postload plasma glucose in middle age and Medicare expenditures in older age among nondiabetic men and women: the Chicago Heart Association Detection Project in Industry[J]. Diabetes Care, 2005, 28(5): 1057−1062.
[8] Harman SM, Vittinghoff E, Brinton EA,. Timing and duration of menopausal hormone treatment may affect cardiovascular outcomes[J]. Am J Med, 2011, 124(3): 199−205.
[9] Bailey CJ, Ahmed-Sorour H. Role of ovarian hormones in the long-term control of glucose homeostasis. Effects of insulin secretion[J]. Diabetologia, 1980, 19(5): 475−481.
[10] Wilson PW. Do estrogens reduce glycemic levels[J]? Diabetes Care, 1998, 21(10): 1585−1586.
[11] Atsma F, Bartelink ML, Grobbee DE,. Postmenopausal status and early menopause as independent risk factors for cardiovascular disease: a meta-analysis[J]. Menopause, 2006, 13(2): 265-279.
[12] Haffner SM, Valdez RA, Morales PA,. Decreased sex hormone-binding globulin predicts noninsulin-dependent diabetes mellitus in women but not in men[J]. J Clin Endocrinol Metab, 1993, 77(1): 56−60.
[13] Haffner SM, Katz MS, Stern MP,. The relationship of sex hormones to hyperinsulinemia and hyperglycemia[J]. Metabolism, 1988, 37(7): 683−688.
[14] Kuzuya T, Nakagawa S, Satoh J,. Report of the Committee on the Classification and Diagnostic Criteria of Diabetes Mellitus[J]. Diabetes Res Clin Pract, 2002, 55(1): 65−85.
[15] Pyorala K. Relationship of glucose tolerance and plasma insulin to the incidence of coronary heart disease: results from two population studies in Finland[J]. Diabetes Care, 1979, 2(2): 131−141.
[16] Abdul-Ghani MA, Williams K, DeFronzo RA,. What is the best predictor of future type 2 diabetes[J]? Diabetes Care, 2007, 30(6): 1544−1548.
[17] Bardini G, Dicembrini I, Cresci B,. Inflammation markers and metabolic characteristics of subjects with 1-h plasma glucose levels[J]. Diabetes Care, 2010, 33(2): 411−413.
[18] Succurro E, Marini MA, Arturi F,. Elevated one-hour post-load plasma glucose levels identifies subjects with normal glucose tolerance but early carotid atherosclerosis[J]. Atherosclerosis, 2009, 207(1): 245−249.
[19] Kip KE, Marroquin OC, Kelley DE,. Clinical importance of obesitythe metabolic syndrome in cardiovascular risk in women: a report from the Women's Ischemia Syndrome Evaluation (WISE) study[J]. Circulation, 2004, 109(6): 706−713.
(编辑: 周宇红)
Correlation of one-hour postload plasma glucose levels with metabolic syndrome in postmenopausal women
WU Ying-Chen, DING Miao, LI Yang-Zhi, CHEN Dong-Mei, XIE Mei-Qing*
(Department of Obstetrics and Gynecology, Sun Yat-Sen Memorial Hospital, Sun Yat-Sen University, Guangzhou 510120, China)
To investigate the relationship of one-hour postload plasma glucose (1h-PG) levels with atherosclerotic risk factors and metabolic syndrome (MS) between pre-menopause and post-menopause in a group of nondiabetic population, and to determine the possible cut point of 1h-PG for MS in postmenopausal women.A cross-sectional study was performed in our hospital during August to October 2013, and the women (aged from 30 to 70 years) who were in hospital for routine check-up at the Medical Examination Center were enrolled. All subjects underwent laboratory examinations of oral glucose tolerance test (OGTT), lipid, and anthropometric measurements (height, body mass and waistline). Diabetes were excluded according to the results of OGTT. According to their menstrual status, the subjects were divided into 2 groups: premenopausal group (=143) and postmenopausal group (=145). MS was defined according to the International Diabetes Federation (IDF) criteria. The relationship of 1h-PG and MS of women in different stage of menopause was analyzed, and the cut point of 1h-PG for MS in postmenopausal women was determined.(1) Triglycerides, total cholesterol, low density lipoprotein cholesterol, systolic and diastolic blood pressure were significantly higher in postmenopausal group than in premenopausal group (<0.05).(2) Subjects in postmenopausal group had higher plasma glucose and insulin levels in each time point of OGTT accordingly when compared with premenopausal group (<0.05). Homeostasis Model Assessment-Insulin Resistance (HOMA-IR) was also significantly higher in the former group (<0.05). (3) The incidence of MS was 13.39% (22/143) in premenopausal group and 32.40% (47/145) in postmenopausal group, with significant difference between the 2 groups (Chi-square=11.46,=0.01). (4) The logistic regression analysis for MS showed that MS was significantly associated with 1h-PG (OR=1.849, 95% CI=1.557−2.195,<0.001). (5) When the cut-off value of 1h-PG was defined at 8.70mmol/L, the sensitivity of 1h-PG for predicting MS was 87.50%, the specificity was 81.44%, the area under the receiver operating characteristic curve (ROC) was 0.907, and Youden index was 0.689 in post-menopausal group.MS is closely related to 1h-PG in both pre-menopausal and post-menopausal nondiabetic women. When the cut point of 1h-PG is 8.70mmol/L, it is a selectable marker to predict MS in postmenopausal woman, and represents useful in clinical practice for early intervention or treatment.
one-hour postload plasma glucose; menopause; metabolic syndrome; cardiovascular disease
(2009B060300019).
R589
A
10.3724/SP.J.1264.2014.000157
2014−06−20;
2014−07−30
广东省科技计划基金(2009B060300019)
谢梅青, E-mail: mqxie123@163.com

