新医改政策下广东省民营医院发展状况试析
■王练深 魏东海 黄敏芳 李大壮 丁伯凤 李 干
新医改政策下广东省民营医院发展状况试析
■王练深①魏东海①黄敏芳①李大壮①丁伯凤①李 干①
新医改 民营医院 发展状况
促进民营医院发展是新医改的一项重要内容。本文根据2007年-2013年广东省民营医院的数据,分析了其发展状况:医院总数不断增长,但规模偏小;专科医院为其主流,但以妇产科医院为主;服务区域有所拓展,但仍以珠三角大中城市为主;服务量持续增长,但以增加成本为代价;吸引了一部分人才,但其结构仍不合理。建议根据实际调整现有政策:打破市场垄断、构建平等医保制度环境、开放医师多点执业、落实社会办医细则等。
Author’s address:Guangzhou Medical University, No.195, Dongfeng West Road, Guangzhou, 510182, Guangdong Province, PRC
2009年中共中央国务院发布的《关于深化医药卫生体制改革的意见》明确指出:“鼓励和引导社会资本发展医疗卫生事业。积极促进非公医疗卫生机构发展,形成投资主体多元化、投资方式多样化的办医体制。”充分肯定了民营医院在医疗服务体系中不可或缺的作用,为其发展提供了政策支持。而今新医改启动已有5年之久,民营医院发展状况如何,新医改政策对其发展的影响如何有待研究。为此,本文以广东省民营医院为例,试析其在2007年-2013年的发展状况,并尝试性地对上述问题进行探讨。
1 广东省民营医院发展状况
1.1 医院总数不断增长,但规模偏小
随着新医改的政策导向,在2009年后,公立医院有所减少(由2009年的792家减至2013年773家),民营医院则如沐春风,至2013年总数达449家(其中综合医院226家,专科医院205家),比新医改前(2008年)增加211家(其中综合医院增加88家、专科医院增加119家),占医院比重36.7%。总体而言,在新医改后民营医院总数增长较快(表1)。

表1 各类民营医院变化情况

表2 医院按床位数分组变化情况
从床位规模看(表2),目前约80%的民营医院床位数<100张,床位≥800张的民营医院为2家,与新医改前无明显区别,而床位数<100张的公立医院比重从2008年的44.7%降至2013年的33.1%,床位数≥800张的公立医院增加近一倍。概言之,民营医院总体规模仍然偏小,而新医改后公立医院扩张速度惊人。

表3 按专科类别分的民营专科医院
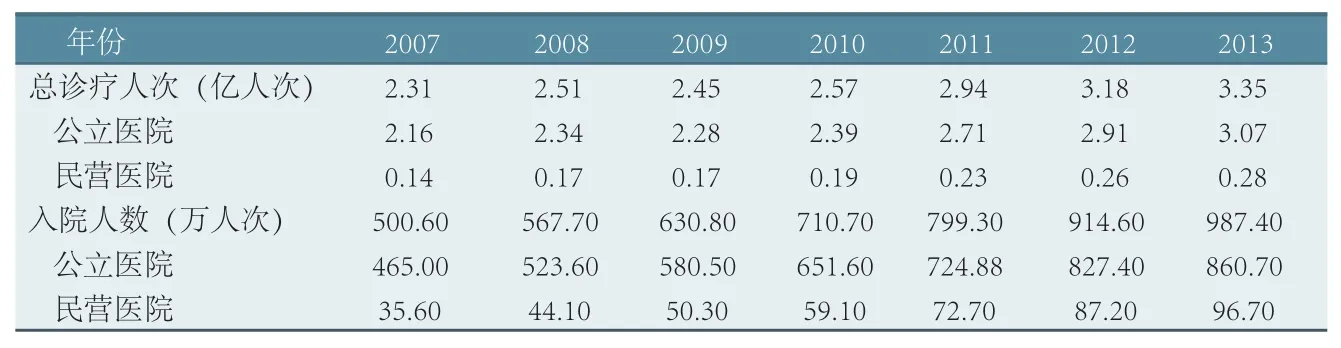
表4 医院服务量情况
1.2 专科医院为其主流,以妇产科医院为主
表1表明,专科医院是民营医院的主流之一,其中民营妇产(科)医院发展势头较猛(表3):2007年仅为3家,到2013年则达44家。新医改后,口腔、眼科、美容、康复等专科医院势头逐渐显现,其他类型专科医院总数也不断增加。但总体而言,妇产科医院逐渐成为民营资本办院的主要选择。
1.3 服务区域有所拓展,但仍以珠三角大中城市为主
新医改启动以来,民营医院服务区域有所拓展,逐渐从珠三角地区扩至其他地区,如湛江市民营医院2009年—2013年就增加了16家,增幅已超部分珠三角城市。但就目前而言(以2012年为例),全省民营医院仍主要集中于泛珠三角地区(指广州、深圳、佛山、珠海、江门、东莞、中山、惠州、肇庆9个城市),其中广州高达71家,其次分别是深圳、佛山、惠州、东莞。该地区民营医院床位数、执业(助理)医师及注册护士各占民营医院总量的76.0%、79.1%、83.8%。
1.4 服务量持续增长,但以增加成本为代价
2013年民营医院诊疗人次达0.28亿人次,与2007年相比,几乎翻了一番;2013年入院人数达96.7万人,是2007年的2.72倍(见表4)。表面上看,民营医院服务量持续增长,占医院服务总量比重逐年提高,但实际上,除难与公立医院匹敌外,其服务量能持续增长是以医院数量的增加为前提的(结合表1),即是以更大的成本投入为代价。
1.5 吸引了一部分人才,但其结构仍不合理
广东省民营医院虽凭借自身管理体制、绩效考核、分配体系等优势吸引了一部分人才,但其人才结构仍不合理,呈现“哑铃式”格局[1],且人才学历总体偏低,集中在比例逐渐增加的大专及以下学历:民营医院从2009年76.1%增至至2012年的76.7%,而公立医院比重则从65.9%下降至61.1%。可见,2009年的新医改未能成为民营医院调整人才结构的转折点。
2 讨论与思考
理论上新医改为民营医院提供了一定的发展机遇[2-3]。在近5年的实践过程中,民营医院数量不断增加,总体服务量也有所提高,似乎印证了机遇之说,但也存在不少的发展困惑与困境,究其原因则为当前政策仍存在盲点。
2.1 民营医院发展局限于以消耗更大的成本来带动服务量
尽管相关研究[4]习惯性以民营医院服务量占比来说明民营医院在新医改背景下有良好的发展势头,但从表1、表4数据可推测民营医院服务增长量源于医院数的增加,即服务量的提高需要牺牲更大的成本。而平均每年新增35家的民营医院则大多扎堆于小规模、“门可罗雀”、短视复制品之列,未能形成“鲶鱼”效应,难以倒逼公立医院改革。这主要源于政策对民营医疗资源整合、大型民营医院的举办缺乏强有力的指示性作用。
2.2 惯性规律操纵区域医疗市场,民营资本进入代价大
医疗卫生体制犹如计划经济体制的复刻版,其行业“棋局”早在“有形之手”操控之下形成严密阵势。时至今日,区域卫生市场已被公立医疗机构分割完毕,而新医改以来,惯性的规则操纵依然存在,民营资本若想与公立医院“正面相逢”,必然损耗不少的“精力”与“兵卒”。在这样的规律之下,民营医院只能选择快速有效的差异化、缝隙经营等战略模式,如入手公立医院薄弱、利润大而高风险的妇产专科,以及转移、扩大服务区域等。
2.3 民营医院为公立医院的市场补充,二三轮病人为其主要病源
在一些国家如美国、日本、德国,民营医院是卫生服务体系中最主要的成员,承担着大部分医疗卫生服务的提供任务,但在我国,民营医院被定位为医疗服务体系的补充。而新医改未能改变其偏颇的定位,如国办发〔2010〕58号[5],其提法是:“坚持公立医疗机构为主导、非公立医疗机构共同发展……”。这意味着民营医院仍将扮演“拾遗补缺”的角色,以公立医院超负荷的病患为主要服务对象,即服务对象为医疗服务链的二三轮病患。此外,在现有制度下,民营医院又时常跌倒在获取优质病源的路径上——医保定点。因此,民营医院服务量只能小碎步而行。
2.4 人才流动性弱,资源共享机制不健全
作为新医改的一项重要内容,多点执业被视为是解决人才流动性弱的理想方案,然而在推行过程中面临重重障碍,如深圳市就遭遇从试点到紧急撤回[6]的尴尬。同时,医联体、医疗集团等资源共享机制网络群往往剔除民营医院,压迫其发展空间;而在学术科研、职称评审等方面,民营医院又难以享受公平待遇,致使人力资本增值空间狭窄,加剧了人才结构的不合理。
2.5 政策意图不明显,模糊两可的表述造成民营医院发展的困惑
新医改中“政府主导与市场机制相结合”与“坚持公立医疗机构为主导,非公立医疗机构共同发展”存在歧义。同为“主导”,政策在执行过程中明显将“政府”角色化为“公立医疗机构”。表现在:(1)行政部门未及时转变角色,惯性认为公立医疗机构才是政府主导及公益性的体现;(2)市场机制简单的认为是举办非公立医疗机构。又如“鼓励社会资本举办非营利性医疗机构”,是举办综合性医院还是专科医院,是举办大型医院还是基层医疗机构,尚未有一个明确的答复及指南。在这样模凌两可的政策意图下,民营医院面临多种发展困惑。
3 促进民营医院发展的政策建议
3.1 打破市场垄断,对部分大型公立医院进行改制
珠三角是公立卫生资源高度集中的地区,若一味鼓励民营资本举办医疗机构则相当于资源的变相浪费。因此,在空间布局上,行政主管部门应打破市场垄断,严格控制公立医院规模,以盘活存量方式对一些经营不善的一级、二级公立医院进行资源重组,对小部分大型公立医院进行股份改制或民营化转型。一方面,有利于打破行业惯性规律,促进政府卫生资源的整合与优化,增强资源流动性及医院运营弹性;另一方面,新转制后的民营医院有良好发展根基,能有效提高需求性医疗资源的效率。
3.2 构建平等的医保制度,营造公平办医环境
能否获得医保定点资格,在病源质量和范围上将有本质区别,对于民营医院发展至关重要。目前探索的医保制度改革应考虑民营医院诉求,将符合定点资格的民营医院纳入基本医保、新农合等医疗保障体系中,使其在起付线、支付标准方式上与公立医院享有同等待遇,并在服务准入、监督管理等方面一视同仁[7],营造公平办医环境,为公立医院减轻服务供给压力。
3.3 推进医师多点执业,鼓励民营医院与公立医院、医学院校实行战略合作
医师多点执业能加快医师资源的流通,促进医疗技术的切磋,缩短民营医院与公立医院之间的差距和缓解民营医院存在的危机[8]。行政部门应牵头促进公立医院与民营医院帮扶合作,允许公立医院医生到民营医院多点执业,制定权责利分配的指导政策,建立医责险制度,有序为民营医院发展提供人才技术支持。此外,鼓励医科院校与规范、有实力的民营医院形成人才战略合作伙伴,借鉴全科医师“定向培养”经验,为民营医院提供人才来源,同时,民营医院可资助贫困医学生并使其成为后备人才,赢得社会责任感的同时又为自身发展预留了空间[9]。
3.4 落实社会办医配套政策,以体现医改的初衷
医改初衷是以多元化办医体制满足多样化卫生服务需求,解决居民看病贵看病难问题。而自新医改启动以来,对于民营医院的扶持政策仍处于“面多点少”的状态,具体职能、实施细则依然短板。在此,广东省作为改革的前沿阵地,理应以身作则,积极落实各项政策,在土地、税收、融资、服务定价、学术科研等方面出台专项细则政策,发挥民营医院在医疗服务体系中的重要作用,以体现医改初衷。
3.5 厘清政策意图,明确政府、公立医院、民营医院三者之间的定位
一方面,应尽快厘清政策意图,探索最适宜卫生行业发展动态及趋势的做法及方式,鼓励引导民营资本举办老年、康复、皮肤病等专科,以避免民营医院过度同质化经营;另一方面,变革部分政策叙述,如将“坚持公立医疗机构为主导,非公立医疗机构共同发展”改为“坚持非营利性医疗机构为主导,营利性医疗机构共同发展”,以呼应“鼓励社会资本举办非营利性医疗机构”的表述。此外,应明确政府、公立医院、民营医院三者之间的关系:政府只充当行业监管者、服务购买者、市场指挥员等角色,公立医院则提供基本医疗服务、公共卫生服务等正外部性医疗服务,而民营医院可提供由政府购买的基本医疗服务,也可开展高端医疗、专科服务满足不同人群的服务需求。
[1] 王建国.广东省民营医院可持续发展的现状、问题及对策[J].现代医院,2013,13(8):1-5.
[2]邓娅,邓世雄.新医改形势下民营医院的发展方向[J].现代医院管理,2011,9(1):9-11.
[3] 孔令大,刘国恩,李林,等.新医改为民营医院带来的机遇与挑战[J].中华医院管理杂志,2013,29(9):641-645.
[4] 向前,王前,邹俐爱,等.我国民营医院发展趋势及对公立医院的影响分析[J].中国卫生经济,2013,32(5):14-15.
[5] 国务院办公厅转发发展改革委卫生部等部门关于进一步鼓励和引导社会资本举办医疗机构意见的通知[J].司法业务文选,2011(8):10-16.
[6] 邓飞.深圳医生多点自由执业搁浅引热议[N].中国经济导报,2013-09-28(B06).
[7] 朱莎,高广颖,丁欣刚,等.北京市丰台区民营医院发展现状及对策研究[J].中国医院,2011,15(1):33-36.
[8] 麦陈耀.开放医生多点执业对民营医院发展的作用[J].中华医学教育探索杂志,2014,13(4):421-423.
[9] 詹晓波,林素萍,刁鸿锦,等.关于民营医院发展几个热点问题的思考[J].卫生经济研究,2011(6):12-13.
Analysis on the situations of private hospitals in Guangdong province under new healthcare reform
WANG Lianshen,WEI Donghai, HUANG Minfang, LI Dazhuang, DING Bofeng, LI Gan// Chinese Hospitals. -2014,18(12):42-44
new healthcare reform, private hospitals, situation
Promoting private hospital development is an important role of new healthcare reform. This paper analyzed the development status of private hospitals in Guangdong province based on the data from 2007 to 2013. It shows that private hospital has increased in total number but small scale, obstetrics and gynecology hospital has become a mainstream of specialized subject. Its service area has gradually extended but gathered around the pearl river delta cities, Services continue to grow but increase the cost. Talent structure is still not reasonable despite of attracting part of talents. For further development, it suggests to break up the market monopoly, build equal healthcare environment, open multisited practice, carry out medical policy of social capital and clarify policy intentions.
2014-10-12](责任编辑 郝秀兰)
①广州医科大学,510182 广州市东风西路195号
魏东海:广州医科大学副校长、研究员
E-mail:weidhai@vip.163.com

