改良术式与传统术式治疗腮腺浅叶良性肿瘤的临床对比研究
韩永洁,葛自力
(苏州大学附属第一医院口腔科,江苏 苏州 215000)
腮腺浅叶良性肿瘤是颌面部常见的肿瘤之一,其中多形性腺瘤是腮腺浅叶良性肿瘤最常见的一种,占腮腺浅叶良性肿瘤的60%~80%[1]。就目前的治疗水平,手术是唯一能根治该疾病的方法。腮腺手术包括腮腺切除及面神经解剖两部分,经典的手术路径是耳前绕下颌角的“S”形切口,这样的设计是为了完整切除病灶并安全解剖面神经,该术式具有视野暴露充分,不易损伤面神经的特点。然而,该术式由于是大翻瓣,往往给患者带来较大的手术创伤,而且术后瘢痕明显,美观程度较差,存在暂时性面瘫、涎漏、耳周皮肤麻木等并发症。因此,许多学者对腮腺手术方式进行了改良,以减少手术创伤及术后并发症。本研究主要比较改良术式与传统术式治疗腮腺浅叶良性肿瘤的临床效果,以便更好地治疗该疾病。
1 资料与方法
1.1临床资料 选取苏州大学附属第一医院2010年1月至2013年2月收治的腮腺浅叶良性肿瘤患者90例,上述患者依据随机数字表法分为两组:传统术式组45例,其中男25例、女20例,年龄14~81(41.5±3.7)岁;病程最短3 d,最长14年,平均(3.1±2.1)年;肿瘤直径最小2 cm,最大8 cm,平均(4.6±2.3)cm;病理类型:多形性腺瘤9例,单行性腺瘤12例,腺淋巴瘤10例,神经鞘膜瘤6例,血管瘤8例。改良术式组45例,其中男27例、女18例,年龄15~80(42.1±3.4)岁;病程最短4 d,最长15年,平均(3.4±2.3)年;肿瘤直径最小3 cm,最大9 cm,平均(4.9±2.5) cm;病理类型:多形性腺瘤11例,单行性腺瘤10例,腺淋巴瘤11例,神经鞘膜瘤4例,血管瘤9例。两组患者在性别、年龄、疾病类型上比较具有均衡性。所有均经过病理诊断证实为腮腺浅叶良性肿瘤的患者[2],均有手术适应证,且签署手术知情同意书。
1.2方法 传统术式组:采用传统的手术治疗,即“S”型切口,切开皮肤、皮下组织、颈阔肌,在腮腺嚼肌筋膜浅面翻瓣,暴露出病变部位后由颊支开始解剖,在面神经各分支浅面将腮腺浅叶及肿物一并切除,并切断结扎腮腺主导,冲洗创腔,彻底止血,依次缝合腮腺嚼肌筋膜、颈阔肌、皮下神经等后橡皮片引流,术区加压包扎,术中不保留耳大神经,术后1~2 d拔除。
改良术式组:采用的是改良式,即面神经腮腺功能性切除术。先根据肿瘤病变的部位选择不同的切口,耳垂下后方,腮腺下极肿瘤由耳垂部开始,若肿瘤位于耳屏前或靠近腮腺前缘,切口起自耳轮脚根部,绕耳垂至耳垂后沟,经下颌支后缘方向下至下颌角1.5~2.0 cm稍转向前,切开皮肤、皮下组织、颈阔肌,翻瓣至肿瘤前缘稍前,切开腮腺嚼肌筋膜,游离耳大神经,妥善保护后在肿瘤周围1 cm处正常腺体分离切除肿瘤及腺体组织,若肿瘤位于腮腺后下极,则切除腮腺后下极,其他的缝合同传统术式组。术中保留腮腺主导管,结扎小导管,不特别解剖面神经,术后同样予以抗生素预防感染,术后切口引流。
1.3观察指标 记录并观察两组患者的手术时间、术中出血量、手术切口长度、面神经解剖支数、面瘫、面部凹陷畸形、涎瘘或积涎、耳周皮肤麻木、Frey综合征。结合相关的文献[3]进行面瘫、面部凹陷畸形的判定。面瘫分为三度:Ⅰ度为能闭眼,鼻唇沟轻微变浅,安静时无口角偏斜;Ⅱ度为鼻唇沟变浅较明显,闭眼不全,额纹减轻,安静时有轻微的口角偏斜;Ⅲ度为鼻唇沟消失,口角严重偏斜,额纹消失,不能闭眼。面部凹陷畸形分为三度:Ⅰ度为正面观面部对称,患侧较健侧有轻度凹陷畸形;Ⅱ度为正面观面部基本对称,左右对比患侧有明显凹陷畸形;Ⅲ度为面部明显不对称,患侧严重凹陷畸形。

2 结 果
2.1两组腮腺浅叶良性肿瘤患者切除术各项指标情况分析 改良术式组手术时间、术中出血量、切口长度、解剖面神经分支数均少于传统术式组,差异有统计学意义(P<0.05)(表1)。
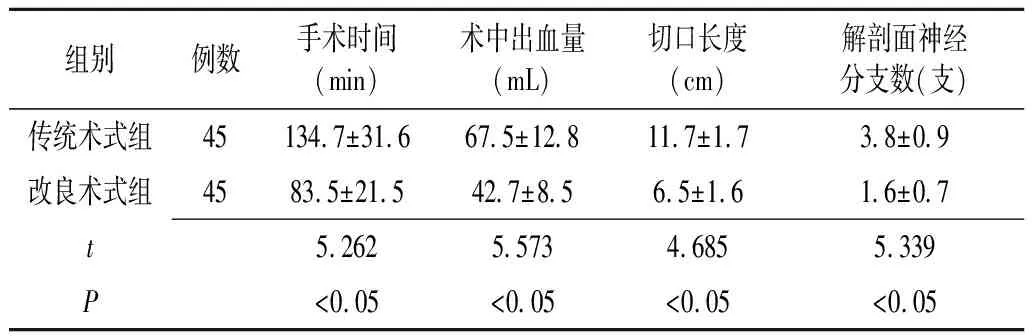
表1 两组腮腺浅叶良性肿瘤切除术各项指标情况比较分析
2.2两组腮腺浅叶良性肿瘤患者术后并发症情况比较 改良术式组面瘫、Frey综合征、涎瘘或积涎、耳周皮肤麻木、面部凹陷畸形的发生率均显著低于传统术式组(P<0.05),两组肿瘤复发率比较差异无统计学意义(P>0.05)(表2)。
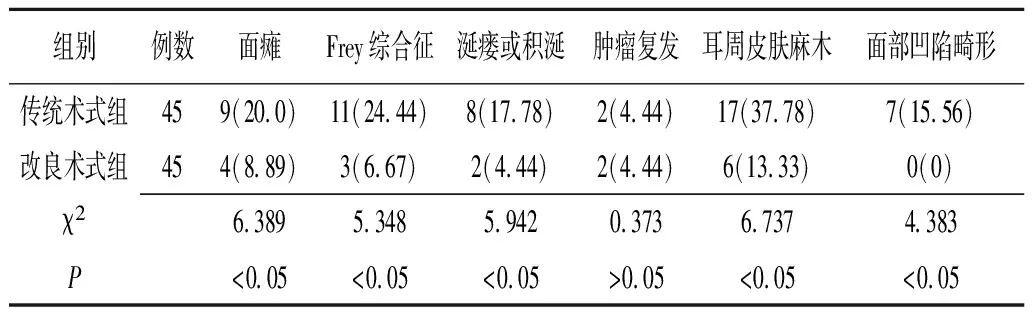
表2 两组腮腺浅叶良性肿瘤术后并发症情况比较分析 [例(%)]
2.3两组腮腺浅叶良性肿瘤患者术后面神经分级等情况的比较 两组患者术后2周、3个月、12个月在面瘫、面部畸形各分级发生率比较差异均有统计学意义(P<0.05);术后2周Frey综合征发生率比较差异无统计学意义(P>0.05),而在术后3个月、12个月比较差异有统计学意义(P<0.05)(表3)。
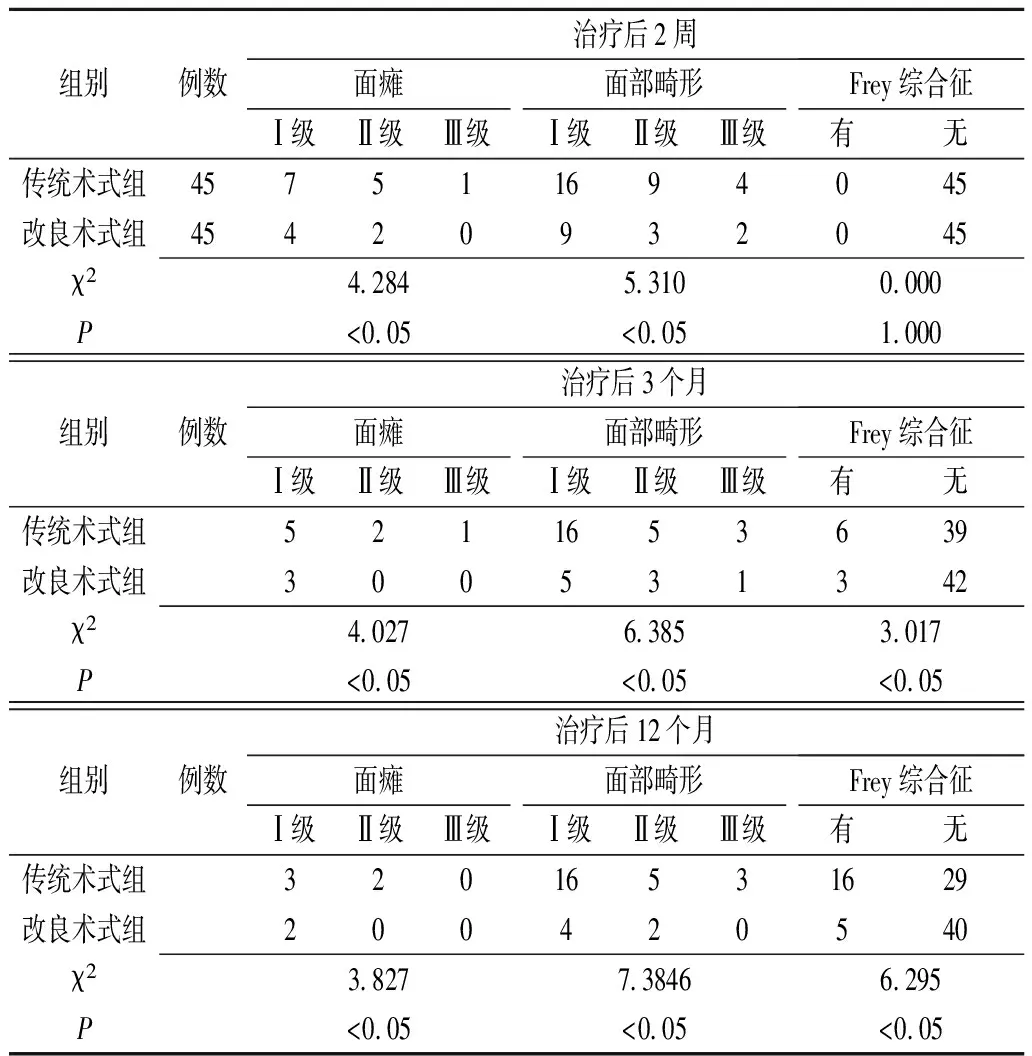
表3 两组腮腺浅叶良性肿瘤术后面神经分级等情况的比较 (例)
3 讨 论
从传统的腮腺浅叶良性肿瘤的手术方法上看,其主要是应用橡皮片引流和加压包扎。包扎则完全依赖手术操作者的经验,若压力过小则易遗留皮瓣下死腔,残留腺体受压不够而造成分泌涎液,导致皮瓣下积液,增加感染和涎瘘的风险;而压力过大则容易造成阻碍面部的血液循环和淋巴引流,导致皮瓣缺血坏死。加上加压后面部的肿胀及绷带的限制,患者有不同程度的头痛、张口受限、影响进食等不良反应。有报道指出,传统的手术方式出血量大,对周围组织的损伤大[4]。本研究结果显示,传统术式组术中出血量、手术时间等均较改良术式组显著增加,这不仅加大了患者的医源性损伤,且术后的感染可能性大。
改良术式则保留了腮腺主导管,其好处是残留腺体分泌的涎液能经主导管排入口腔,持续负压吸引可使皮瓣与组织密切相贴,无皮瓣下死腔遗留。一项对126例患者的研究指出,保留腮腺主导管和不保留腮腺主导管在术后并发症的发生率上两者相差43.73%[5]。另外一点是对切口的选择,改良术式避免了以往的“S”型切口,转变成以耳屏内切口为中心的切口,这样切口隐蔽,对患者的术后面容影响小,患者接受度高。本研究结果显示,术后2周、3个月、12个月在面部畸形上传统术式组随着时间的推移,难以好转,而改良术式组却有所好转,且畸形的发生率显著低于传统术式组。其原因是:①改良术式组胸锁采用了乳突肌瓣填补凹陷,而传统术式组未行凹陷修复,且上段胸锁突肌血供主要来自枕动脉,制作蒂在上的肌瓣具有良好的血供,术后存活率高[6]。②保留了腮腺管,对恢复腮腺分泌功能有一定的效果。有文献指出,取胸腺乳突肌前1/2宽度和浅面1/2深度使肌瓣组织量稍多于缺损量,对于修复有很大的作用[7]。
在并发症的发生上,改良术式组的耳周皮肤麻木显著低于传统术式组,这是因为改良后能在直视下暴露耳大神经和前后分支,便于解剖保留其分布在耳廓背部和乳突区的分支,避免了因切断耳大神经和后支造成的耳垂麻木感[8],且本研究中未出现传统术式的耳垂感觉功能完全丧失的情况。有文献指出,采用保留腮腺筋膜、筋膜隔离等对于避免交感神经和副交感神经的异常连结上有明显的作用,不会造成术区的皮肤潮红和出汗情况[9]。这在本研究中也有体现。但是,根据文献[10]的情况看,无论两者的术式如何改进,胸腺乳突肌肌瓣的填塞均无法阻止肿瘤复发的可能,这与本研究的结果是一致的,但是具体的原因仍有待临床进一步探讨。
[1] 柴松岭,张珑珑,高璐,等.腮腺浅叶良性肿瘤包膜外切除术与浅叶切除术的比较研究[J].口腔医学研究,2012,28(1):80-82.
[2] 冯桂花,冯维,申秀梅,等.区域性切除术与腺体浅叶切除术治疗腮腺浅叶良性肿瘤的比较研究[J].口腔医学研究,2012,28(9):920-922.
[3] 曾钟杰,吴波,毕丹,等.全麻下腮腺浅叶切除加面神经解剖术治疗腮腺浅叶良性肿瘤50例临床分析[J].重庆医学,2012,41(28):2947-2948.
[4] 张小萌,杨成章.腮腺浅叶良性肿瘤功能性手术的初步探讨[J].临床耳鼻咽喉头颈外科杂志,2011,25(15):678-680.
[5] 杨文华,孙庚林,吴炜,等.腮腺浅叶良性肿瘤部分切除术与传统切除术的临床效果观察[J].天津医药,2011,37(6):507-508.
[6] 王纯.腮腺浅叶良性肿瘤区域性切除术与浅叶切除术的临床疗效分析[J].海南医学,2011,22(8):75-76.
[7] 王思明,南欣荣,阴旭斌,等.功能性腮腺切除术治疗腮腺浅叶良性肿瘤的临床研究[J].口腔医学研究,2011,24(1):75-77.
[8] 邱建平,郭爱军,谢乐,等.腮腺浅叶良性肿瘤不同术式的临床疗效分析[J].实用医学杂志,2012,28(22):3771-3772.
[9] 戴杰,施更生,童永青,等.腮腺浅叶良性肿瘤部分切除术的临床应用探讨[J].口腔医学,2012,32(3):191-192.
[10] 赵运流,高志.腮腺部分切除术治疗腮腺浅叶良性肿瘤(附41例临床病例)[J].口腔颌面外科杂志,2011,17(1):72-73.

