桥本甲状腺炎不同时期的彩色多普勒超声表现分析
刘博文1,王青平殷 丽王娟娟桑志萍许瑞霞
(1 山西医科大学,山西 太原 030001;2 山西省地方病防治研究所,山西 临汾 041000)
桥本甲状腺炎不同时期的彩色多普勒超声表现分析
刘博文1,2王青平2殷 丽2王娟娟2桑志萍2许瑞霞2
(1 山西医科大学,山西 太原 030001;2 山西省地方病防治研究所,山西 临汾 041000)
桥本甲状腺炎;多普勒超声表现
桥本甲状腺炎(HT)又叫慢性淋巴细胞性甲状腺炎、淋巴瘤样甲状腺肿等,是一种自身免疫性甲状腺炎。HT起病隐匿,发病缓慢,临床表现不明显,患者主因颈部不适感、颈部增粗或肿块前来就诊。HT常合并其他甲状腺疾病,再者因为其发展阶段的不同,导致了其超声表现复杂多样。本文回顾分析了80例经临床确诊的HT的超声图像特征,总结并探讨超声显像对HT发病不同时期的诊断及鉴别诊断价值。
1 资料与方法
1.1 临床资料:本组患者80例,其中女74例,男6例,年龄12~72岁。均为我院首诊的HT患者。诊断标准符合《中国甲状腺疾病诊治指南》[1]。将患者按实验室检查结果分组,甲亢组(T3、T4升高或正常,TSH降低;TGAb、TMAb升高),正常组(T3、T4、TSH正常;TGAb、TMAb升高),甲减组(T3、T4或T4降低,TSH升高;TGAb、TMAb升高)。80例中77例TGAb升高明显,75例TMAb升高明显;80例HT中 6例合并结节性甲状腺肿,2例合并甲状腺乳头状癌,1例合并甲状舌骨囊肿。
1.2 仪器与方法:采用PHLIPS iE33型、SIEMENS ACUSON×150型,探头频率8~12 MHz。患者仰卧位,肩部抬高,头后仰,使颈部充分暴露。先用二维超声多切面反复扫查,注意探头轻放于皮肤上,切勿加压,测量甲状腺大小。二维观察甲状腺内部回声,病灶的数目、范围、边界、有无钙化,腺体回声与同侧颈前肌群回声相比较。再用CDFI观察腺体内血流状况、病灶内及周边血流分布。
2 结 果
2.1 HT甲状腺的大小:甲状腺超声正常长径(上下径)4.0~5.5 cm,宽径(左右径)2.0~2.5 cm,主要按厚径(前后径)区分甲状腺大小,男性>1.8 cm,女性>1.5 cm为甲状腺肿大。测量结果如下:
桥本甲状腺炎患者甲状腺肿大例数:甲亢组(9例):肿大2例(22.2%),正常7例(77.8%);正常组(30例):肿大12例(40%),正常18例(60%);甲减组(41例):肿大19例(46.3%),正常22例(53.7%)。

表1 桥本甲状腺炎不同时期的声像图特征分布
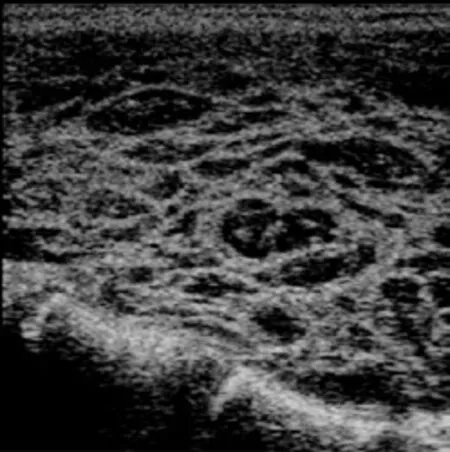
图1 二维超声显示甲状腺实质呈不规则网格状结构
2.2 HT不同时期其血流状况不尽相同:本组80例患者中,甲亢组中4例(44.51%)表现为较丰富/丰富血流信号;正常组中25例(86.2%)表现为少量血流信号;甲减组中20例(47.6%)表现为较丰富/丰富血流信号;甲亢组、正常组、甲减组分别3例(33.3%)、2例(6.9%)、6例(14.3%)表现为“火海征”。
HT不同时期声像图各具特点,但多数表现为弥漫性减低增粗型(并线样/网格样高回声),甲亢组中5例(55.5%),正常组中8例(75%),甲减组中43例(91.5%),典型的病例图像见图1。具体声像图特征见表1。
3 讨 论
HT在自身免疫性甲状腺疾病中位居榜首,好发年龄为30~50岁,青年女性常见。本组80例HT患者,男女比例为1∶12,平均年龄为36岁。由于本病临床表现不典型,且可伴发如类风湿性关节炎、哮喘、特发性血小板减少性紫癜、糖尿病等其他免疫系统疾病,近年来还发现了与本病相关的甲状腺淀粉样变、自身免疫性甲状腺炎相关性脑炎(桥本脑病)等,给本病的诊疗带来了不少困难。
本组患者中,甲亢组中22.2%的患者甲状腺肿大,正常组中40%的患者甲状腺肿大,甲减组中46.3%的患者甲状腺肿大。说明在HT后期,由于大量的滤泡细胞破坏,淋巴细胞的浸润及广泛纤维化,导致甲状腺的肿大。HT出现甲状腺肿大主要以前后径及峡部增厚明显,其中27例峡部增厚明显,占81.8%。30例对称性肿大,3例不对称性肿大。HT甲状腺大小正常47例中有15例峡部偏厚。早期质地较韧富有弹性,由于胶质含量少,中后期因广泛纤维化而导致质地坚硬,部分有结节感。
HT的实质内血流状况表现各异,大部分以较丰富/丰富的血流信号为主要表现形式。甲状腺功能正常组,有25例(86.2%)表现为少量的散在的血流信号。甲减组,有20例(47.6%)血流信号丰富,6例(14.3%)表现为“火海征”,这两项占61.9%,Lagalla等[2]认为主要是因为增高的促甲状腺激素(TSH),刺激甲状腺组织增生,血供增多所致。甲亢组4例(44.5%),血流信号丰富,3例(33.3%)表为“火海征”,这两项占77.8%,可能是由于出于代偿性机制:由于桥本甲状腺不是单纯的内分泌紊乱,还包括腺体内部结构的破坏和甲状腺储备的释放,增多的甲状腺激素可刺激交感神经,使外周血管扩张,血流加速,以增加对甲状腺激素的运输能力,此外炎症的发生对其产生也产生一定的影响[3]。
80例患者中,甲亢组55.5%,正常组中75.0%,甲减组中91.5%的患者表现为弥漫型减低增粗型(HT实质回声减低的病理基础为早期滤泡萎缩及淋巴细胞浸润为主导,且减低程度与甲状腺激素水平呈正相关,与TSH呈负相关[4]),并伴有线样或网格样高回声,多数学者认为其病理基础为甲状腺滤泡的大量破坏至消失,而小叶间隔的纤维组织不同程度的增生,并伴有玻璃样变性。可见HT患者不管甲状腺功能处于哪个时期,均可出现线样或网格样高回声,尤以甲减期更为多见。如果是甲状腺两侧叶淋巴细胞浸润程度不一样,可表现为两侧叶回声不对称。本组中有1例患者表现为:左叶腺体回声增强不均匀,右叶减低不均匀合并有囊实性结节伴边缘点状钙化,峡部偏右侧合并无回声肿物,内可见大量光点漂浮。由于纤维组织的增生,可见实质分隔成大小不等的结节样回声区。
还应注意HT的鉴别诊断。局限性的HT与亚急性甲状腺炎相鉴别:亚急性甲状腺炎又叫De Quervain甲状腺炎或巨细胞甲状腺炎,声像图特征:不规则的回声减低区,典型的有“冲洗过征”;CDFI:回声减低区内无明显血流信号,周边可见较丰富血流。主要结合颈部有明显的压痛感及血沉增高,早期激素水平增高、吸碘率降低的双向分离现象做出诊断。结节型HT与结节性甲状腺肿大、甲状腺癌、淋巴瘤鉴别。结节性甲状腺肿声像图特征:一般表现为多个大小不等、回声不均的结节、结节的边界模糊,没有明显的包膜,可发生囊性变及钙化;CDFI:结节周边可有点状或绕行的血流信号。淋巴瘤:HT是已知的唯一危险因子。声像图特点:和残余甲状腺组织相比,肿瘤呈显著低回声;肿瘤后方出现回声增强,这两个特点是甲状腺淋巴瘤和严重慢性甲状腺炎、腺瘤样甲状腺肿的鉴别要点。甲状腺癌声像图特征:多呈实性低回声,边界不清,形态不规则,可伴发沙砾样钙化;CDFI:内部血流信号较丰富,多伴有分支血流信号。结节型HT有时与上述疾病在超声上难鉴别,必要时可行甲状腺细针穿刺和细胞学检查。
4 结 论
绝大多数HT的超声表现为弥漫性回声减低合并线样或网格样高回声,以峡部增厚为明显,CDFI:较丰富血流信号,可伴有“火海征”这一特异性,但因疾病临床的复杂性,HT处于不同的时期,又各自具有不同的特点,所以超声做出诊断时,也应询问病史并结合实验室及吸碘率检查,综合分析做出综合判断,减少彩色多普勒检查对桥本甲状腺炎的误诊率及漏诊率。
[1] 中华医学会内分泌学分会.中国甲状腺疾病诊治指南—甲状腺疾病的实验室及辅助检查[J].中华内科杂志,2007,4(8):697-702.
[2] Lagalla R,Caruso G.Echo-color Doppler in the study of hypothyroiditism in the adult[J].Radiol Med Torino,1993,86(2): 281.
[3] 燕山,詹维伟.甲状腺与甲状旁腺超声影像学[M].北京:科学技术文献出版社,2009:87-97.
[4] Schiemann U,Acenhaus W.Relationship of clinica features and laboratory parameters to thyroid echogenicity measured bstandardized grey scale ultrasonography[J].Med Sci Monit,2003,9(4): 49-53.
R445.1;R581.4
:B
1671-8194(2014)33-0121-02

