肾科重症监护病房脓毒症急性肾损伤患者的临床特征及转归
张志宏 李世军 谢红浪 许书添 何群鹏 郭锦洲 刘志红
近年来危重症患者急性肾损伤(AKI)的发生率居高不下[1]。多中心的流行病学研究显示,危重症患者并发AKI发生率高达18%~73%,其中半数以上需要肾脏替代治疗[2],总死亡率波动于20%~47%[3,4]。脓毒症在重症监护病房(ICU)中发生率较高,也是AKI重要的致病因素[5]。肾脏支持治疗研究(Beginning and Ending Supportive Therapy for the Kidney,BEST)显示综合性ICU中AKI的发生47.5%可归因于脓毒症[6]。与综合性ICU相比,肾科ICU(RICU)住院患者具有特殊的临床特征:一方面,肾脏本身即存在病变,蛋白尿、血尿症状突出;另一方面,肾脏原发病往往需要接受长期的免疫抑制治疗,患者免疫机能低下。目前,关于RICU住院患者脓毒症AKI的临床研究极少,其临床特征及肾功能转归的规律有待探讨。本文回顾性分析RICU脓毒症AKI患者的临床资料,分析患者临床特征、ICU治疗经过及肾功能转归相关影响因素。
资料与方法
研究对象2009-07-01至2013-01-01收住南京军区南京总医院RICU的患者。根据转出RICU时病情,将脓毒症AKI患者分为三组:组Ⅰ(死亡)、组Ⅱ(肾功能无改善)和组Ⅲ(肾功能改善)。
诊断和评判标准脓毒症AKI目前暂无公认的定义,一般认为同时符合脓毒症及AKI的诊断标准,并排除存在的非感染相关因素如泌尿系梗阻、对比剂及肾毒性药物使用[7]。其中脓毒症诊断标准参考2012年修订的《拯救脓毒症运动:严重脓毒症和脓毒症休克管理指南》[8],即有感染证据并符合以下任意2条:(1)体温>38℃或<36℃;(2)心率>90次/min;(3)呼吸频率>20次/min或动脉血PaCO2<32 mmHg(4.26 Kpa);(4)白细胞计数(WBC)>12×109/L或幼稚粒细胞比例>0.1。脓毒性休克指脓毒症患者进行充分液体复苏情况下仍持续存在的低血压状态(平均动脉压<70 mmHg,或收缩压<90 mmHg )。AKI诊断标准参考改善全球肾脏病预后组织(KDIGO)新近公布的临床实践指南[9],即(1)48h内血清肌酐(SCr)上升≥26.5 μmol/L(0.3 mg/dl);或(2)SCr上升至≥30%基础值1.5倍;或(3)尿量<0.5 ml/kg·h,持续6h以上。根据SCr升高程度将AKI分为3期,1期SCr达基础值1.5~1.9倍或上升≥26.5 μmol/L;2期SCr达基础值2.0~2.9倍;3期SCr达基础值3倍,或升至≥353.6 μmol/L(4.0 mg/dl),或开始肾脏替代治疗。多器官功能衰竭(MODS)评分参考Marshall等提出的评分标准,以6个脏器系统的指标衡量,每个系统得分有0~4五个级别,各系统最高分总和即为MODS[10]。接受免疫抑制治疗指患者规律使用糖皮质激素、环孢素、他克莫司、霉酚酸酯、雷公藤多苷等治疗4周以上,且停药距离脓毒症发病不超过2周。血管活性药物指观察期间为维持患者血流动力学稳定静脉使用的去甲肾上腺素、多巴酚丁胺、垂体后叶素。
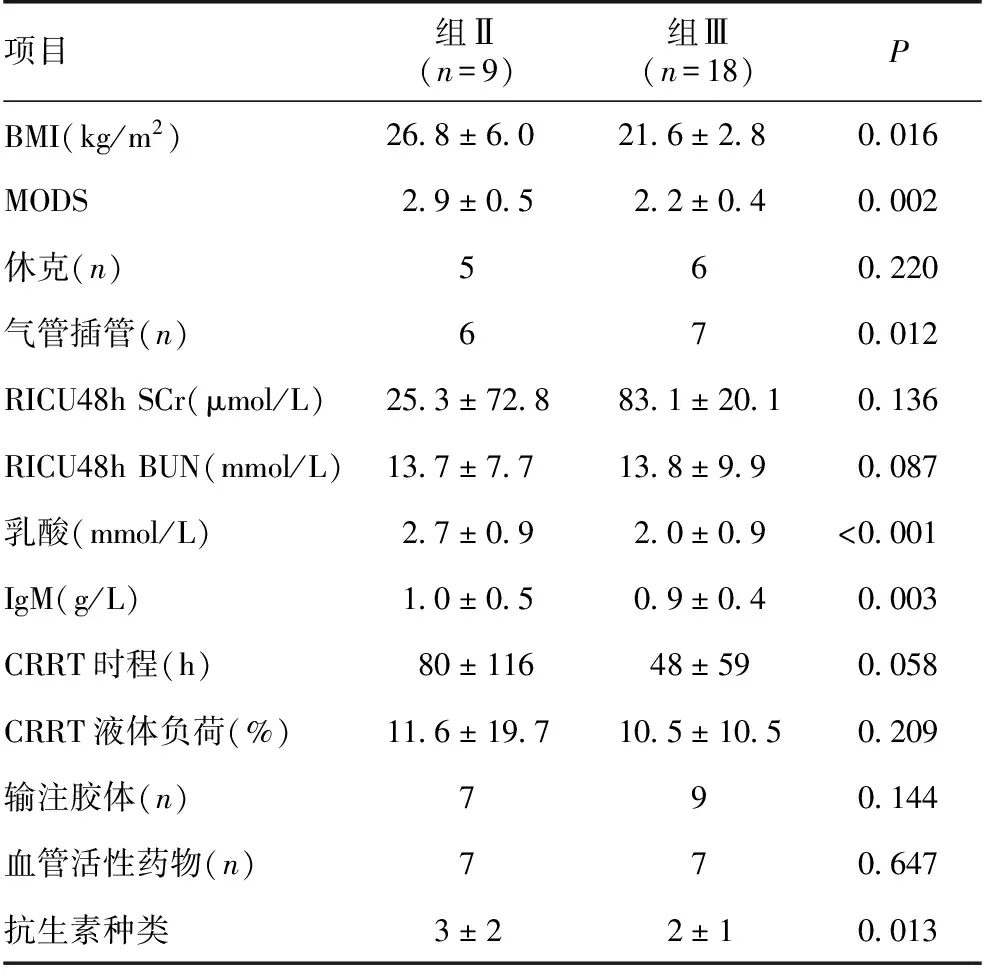
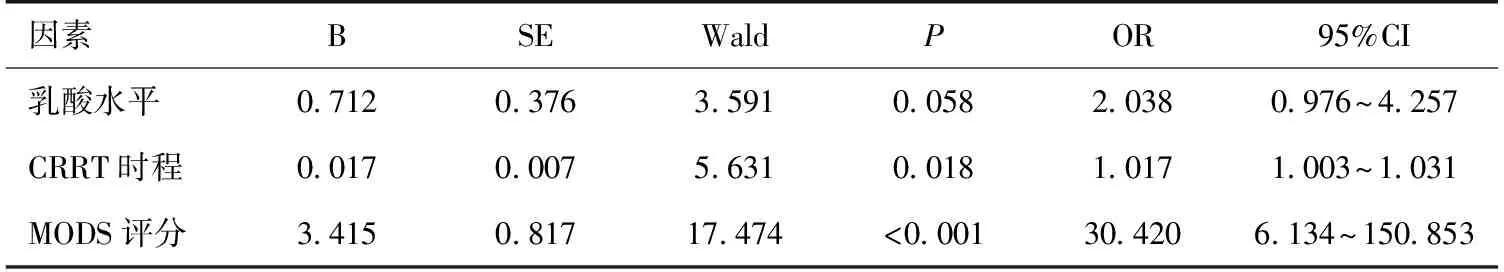
预后判断观察患者转出RICU时的生存及肾功能转归情况,其中肾功能转归包括改善和无改善,前者包括肾功能完全恢复(即SCr≤150%基础值)和部分恢复(即150% 一般情况1 425例患者转入RICU 48h内符合AKI诊断标准者321例(22.5%),其中同时满足脓毒症诊断标准者32例,占AKI患者9.9%,全部患者2.2%。32例脓毒症AKI患者男性17例(53.1%),女性15例(46.9%);年龄18~78岁(47.4±18.9岁);入院基础SCr水平91.9±42.4 μmol/L(46.9~282.9 μmol/L)。 根据转出ICU时病情,将脓毒症AKI患者分为三组:组Ⅰ5例(15.6%)、组Ⅱ 9例(28.1%)和组Ⅲ 18例(56.3%)。组Ⅰ患者入院时体质量指数(BMI)较其余2组差异有统计学意义(P<0.05),但年龄、性别、基础SCr水平、合并危险因素及免疫抑制治疗情况差异均无统计学意义(表1)。 转入RICU48h时3组患者临床资料比较AKI分期:1期4例(12.6%),2期14例(43.7%),3期14例(43.7%)。合并脓毒性休克16例(50%)。3组患者真菌培养阳性率、脓毒性休克例数、WBC、乳酸(Lac)、SCr、尿素(BUN)、IgM和MODS的差异均有统计学意义(P<0.05),而感染部位、尿量、尿蛋白定量、尿沉渣红细胞计数、血红蛋白(Hb)、C反应蛋白(CRP)、白蛋白(Alb)、淋巴细胞计数、AKI分期的差异均无统计学意义(表2)。 表1 3组患者入院时基本资料 表2 三组患者入住肾科重症监护病房48h临床资料 三组患者RICU治疗情况比较RICU治疗天数12.6d(2~63d),其中26例(81.2%)患者接受连续性肾脏替代治疗(CRRT)治疗,CRRT时程77.5±58.5h (12~230h)。三组患者气管插管例数、CRRT持续时程、CRRT液体负荷(即CRRT出超量与患者体质量比值,P=0.073)、输注胶体例数、应用血管活性药物例数及联合使用抗生素种类的差异均有统计学意义,但CRRT治疗剂量差异无统计学意义(表3)。 表3 三组患者RICU治疗情况比较 肾功能转归相关因素分析单因素分析显示,转出RICU时患者的肾功能转归与BMI、MODS、气管插管、BUN、Lac、IgM、CRRT时程和抗生素种类均相关(P<0.10),多因素Logistic回归分析显示转出RICU时肾功能转归仅与MODS、Lac水平及CRRT时程相关(P<0.05)(表4,5)。 表4 患者肾功能转归单因素分析 表5 患者肾功能转归多因素Logistic分析 近年来,危重症患者并发AKI愈发引起关注,国内最新报告综合性ICU中AKI发生率为30.7%[11]。而脓毒症导致AKI的发生率更高,近期一项多中心研究对4 532例脓毒症休克患者进行的回顾性分析显示,AKI发生率高达64.4%[12]。 本研究针对RICU住院患者,首次以较大样本量的病例观察报道该类人群脓毒症AKI的临床特征及预后。根据观察结果,本研究初步提出RICU住院患者脓毒症AKI的4个临床特征。第一,RICU住院患者发生AKI的首要病因并非脓毒症,有别于综合性ICU。本研究中AKI总体发生率为22.5%,低于前述国内综合性ICU中AKI的发生率(30.7%)[11],更重要的是脓毒症AKI仅占AKI患者的9.9%,占全部患者的2.2%,均显著低于前述BEST研究(47.5%[6])或Bagshaw等[12]研究报道(64.4%)。分析其潜在原因,首先是RICU收治的患者无外伤或手术等感染危险因素;其次是本研究预先排除了肾脏自身病变进展及肾毒性药物使用,因此推测患者发生AKI的主要诱因为有效容量不足所致肾缺血性损伤。肾脏病患者有效容量不足的原因包括大量蛋白尿、过度限水及利尿剂使用等。对RICU住院患者,由于肾脏本身病变,调节水、电解质平衡能力减退,需格外重视对有效容量的评估。Kalantari等[13]新近的综述总结了多种静态及动态监测容量平衡状态的技术,提出对危重症患者综合利用多种手段评估容量状态。第二,本研究发现半数以上脓毒症AKI患者同时合并免疫抑制剂使用和慢性肾脏病(CKD)病史;前者表现为患者入院时淋巴细胞特别是T淋巴细胞计数均显著低下,提示肾脏病患者应用免疫抑制剂治疗过程中应加强监测,避免过度抑制机体免疫机能,增大机会性感染风险;而对于合并CKD病史,已有研究指出CKD是综合性ICU住院患者脓毒症AKI的独立危险因素[12,14]。由于RICU住院患者CKD发生率较高,理论上发生脓毒症AKI的风险并不低。第三,本研究中患者感染途径以呼吸道来源为主,这有别于综合性ICU或外科ICU,后者往往以创面或腹腔感染更为常见。此外,对病原体来源,本研究中革兰阴性细菌和真菌感染发生率相对较高,既往有研究指出综合性ICU脓毒症AKI患者血培养革兰阴性细菌的阳性率较高[14,15];但本研究中死亡患者的微生物培养均提示为真菌感染,推测与患者免疫机能过度抑制有关,真菌感染是否影响脓毒症AKI患者的生存尚不清楚,有待于进一步扩大样本量观察。第四,本研究发现脓毒症AKI患者合并休克、贫血、高乳酸血症、多器官受累较为普遍,且AKI分期较高(2~3期);多因素回归分析进一步显示多器官受累、乳酸水平与预后相关,而尿蛋白水平、尿沉渣红细胞计数、血WBC、肾功能状态均与预后无关。关于肾功能对患者预后的影响,既往有研究指出肾功能损害程度是患者预后的独立危险因素[16]。本研究由于MODS评分系统更全面反映机体各脏器功能状态,其中包含肾功能指标,因而肾功能损害程度仍可影响患者预后。 本研究中患者与综合性ICU患者类似,均接受了气管插管机械通气、应用血管活性药物、输注胶体、联合应用抗生素等措施治疗;此外,超过80%的患者接受了CRRT治疗;对上述治疗措施进行的多因素回归分析显示,仅CRRT时程与肾功能转归有关。分析这可能与脓毒症“炎症风暴”影响全身脏器功能有关,气管插管机械通气、应用血管活性药物、输注胶体、联合应用抗生素等措施只针对脓毒症病理生理过程的某个方面或阶段,效果必然有限。以脓毒症肾损害为例,Langenberg等[17]利用脓毒症休克动物模型发现,AKI的发生与肾血管床的功能障碍有关,仅纠正全身低血压或肾脏低灌注状态不能预防AKI。而CRRT治疗特别是高容量血液滤过(HVHF)不仅有调节容量、电解质及酸碱平衡作用,更为重要的是对炎症介质的非选择性清除,有利于控制炎症进展,恢复内环境稳态[18,19]。从控制脓毒症炎症反应的角度,置换剂量和治疗时程是实施CRRT治疗需要重点考虑的两个方面。就前者而言,本研究中三组患者CRRT置换剂量均显著高于35 ml/(kg·h),回归分析显示置换剂量与肾脏转归无关,这与新近报道的IVOIRE研究结论类似。IVOIRE研究是一项在欧洲完成的前瞻性、多中心、随机、开放标签的临床试验,该研究比较脓毒症休克伴AKI患者接受HVHF(70 ml/(kg·h))与常规血液滤过[SVHF,35 ml/(kg·h)]治疗对预后的影响。最终137例(HVHF 66例,SVHF 71例)患者纳入分析,结果两组患者28d死亡率及治疗后早期的血流动力学指标、器官功能状态均无显著性差异[20]。对于CRRT时程,本研究发现其与预后显著相关,而CRRT开始时机对于时程的影响毋庸置疑。遗憾的是,目前仍缺乏公认的标准指导CRRT开始时机,有待于进一步研究。 本研究为单中心回顾性设计,以转出RICU为观察终点,可能存在资料选择偏倚、观察时限较短等缺陷。但本研究基于RICU住院患者这一特殊人群,提出肾脏病患者发生脓毒症AKI有别于综合性ICU的重要临床特征,(1)脓毒症AKI发病率远低于综合性ICU;(2)接受免疫抑制治疗及合并CKD患者发病风险高;(3)呼吸道为主要感染途径;(4)多器官受累、lac水平和CRRT时程与预后相关,而尿蛋白水平、尿沉渣红细胞计数、血WBC及肾功能状态均与预后无关。最后,由于CRRT时程/开始时机对预后的显著影响,本研究认为有必要对此深入探讨。 1Kellum JA.Acute kidney injury.Crit Care Med,2008,36 (4 Suppl):S141-S145. 2Hoste EA,Schurgers M.Epidemiology of acute kidney injury:how big is the problem? Crit Care Med,2008,36 (4 Suppl):S146-S151. 3Bagshaw SM,George C,Bellomo R; ANZICS Database Management Committee.Early acute kidney injury and sepsis:a multicentre evaluation.Crit Care,2008,12:R47. 4Bagshaw SM,George C,Dinu I,et al.A multi-centre evaluation of the RIFLE criteria for early acute kidney injury in critically ill patients.Nephrol Dial Transplant,2008,23(4):1203-1210. 5Bagshaw SM,Uchino S,Bellomo R,et al.Septic acute kidney injury in critically ill patients:clinical characteristics and outcomes.Clin J Am Soc Nephrol,2007,2(3):431-439. 6Uchino S,Kellum JA,Bellomo R,et al.Acute renal failure in critically ill patients:A multinational,multicenter study.JAMA,2005,294(7):813-818. 7Honore PM,Jacobs R,Joannes-Boyau O,et al.Septic AKI in ICU patients.diagnosis,pathophysiology,and treatment type,dosing,and timing:a comprehensive review of recent and future developments.Annals of Intensive Care,2011,1(1):32. 8Dellinger RP,Levy MM,Rhodes A,et al.Surviving Sepsis Campaign:International Guidelines for Management of Severe Sepsis and Septic Shock:2012.Crit Care Med,2013,41(2):580-637. 9Kidney disease:Improning Global Dutcomes(KDIGO) Acute Kidney Injury Group.KDIGO clinical practice guideline for acute kidney injury.Kidney Int suppl,2012,2:1-138. 10 Rocker G,Cook D,Sjokvist P,et al.Clinician predictions of intensive care unit mortality.Crit Care Med,2004,32(5):1149-1154. 11 Du B,An Y,Kang Y,et al.Characteristics of critically ill patients in ICUs in Mainland China.Crit Care Med,2013,41(1):84-92. 12 Bagshaw SM,Lapinsky S,Dial S,et al.Acute kidney injury in septic shock:clinical outcomes and impact of duration of hypotension prior to initiation of antimicrobial therapy.Intensive Care Med,2009,35(5):871-881. 13 Kalantari K,Chang JN,Ronco C,et al.Assessment of intravascular volume status and volume responsiveness in critically ill patients.Kidney Int,2013,83(6):1017-1028. 14 Suh SH,Kim CS,Choi JS,et al.Acute kidney injury in patients with sepsis and septic shock:risk factors and clinical outcomes.Yonsei Med J,2013,54(4):965-972. 15 Plataki M,Kashani K,Cabello-Garza J,et al.Kor DJ,et al.Predictors of acute kidney injury in septic shock patients:an observational cohort study.Clin J Am Soc Nephrol,2011,6(7):1744-1751. 16 Oppert M,Engel C,Brunkhorst FM,et al.Acute renal failure in patients with severe sepsis and septic shock--a significant independent risk factor for mortality:results from the German Prevalence Study.Nephrol Dial Transplant,2008,23(3):904-909. 17 Langenberg C,Wan L,Egi M,et al.Renal blood flow and function during recovery from experimental septic acute kidney injury.Intensive Care Med,2007,33(9):1614-1618. 18 Ronco C,Tetta C,Mariano F,et al.Interpreting the mechanism of continuous renal replacement therapy in sepsis:the peak concentration hypothesis.Artif Organs,2003,27(9):792- 801. 19 Honoré PM,Matson JR.Extracorporeal removal for sepsis:acting at the tissue level-The beginning of a new era for this treatment modality in septic shock.Crit Care Med,2004,32(3):896- 897. 20 Joannes-Boyau O,Honoré PM,Perez P,et al.High-volume versus standard-volume haemofiltration for septic shock patients with acute kidney injury (IVOIRE study):a multicentre randomized controlled trial.Intensive Care Med,2013,39(9):1535-1546.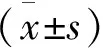
结 果
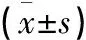

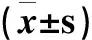
讨 论

