股骨颈骨折空心加压螺钉内固定后股骨头坏死分析
顾小明,黄立新
(1.靖江市人民医院骨科,江苏 靖江 214500;;2.苏州大学附属第一人民医院骨科,江苏 苏州 200072)
本研究对本院2001年1月1日至2010年12月31日病历资料完整的空心加压螺钉治疗股骨颈骨折185 例患者进行了回顾分析,随访观察空心加压螺钉治疗股骨颈骨折的疗效,探讨术后并发股骨头坏死的危险因素,为临床股骨颈骨折治疗提供决策。
1 资料与方法
1.1 临床资料 2001年1月1日至2010年12月31日期间我院骨科共收治434 例股骨颈骨折患者,选择内固定者235 例,其中行空心加压螺钉内固定的有211 例,获得完整随访资料的有185 例,本研究对185 例空心加压螺钉内固定治疗股骨颈骨折患者进行了随访观察。
1.1.1 纳入标准 a)年龄大于18周岁;b)单纯、单侧股骨颈骨折;c)所有病例均采用3枚空心加压螺钉内固定,而且内固定有效:3枚螺钉品字形排列,相互平行或螺钉间相互交叉成角<100°,螺钉头端距离股骨头软骨面下方约5 mm,螺纹超过骨折线。d)病例随访3年以上。
1.1.2 排除标准 a)病理性骨折;b)存在诱发股骨头无菌坏死的高危因素(如:大剂量激素使用者、酗酒等)。
1.1.3 一般资料 185 例患者,年龄为25~81 岁,平均52.6 岁,其中男87 例,平均年龄51.2 岁(25~79 岁);女98 例,平均年龄53.8 岁(30~81 岁)。骨折按Garden分型,Ⅰ型3 例,Ⅱ型35 例,Ⅲ型108 例,Ⅳ型39 例。复位方法:闭合复位149 例,切开复位36 例。受伤至手术时间:≤3 d 61 例,4~7 d 108 例,>7 d 16 例。
1.2 评价方法
1.2.1 复位质量判断标准采用Garden指数[1]测量 根据术后第2天摄X线片评估骨折复位质量,采用Garden对线指数(即正位片股骨干内缘与股骨头内侧压力骨小梁之间的夹角,侧位股骨头纵轴与股骨颈纵轴的夹角)来评定并分级,Ⅰ级(优):正位指数在160°,侧位180°;Ⅱ级(良):正位指数155°~180°,侧位155°~180°;Ⅲ级(可):正位指数<150°或侧位>180°;Ⅳ级(差):正位指数<150°,同时侧位>180°。
1.2.2 股骨头坏死判断标准 股骨头坏死根据术后随访X线片,按照Ficat股骨头坏死分型方法[2]确定,共分6期。0期:系指患者无症状,X线片正常;Ⅰ期:X线片表现正常,或有轻度弥漫性骨质疏松,50%患者有疼痛和髋关节活动受限症状;Ⅱ期:X线片示广泛的骨质疏松,有散在的骨硬化或囊性变,股骨头的轮廓正常,临床症状明显;过渡期介于Ⅱ期和Ⅲ期之间的过渡期病损,表现为软骨下骨折(半月征)、股骨头局灶性变扁,头塌陷在2 mm以内;Ⅲ期:X线片示股骨头内硬化、囊变,股骨头塌陷大于2 mm,有新月征,关节间隙正常,临床症状明显加重;Ⅳ期:骨关节炎期,X线片示股骨头塌陷,关节间隙变窄,关节软骨丢失,临床症状疼痛明显,髋关节各项活动明显受限。
1.2.3 术后髋关节功能评价 采用Harris评分标准:满分100分,得分越高,髋关节功能越好。从疼痛、功能、畸形、运动4方面进行疗效评价。Harris评分(90~100分为优,80~89分为良,70~79分为可,70分以下为差)。
1.3 统计学处理 应用SPSS 16.0软件进行统计学处理,各指标数据均为计数资料,用率(%)表示,差异比较采用卡方检验,不同因素对股骨头缺血性坏死的影响采用Logistic回归分析,得出与股骨头坏死相关因素。P<0.05有统计学意义。采用比值比(odds ratio,OR)及其95%可信区间(CI)表示关联强度,检验水准ɑ=0.05。
2 结 果
2.1 一般结果 185 例患者获3~10年(平均5.5年)随访,其中发生股骨头缺血坏死者28 例,发生率15.14%。发生股骨头坏死时间为3~55个月,平均26.5个月。185 例病髋关节功能Harris评分,优良率为80.5%。
2.2 不同因素时股骨头坏死发生率比较 分析结果如表1所示,不同骨折Garden分型、复位质量(Garden指数)、不同外伤至手术时间、术后开始部分负重的时间,股骨头坏死的发生率差异明显,均有统计学意义(P<0.05);不同性别、年龄、复位方式、内固定是否取出,股骨头坏死的发生率差异不明显,均无统计学意义(P>0.05)。
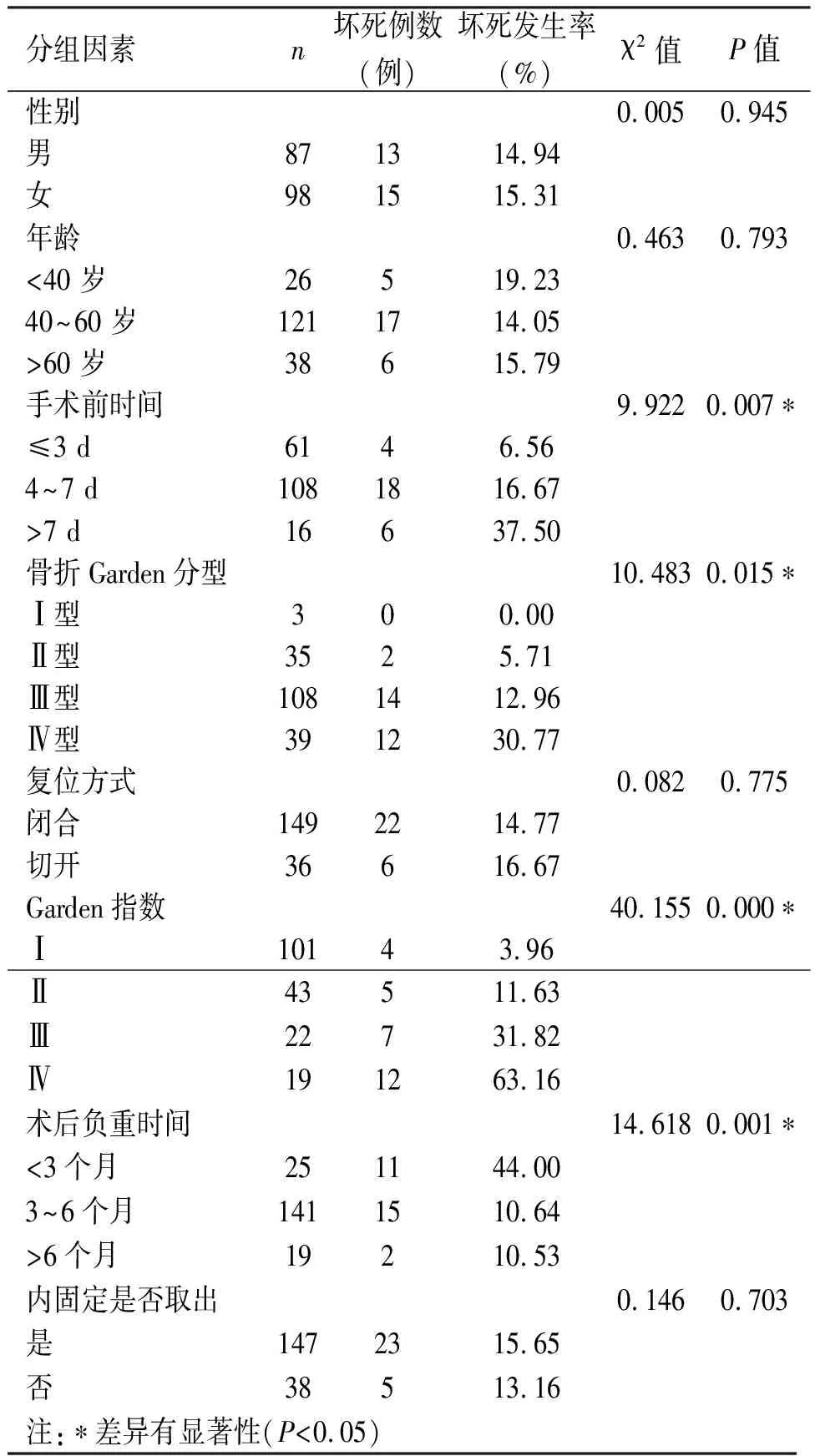
表1 影响股骨头坏死各单因素χ2检验结果
2.3 不同影响因素与股骨头缺血性坏死的Logistic回归分析 以股骨头坏死为因变量(0非坏死,1为坏死),以各影响因素为自变量,赋值见表2,进行Logistic回归分析,结果如表3所示,Garden分型、复位质量(Garden指数)、受伤至手术时间、术后部分重时间与股骨头坏死有相关性(P<0.05时,OR=2.882,2.563,1.607,1.429);性别、年龄、复位方式、内固定是否取出对股骨头坏死的影响无统计学意义(P>0.05)。

表2 各自变量赋值
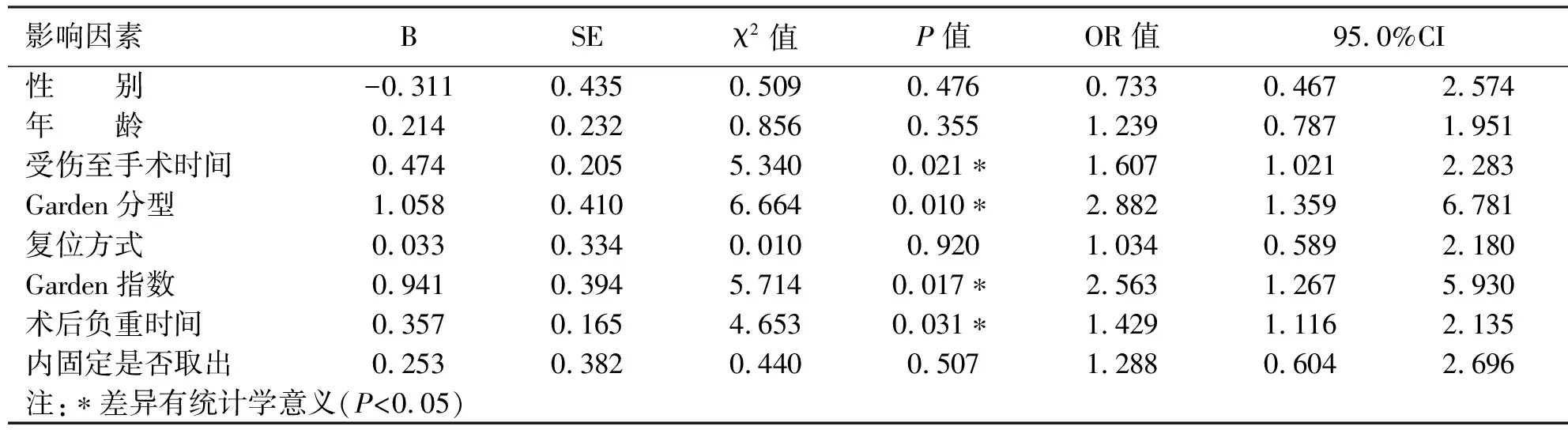
表3 不同影响因素与股骨头缺血性坏死的Logistic回归分析结果
3 讨 论
3.1 骨折分型及骨折复位质量与股骨头坏死关系 骨折的Garden分型反映了骨折移位程度、稳定性、外伤暴力的大小。直接决定了骨折当时的血管损伤情况,骨折错位越严重,血管损伤越严重。在以往文献中,Garden分型被认为是股骨颈骨折后股骨头坏死的“决定性”因素[3,4]。本次样本分析中骨折类型(OR=2.882,P=0.010),差异性显著,与文献报道一致。骨折分型决定预后,因此术前骨折分型的准确判断对治疗方案的选择至关重要。
本次股骨头缺血性坏死单因素χ2检验以及多因素Logistic回归分析显示,复位质量(Garden指数),为仅次于骨折分型的危险因素。有研究证实,如果前后位片上股骨头的压力骨小梁和股骨内侧皮质的夹角在155°~180°,则骨愈合率较高,而缺血性坏死的发生率较低;在侧位片上虽然应尽量争取矫正前倾角,但复位至155°~180°也可以接受[1]。无论在哪一个平面上对位指数小于155°或大于180°,缺血性坏死率都将从7%增至65%。当在前后位片上骨折复位后的角度小于150°或大于185°时,缺血性坏死的发生率则相当普遍。股骨颈骨折内固定原则是骨折解剖复位,牢固固定。良好的解剖复位是股骨颈骨折手术治疗的关键,骨折复位质量决定了骨折后血液供应恢复的条件,复位质量越高,因骨折而扭曲的血管越容易得到恢复,新生的血管也越容易自骨折一端重建进入另一端。临床研究表明术后X线片显示非解剖复位,则实际骨折端的重合程度不到50%[5],骨折断端移位使周围残存的血管受到持续牵拉张力,即使原本残留跨越骨折端的血供发生痉挛、栓塞,骨折的不愈合及股骨头坏死就难以避免。而骨折的解剖复位为股骨颈骨折表面血管爬行重建提供了条件,同时也为骨骼内部骨小梁的再塑提供条件。术中骨折复位质量判断依据C臂机透视观察,但C型臂X线机透视的清晰度以及投照的角度均会对骨折端复位效果的判断造成误差。实际临床工作中,我们选择部分病例,术中透视正侧位透视认为是解剖复位的,术后CT三维重建后重新评价复位质量,其中一部分并没有解剖复位。因此术中要注意多角度反复透视,客观、真实、准确判断术中骨折复位质量,对于闭合复位不能达到解剖复位的,果断选择切开解剖复位固定,降低股骨头坏死发生率。
3.2 手术复位方式以及受伤至手术时间与股骨头坏死关系 不同骨折手术复位方式对其预后的影响目前文献报道不多,且对于切开复位治疗股骨颈骨折术后股骨头缺血性坏死的发生情况及基础研究方面也存在争议[6]。赞成闭合复位的学者认为,在X线机透视下的牵引闭合复位一般能够达到骨折的解剖复位,同时可以避免切开复位所产生的对股骨头残存血供的二次破坏,有利于骨折愈合及降低股骨头坏死概率[7]。因此股骨颈骨折要首先考虑闭合复位内固定,只有在闭合复位失败时,才考虑切开复位。另有学者认为,有限切开复位损伤小,对股骨头血液供应影响不大,能够真正达到骨折端的解剖复位,而解剖复位对血供恢复起到了决定性的作用[8]。同时对股骨颈骨折后产生的“填塞效应”有减压作用,进一步促进股骨头的血供的恢复。随着对股骨颈骨折内固定研究的深入,对切开复位所致的股骨颈血供影响的重新认识,更多的国外学者赞成切开复位。目前国内普遍接受的观点为应尽可能采取闭合复位,只有在闭合复位失败时才考虑切开复位[9-12]。对本次研究样本分析结果显示,切开与闭合两种复位方式对股骨颈骨折内固定术后股骨头坏死率比较无明显差异(P>0.05),切开复位并没有增加股骨头坏死率。本次样本中选择切开复位的病例,有部分同时肌骨瓣植骨,可能存在多因素相互协同作用而影响本次分析结果。因此,具体病例治疗过程中,不要拘泥于闭合或切开手术方式,骨折的解剖复位才是手术的目的。对于GardenⅢ、Ⅳ型骨折如果尝试1~2次闭合复位不能成功,尤其对于术前CT三维重发现股骨颈后壁粉碎性骨折的,骨折不稳定,很难解剖复位,应放弃闭合复位,因为闭合复位时反复的牵拉旋转骨折端,可能会导致股骨头血供及周围软组织的再损伤。对于闭合复位失败的年轻患者,应该果断选择切开复位同时肌骨瓣植骨。
关于股骨颈骨折的手术治疗时间目前存在争议,理论上早期手术可以使骨折后残存血管扭曲、受压、痉挛得以恢复,降低骨折后增高的关节囊内压力,有利于消除“填塞效应”[13],从而可能重新开放一些暂时关闭的血管,有利于恢复尚存的血运。Szita等[14]发现股骨头坏死率在6 h内手术,6~12 h手术,24 h以上手术分别为14.7%,49.1%,51.6%。但Upadhyay等[15]通过对103 例股骨颈骨折的随访后发现,受伤后24 h内手术和受伤48 h后手术,骨折不愈合率,股骨头坏死率无明显差异。虽然对股骨颈骨折手术时间尚存在争议,但2010版老年髋部骨折治疗指南提出,如果条件允许,推荐早期(24~36 h内)手术,超过48 h发生并发症的概率会增加[16]。国内学者通过大样本1 161 例多中心分析股骨颈骨折内固定后股骨头坏死多因素,发现伤后24 h内手术,股骨头坏死率仅为7.9%,伤后24 h后手术,股骨头坏死率达到19.8%[17]。本次样本分析以受伤至手术时间≤3 d、4~7 d、>7 d进行分组,坏死率分别为5.65%,16.6%,37.50%,χ2检验结果差异显著(P=0.007)。受伤至手术前时间属可控因素,对于有移位的GardenⅢ、Ⅳ型骨折的患者如果选择复位内固定治疗,患者条件许可应尽早安排手术,在实际工作中急诊24 h内手术有诸多困难,如术前相关准备,如患者常规术前检查、身体评估,手术器械的准备等等,但如果选择骨折复位内固定,应争取72 h内手术,能降低股骨头坏死发生率。
3.3 术后部分负重时间与股骨头坏死关系 本次分析结果表明手术后开始部分负重时间与术后股骨头缺血性坏死成正相关,手术3个月以内开始部分负重与3个月以后、6个月后开始部分负重相比,股骨头坏死发生率明显升高,差异显著(OR=1.429,P=0.031)。Frankel[18]通过体外试验测定出股骨颈骨折内固定螺钉只承受25%的应力,而应力的75%由骨骼本身所承受。手术后3个月内,患者骨折未愈合,部分负重,导致股骨颈仍承受相当大的应力,易发生内固定螺钉松动、切割等,使内固定失效,继而骨折不稳定,短缩、内翻畸形等形成,导致骨折不愈合、股骨头坏死概率增加。但3个月以后部分负重与6个月后部分负重,股骨头缺血性坏死差异不显著。说明卧床时间并不是越长越好,长期卧床易致骨质疏松,导致应力下降,不利于骨小粱的重新分布或重新塑形。因此术后应加强患者的健康教育,提高患者的依从性,使患者遵医嘱正确进行康复功能锻炼,不仅降低股骨头坏死率,同时最大程度恢复患者髋关节功能,提高骨折内固定临床治疗的满意度。随着内固定技术提高及材料的改进,采用较空心螺钉更为坚强的内固定材料,有可能满足患者早期负重[19]。
3.5 性别、年龄、内固定是否取出与股骨头坏死的关系 本次研究显示,性别、年龄分组,股骨头坏死率统计学差异不显著(P>0.05)。多数学者认为股骨颈骨折内固定术后股骨头坏死率随年龄的增高而逐渐减低,理由是青壮年骨质坚硬,需要较大暴力才能发生骨折,因而往往骨折错位及血管损伤均较为严重;老年人骨质强度低于年轻人,造成骨折的暴力相对小,血供破坏的程度相应较轻[20-22]。本次研究显示年龄与发生股骨头坏死之间不存在明显相关性。分析与文献报道的差异原因,可能与样本量大小不同、老年人术后随访时间较青壮年短,以及对不同年龄段的移位型股骨颈骨折患者手术方案选择不同有关,更多的老年GardenⅢ、Ⅳ型骨折病例放弃复位内固定而选择人工关节置换等,多种因素导致老年股骨颈骨折内固定术后实际统计的股骨头坏死率降低,从而影响各样本统计结果。年龄虽然不是股骨头坏死的危险因素,但老年患者由于存在骨质疏松,骨折愈合能力差,内固定螺钉易发生松动、切割等致内固定失效,进而发生股骨头缺血性坏死。本次样本中有4 例老年患者GardenⅢ、Ⅳ型骨折,3 例发生内固定失效、股骨头坏死,而二次手术行假体置换。但样本中34 例老年无移位的股骨颈骨折,3 例发生股骨头坏死,其余病例预后良好。因此对于老年性股骨颈骨折,具体要根据患者的全身情况以及骨质质量等综合考虑,存在骨质疏松的老年GardenⅢ、Ⅳ型骨折,选择复位内固定治疗要慎重,由于高龄患者体质差,可能同时存在基础疾病,长期卧床并发症多,人工髋关节置换术与内固定术相比,明显减少了并发症和二次手术的发生率。如果身体条件许可,此时关节置换应是更好的选择;但对于老年无移位的GardenⅠ、Ⅱ型股骨颈骨折,内固定仍不失是一种可行的治疗方法。
内固定物留置与股骨头坏死,文献报道有差异。有学者认为螺钉留置会增加股骨头内压力,从而导致股骨头坏死概率增加[23]。而另有学者发现内固定物对股骨头也有一定的支撑、减压作用,在拔除内固定物后,支撑、减压作用消失,从而发生股骨头关节面的塌陷、股骨头的坏死[24]。本研究发现拔钉对股骨头坏死的差异无显著性意义。认为拔除内固定物与股骨头坏死正相关的原因,分析认为可能与股骨颈骨折术后股骨头发生坏死时间以及内固定物取出时间段相交叉有关。股骨头坏死最早为伤后1.5个月,最晚者为伤后17年,其中约80%~90%发生伤后3年内[25]。一般内固定取出时间基本为18~36个月,这可能与股骨头本身发生坏死高峰时间段有交叉重叠,可能会影响统计分析结果。目前尚无实验证据确定两者之间存在相关性。
股骨颈骨折内固定术后主要并发症是缺血性坏死,本组病例随访显示:185 例股骨颈骨折多枚空心加压螺钉内固定术后股骨头坏死率仅为15.14%,而股骨头缺血性坏死高危因素包括有骨折类型、骨折复位质量、受伤至手术时间、术后部分负重时间,其中骨折复位质量、受伤至手术时间、术后部分负重时间是可控性因素。
多枚空心加压螺钉内固定治疗股骨颈骨折是目前临床常用的术式,具有创伤小、操作简单易行,且固定可靠、具有加压作用、骨折愈合率高等优点,对于年轻患者,以及全身状况良好、预期寿命较长、骨质质量较好的无移位或轻度移位的老年患者,建议首选内固定治疗。
提高骨折复位质量,尽可能解剖复位,尽早手术,合理安排术后负重功能锻炼,可降低股骨头坏死的发生率。
参考文献:
[1]GardenRS.Malreduction and avascular necrosis in subcapital fractures of the femur[J].J Bone Joint Surg(Br),1971,53(2):183-197.
[2]Ficat RP.Idiopathic bone necrosis of the femoral head:Early diagnosis and treatment[J].J Bone Joint Surg(Am),1985,67(1):39-47.
[3]Min BW,Kim SJ.Avascular necrosis of the femoral head after osteosynthesis of femoral neck fracture[J].Orthopedics,2011,34(5):349.
[4]Beris AE,Payatakes AH,Kostopoulo VK,etal.Non-union of femoral neck Fractures with osteonecrosis of the femoral head:treatment with ombined free vascularized fibular grafting and subtrochanteric valgus osteotomy[J].Orthop Clin North Am,2004,35(3):335-343.
[5]危杰,谢明.股骨颈骨折[M]//荣国威,王承武.骨折.北京:人民卫生出版社,2004:891;908.
[6]Dhammi IK,Singh S,Jain AK.Displaced femoral neck fracture in Children and adolescents:closed versus open reduction-a preliminary study[J].J Orthop Sci,2005,10(2):173-179.
[7]田伟.实用骨科学[M].北京:人民卫生出版社,2008:446.
[8]Schep NW,Heintjes RJ,Martens EP,etal.Retrospective analysis of factors influencing the operative result after percutaneous osteosynthesis of femoral neck intracapsular fractures[J].Injury,2004,35(10):1003-1009.
[9]Dijkman B,Kooistra B,Ferguson T,etal.Decision making:open reduction/internal fixation versus arthroplasty for femoral neck fractures[J].Tech Orthop,2008,23(4):288-295.
[10]Upadhayay A,Maini L,Jain P,etal.Internal fixation of femoral neck fractures in young adults:comparison of closed and open reduction-a prospective randomized study[J].J Bone Joint Surg(Br),2008,90(1):17-19.
[11]Lowe JA,Crist BD,Bhandari M,etal.Optimal treatment of femoral neck fractures According to patient′s physiologic age:an evidence-based review[J].Orhop Clin North Am,2010,41(2):157-166.
[12]Ly TV,Swiontkowski MF.Management of femoral neck fractures in young adults[J].Indian J Orthop,2008,42(1):3-12.
[13]王满宜,危杰.股骨颈骨折临床研究的若干问题与新概念[J].中华创伤骨科杂志,2003,5(1):5-9.
[14]Szita J,Gserhati P,Bosch U,etal.Insracapusular femoral neck fractures:The importance of early reduction and osteosynthesis[J].Injury,2002,38(1):41-46.
[15]Upadhyay A,Jain P,Mishra P.Delayed internal fixation of fractures of neck of the femur in ypung adults a prospective,radomized study comparing close and opend reducation[J].J Bone Joint Surg(Br),2004,86(7):1035-1040.
[16]Mark JG,Gameron ID,March LM.Evidence-based guideline for the management of hip fractures in older person:an update[J].Med J Aust,2010,192(1):37-41.
[17]王琛,陈宏亮,郭开今.股骨颈骨折闭合复位内固定术后股骨头坏死及影响因素的大样本量调查分析[J].徐州医学院学报,2013,33(7):543-546.
[18]Frankel.Prognostic accuracy of preoperative and postoperative scintimetry after frmoral neck fracture[J].Clin Orthop,1990(250):221-225.
[19]王呈庆,徐耀增,等.新型内固定物经皮加压钢板微创植入修复股骨颈骨折[J].中国组织工程研究,2013,16(13):2274-2277.
[20]Loimu CL,Parker MJ.Avascular necrosis after internal fixation of intraeapsular hip fractures:a study of the outcome for 1023 patients[J].Injury,2009,40(11):1143-1146.
[21]刘粤,张长青,孟炜.闭合复位空心钉治疗中老年股骨颈骨折后股骨头坏死的多元相关研究[J].中华创伤骨科杂志,2006,8(7):617-621.
[22]周锦春,郭敬明,王青,等.股骨颈骨折闭合复位加压螺钉内固定治疗术后股骨头坏死多中心多因素相关分析[J].中华骨科杂志,2013,33(5):549-554.
[23]姚双权,张英泽,张奉琪,等.间断拔钉对股骨颈骨折愈合的影响[J].中国矫形外科杂志,2005,13(12):915-917.
[24]文良元,黄公怡,申剑.股骨颈骨折后股骨头坏死的病理学特点观察[J].中国骨伤,2003,16(1):47-49.
[25]胥少汀,葛宝丰,徐印坎.实用骨科学[M].第3版.北京:人民军医出版社,2005:701.

