鼻中隔带蒂粘膜瓣在脑脊液鼻漏修补中的应用
余 涛
为进一步探讨适宜于脑脊液鼻漏修补的材料与方法,本文选取2008年1月~2013年1月在常德市第一人民医院接受诊断和治疗的48例脑脊液鼻漏患者作为研究对象,其中24例患者采取鼻中隔带蒂粘膜瓣进行脑脊液鼻漏修补,疗效确切,现报道如下。
1 资料与方法
1.1 一般资料 选取2008年1月~2013年1月在本院接受诊断和治疗的48例脑脊液鼻漏患者作为研究对象,按照修补材料的不同均分对照组和观察组(n=24)。对照组男16例,女8例;年龄为 25~39 岁,平均年龄为(32.6±1.3)岁;患者病程为6d~2年;外伤性致病 16例(66.66%),自发性 7例(29.16%),医源性1例(4.16%);观察组男15例,女9例;年龄25~42岁,平均年龄为(34.8±2.3)岁;患者病程为 10d~2年;外伤性致病15例(62.50%),自发性 7例(29.16%),医源性 2例(8.33%)。2组患者基本资料的差异无统计学意义,具有可比性。
1.2 临床诊断 根据患者病史、临床症状、鼻腔漏液的性质进行初步诊断,葡萄糖定量(>1.7mmol/L)可证实为脑脊液鼻漏。外伤性脑脊液鼻漏患者漏液初期呈现血性,漏液逐渐转淡。自发性和医源性鼻漏患者的漏液较为清亮。对所有患者在手术前进行鼻内窥镜检测和鼻窦冠状位CT、MRI检测以确认漏口部位。
1.3 方法
1.3.1 观察组 患者保持仰卧位经气管插管进行全身麻醉,对手术部位严格消毒,充分收缩鼻腔黏膜。使用鼻内窥镜观察鼻腔和鼻窦结构,使用鼻中隔带蒂粘膜瓣作为修复材料。根据漏口位置在筛顶、筛板、额隐窝的患者在鼻内窥镜的观测下进行筛窦切除,对于漏口位置在蝶窦顶壁的患者直接用鼻腔撑开器通过总鼻道暴露蝶窦,咬除蝶窦底壁将蝶窦腔扩大到最大,术中仔细清除漏口周围水肿和肉芽组织。如果患者有脑膜膨出的现象要使用双极电凝凝固使之缩回,以漏口为中心仔细清除漏口周围黏膜组织,然后仔细刮除漏口边缘的骨质进而形成较为新鲜的创面。再根据漏口就近设计鼻中隔带蒂粘膜瓣(建议大于漏口3~5mm),以鼻顶为蒂,向上翻转垫于漏口,在其表面及周围填入肉酱外敷垫明胶海绵数块,纤维蛋白胶固定,再以碘仿纱条压迫。手术结束后患者保持半卧位,日常低盐高纤维饮食,半卧床休息,根据患者具体情况使用甘露醇(25%)降低颅内压,同时严格监控患者的各项生化指标,使用合理的抗生素进行抗感染治疗。患者在修养期间要尽量避免咳嗽、打喷嚏、擦鼻涕等增加颅内压的动作,同时也要预防便秘、腹压升高等情况发生,可以根据患者具体情况适量使用缓泻剂(25%硫酸镁)。在术后2周内将患者鼻腔内填塞的碘仿纱条取出,保持鼻腔内部清洁。患者出院后半年内每月要进行复查。
1.3.2 对照组 手术方法同上,材料为自体游离材料(颞筋膜、阔筋膜等)或异体材料进行修补。
1.4 统计学方法 本文数据使用SPSS17.0软件进行分析,计数资料以%表示,组间比较行χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 临床疗效方面 观察组24例患者总有效率为95.83%(23/24),对照组 24 例患者总有效率为 62.50%(15/24)。观察组临床疗效明显优于对照组,差异有统计学意义(P<0.05,见表 1)。

表1 2组患者临床疗效对比表[n(%)]
2.2 并发症方面 观察组24例患者术后并发症发生率为8.33%(2/24),对照组24例患者术后并发症发生率为29.17%(7/24)。观察组术后并发症发生率显著低于对照组,2组并发症发生率的差异有统计学意义(P<0.05,见表2)。
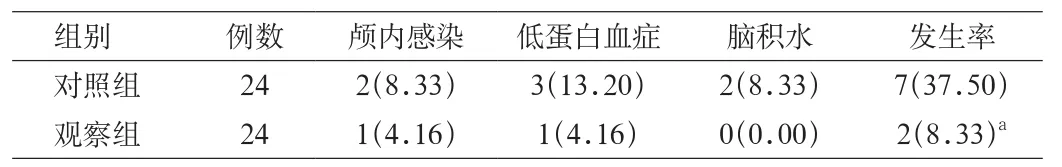
表2 2组患者术后并发症发生情况对比[n(%)]
3 讨论
脑脊液鼻漏(cerebrospinal fluid rhinorrhea,CFR)是指颅骨和脑膜发生缺损进而引起蛛网膜下腔和鼻腔或鼻窦相连,脑脊液经由缺损部位最终流入鼻腔的现象[1]。脑脊液鼻漏一般发生在颅脑损伤后,可以分为急性和延迟性两种。急性鼻漏患者多数在接受保守治疗2周内可以自行封闭,延迟性鼻漏患者常在受伤后数周或数月才显现症状,并且治疗较为困难[2]。脑脊液鼻漏会对患者的日常生活质量产生严重影响,而且容易引发多种并发症如颅内感染等,严重时会直接威胁患者生命安全。近年来,随着鼻内窥镜技术的日趋成熟,临床实践将其应用于对脑脊液鼻漏的治疗中[3-4]。本研究发现,观察组术后并发症发生率明显低于对照组。本研究还提示,使用鼻中隔带蒂粘膜瓣作为修复材料的效果明显优于其他自体游离材料(颞筋膜、阔筋膜等)或异体材料修复材料。其主要的优势在于:第一,取自患者自身的带蒂生物材料,有血供,成活率高,取材区域比较广泛,获取容易,修补容易成功;第二,对于修补筛顶等一类面积较大裂口的,可以就近取鼻中隔骨片或软骨片硬性材料修补,减少手术再次创伤,效果良好。
临床研究证实:自体游离材料或非自体组织经鼻内镜下修复脑脊液鼻漏,虽然取材容易,大小不受限制,但是因为无血运、易感染等因素,其成活率往往没有使用鼻中隔带蒂粘膜瓣修补脑脊液鼻漏高。经鼻内窥镜下的修补术成功与否和漏口的部位、大小密切相关。以下情况者:脑脊液鼻漏合并颅内病变的患者,如有颅内血肿或肿瘤;无法完全显露的脑脊液鼻漏;额窦后壁脑脊液鼻漏等还是建议采用颅内或鼻外入路的修补手术。一般认为经鼻内窥镜下鼻中隔带蒂粘膜瓣进行脑脊液鼻漏修补较适用于漏口为于筛顶、筛板或蝶窦较小等情况[5-6]。
通常建议患者在手术前进行鼻内窥镜检测和鼻窦冠状位CT、MRI检测以确认患者漏口的部位[7-8]。本组24例观察组患者中,具体的漏口的位置为:筛板11例占45.83%,筛顶8例占33.34%,额窦后壁 2例占 8.33%,额隐窝 1例占 4.16%,可见经鼻内窥镜下鼻中隔带蒂黏膜瓣修补术适用于多数患者。同时,研究证明颅内压升高会使动脉搏动的压力对颅底薄弱区域的作用加强,如果患者出现蛛网膜和硬脑膜破裂的情况就会逐渐形成脑脊液鼻漏。因此漏口通常位于颅底通路的位置,如筛板、嗅神经、垂体柄等处。此外颅内压升高也是脑脊液鼻漏修补术后复发的最主要原因。所以要严格监控术后患者的颅内压情况,必要时要进行腰穿引流以降低颅内压。在本研究中使用甘露醇(25%)降低颅内压,同时严格监控患者的各项生化指标,使用合理的抗生素进行抗感染治疗,以确保临床效果良好。
综上所述,经鼻内窥镜鼻中隔带蒂粘膜瓣脑脊液鼻漏修补术,手术一次性成功率高,并发症少,临床效果良好,值得推广。
[1] 徐学庆.鼻内镜下脑脊液鼻漏修补术[D].中国医科大学,2005.
[2] 李云川,张罗,周兵,等.鼻内镜下鼻中隔带蒂黏膜瓣修复鼻中隔穿孔和脑脊液鼻漏[J].中国耳鼻咽喉头颈外科,2008(12):679-681.
[3] 李爱军,张振兴,王道奎,等.带蒂骨膜瓣修补外伤性脑脊液鼻漏[J].中国耳鼻咽喉颅底外科杂志,2003(2):12-14.
[4] 赵晨.鼻内镜下脑脊液鼻漏修补术的临床分析[D].吉林大学,2013.
[5] 范静平,廖建春,陆书昌,等.鼻中隔带蒂粘骨膜瓣修补鞍底脑脊液漏[J].中国耳鼻咽喉颅底外科杂志,1995(1):37-38.
[6] 易勇,刘盛君,陶裕川.带蒂骨膜瓣修补外伤性脑脊液鼻漏13例临床效果分析[J].实用医院临床杂志,2012(3):138-140.
[7] 翟翔,张金玲,刘钢,等.脑脊液鼻漏修补术后并发脑脓肿一例[J].中华耳鼻咽喉头颈外科杂志,2013,48(6):515-516.
[8] 于焕新,刘钢.经鼻内镜下脑脊液鼻漏修补术后颅内感染因素分析[J].中华耳鼻咽喉头颈外科杂志,2014,49(2):121-124.
——附