腓骨长肌腱重建前交叉韧带结合一期锚钉修复严重内侧副韧带损伤的早期疗效
史福东 左金增 刘仕杰 张勇 刘田虹 武强 马海洋 王雪臣 李长江
腓骨长肌腱重建前交叉韧带结合一期锚钉修复严重内侧副韧带损伤的早期疗效
史福东 左金增 刘仕杰 张勇 刘田虹 武强 马海洋 王雪臣 李长江
目的 探讨腓骨长肌腱重建 ( anterior cruciate ligament,ACL ) 结合一期锚钉修复严重 ( medial collateral ligament,MCL ) 损伤的早期疗效。方法 2008 年 12 月至 2012 年 10 月,关节镜下自体同侧腓骨长肌腱和同种异体半腱肌腱重建急性 ACL 断裂合并 III 度 MCL 损伤 38 例。其中 ACL 用自体同侧腓骨长肌腱重建 18 例 ( A 组 ),同种异体半腱肌腱重建 20 例 ( B 组 ),MCL 均用带线锚钉固定。术后伸直位支具制动后1 周开始练习膝关节屈伸,屈曲角度由小到大,至术后 6 周至少达到 120 度。所有患者均进行术后 6 个月、术后 1 年客观指标检查,包括膝关节稳定性 ( KT-1000 测量,134 N 前向拉力 ),Lachman 试验,轴移试验,大腿周径差别,膝关节磁共振检查;并应用 Tegner 评分表,Lysholm 评分表和 IKDC 膝关节功能评分表对患者运动功能进行主观评估。术前和术后分别进行足部 16 排 CT 扫描重建,测量足部横弓的宽度以及内、外纵弓的高度和顶角。将以上结果进行对比。结果 术前 Tegner 评分,Lysholm 评分 P 值均>0.05,差异无统计学意义。术后 6 个月 Lachman 试验检查 A 组 16 例 ( 88.89% ) 阴性,2 例 ( 11.11% ) I 度阳性,无 II 度以上阳性;B 组 17 例 ( 85.00% ) 阴性,3 例 ( 15.00% ) I 度阳性,无 II 度以上阳性。A 组有 1 例轴移试验阳性,其余均为阴性;B 组有 1 例轴移试验阳性,其余均为阴性。KT-1000 在 134 N 前向拉力下测量的双侧膝关节前向松弛度差异,A 组:<2 mm 者 15 例 ( 83.33% ),~5 mm 者 3 例 ( 16.67% ),无 >5 mm 者 ( 0.00% );B 组:<2 mm 者 16 例 ( 80.00% ),~5 mm 者 3 例 ( 15.00% ),>5 mm 者 1 例 ( 5.00% )。双下肢周径差别 A 组为( 1.06±0.86 ) cm,B 组为 ( 1.04±0.92 ) cm。Tegner 评分 A 组为 ( 6.00±0.46 ) 分,B 组为 ( 6.00±0.57 ) 分。Lysholm 评分 A 组为 ( 94.00±6.02 ) 分,B 组为 ( 95.00±2.35 ) 分。IKDC 膝关节功能评分 A 组为 ( 89.45± 2.89 ) 分,B 组为 ( 90.12±4.56 ) 分。两组患者各指标间差异均无统计学意义 ( P>0.05 )。术后 1 年 Lachman试验检查 A 组 15 例 ( 83.33% ) 阴性,3 例 ( 16.67% ) I 度阳性,无 II 度以上阳性;B 组 16 例 ( 80.00% ) 阴性,1 例 ( 5.00% ) I 度阳性,2 例 ( 10.00% ) II 度阳性。A 组有 2 例轴移试验阳性,其余患者均为阴性;B 组有 2 例轴移试验阳性,其余患者均为阴性。KT-1000 在 134 N 前向拉力下测量的双侧膝关节前向松弛度差异,A 组:<2 mm 者 14 例 ( 77.78% ),~5 mm 者 4 例 ( 22.22% ),无>5 mm 者 ( 0.00% );B 组:<2 mm 者16 例 ( 80.00% ),~5 mm 者 3 例 ( 15.00% ),>5 mm 者 1 例 ( 5.00% ) mm。双下肢周径差别 A 组为 ( 1.01± 0.21 ) cm,B 组为 ( 1.03±0.12 ) cm。Tegner 评分 A 组为 ( 5.00±0.96 ) 分,B 组为 ( 6.00±0.03 ) 分。Lysholm 评分 A 组为 ( 94.00±6.67 ) 分,B 组为 ( 95.00±3.55 ) 分。IKDC 膝关节功能评分 A 组为 ( 90.48±2.36 ) 分,B 组为 ( 90.17±4.32 ) 分。两组患者各指标间差异均无统计学意义 ( P>0.05 )。术后经过平均 18 个月的随访,16 排CT 测量结果显示手术前后足部横弓的宽度以及内、外纵弓的高度和顶角无显著性差异。结论 急性 ACL 断裂合并 III 度 MCL 损伤时,应用自体同侧腓骨长肌腱和同种异体半腱肌腱重建 ACL 结合一期锚钉修复 III 度 MCL损伤,均能取得优良的早期疗效,两者的差异无统计学意义。自体同侧腓骨长肌腱是合并 III 度 MCL 损伤时前交叉韧带断裂重建可选择的良好移植物,同时行一期带线锚钉修复 MCL 损伤的早期疗效可靠。
前交叉韧带;内侧副韧带;关节镜;带线锚钉;腓骨长肌腱
前交叉韧带 ( anterior cruciate ligament,ACL ) 损伤合并内侧副韧带 ( medial collateral ligament,MCL )损伤在膝关节损伤中比较常见,III 度 MCL 损伤并发ACL 损伤率高达 95%[1]。III 度 MCL 损伤的治疗一直存在争论,有学者认为只要重建 ACL,MCL 保守治疗可取得较好临床结果[2],也有学者认为如果只重建 ACL,会残留膝关节外翻及旋转不稳定,继发ACL 松弛,建议早期修复 MCL[3-6]。2008 年 12 月至2013 年 10 月,我科在关节镜下行腓骨长肌腱重建急性 ACL 损伤合并 III 度 MCL 损伤 18 例,同种异体半腱肌腱重建急性 ACL 损伤合并 III 度 MCL 损伤20 例,MCL 均用带线锚钉固定,经术后随访对比发现急性 ACL 断裂合并 III 度 MCL 损伤关节镜下自体同侧腓骨长肌腱重建 ACL,带线锚钉固定 MCL,早期疗效可靠。现报告如下。
资料与方法
一、一般资料
2002 年 12 月至 2012 年 10 月,我院收治 ACL断裂合并 III 度 MCL 损伤 38 例,经术前 MRI 检查、关节镜下及内侧副韧带疼痛处切开证实为 ACL 断裂合并 III 度 MCL 损伤,不包括伴有后交叉韧带损伤及 I、II 度 MCL 损伤的患者。其中男 22 例,女16 例,平均 35.6 ( 22~55 ) 岁;车祸伤 18 例,高处坠落伤 5 例,棍子打伤 4 例,运动损伤 11 例。
二、方法
38 例分为自体同侧腓骨长肌腱重建组 ( A 组,18 例 ),同种异体半腱肌腱重建组 ( B 组,20 例 ),行关节镜下自体同侧腓骨长肌腱和同种异体半腱肌腱重建急性 ACL 断裂,III 度 MCL 均用带线锚钉一期固定。术后伸直位支具制动 1 周,即开始练习膝关节屈伸,屈曲角度由小到大,至术后 6 周达到至少 120 度。所有患者均进行术后 6 个月、术后1 年客观指标检查,包括膝关节稳定性 ( KT-1000 测量,134 N 前向拉力 ),Lachman 试验,轴移试验,大腿周径差别,膝关节磁共振检查;并应用 Tegner评分表,Lysholm 评分表和 IKDC 膝关节功能评分表对患者运动功能进行主观评估。将以上结果进行对比。A 组用同侧腓骨长肌腱重建 ACL,腓骨长肌腱远端保留 1.0~1.5 cm,与腓骨短肌腱吻合。术中注意确定腓骨长肌腱,不要将腓骨短肌腱误认为是腓骨长肌腱,方法是同时解剖出腓骨长、短肌腱,并在近端切口拉动两肌腱,观察远端切口哪一个肌腱连带滑动,即可确定 (图1 )。腓骨长肌腱自外踝上方 1 cm 处小切口用取腱器取出,远端在第 5 跖骨基底处切断 ( 其远端止点实际止于一跖骨基底 ),一般长 30 cm,直径 8~9 mm (图2 ),腓骨长肌腱远端保留 1.0~1.5 cm,与腓骨短肌腱吻合 (图3 ),这样腓骨短肌腱完成部分腓骨长肌腱的功能。B 组用山西省医用组织库提供的深低温同种异体半腱肌腱,经钴 -60 照射,-80° 深低温保存。每个患者取两条同种异体半腱肌腱,经常温生理盐水浸泡解冻,并反复冲洗干净,并折叠成四股进行重建。关节镜下重建过程采用美国史赛克关节镜系统单骨道单束重建。MCL 用美国施乐辉直径 5.0 mm 带线锚钉固定。A 组术前和术后 6 个月、12 个月分别进行足部 16 排CT 扫描重建,连接第 1、5 跖骨头最低点,测量足部横弓的宽度,分别连接第 1 跖骨头最低点、跟骨内侧结节和距舟关节内缘最低点组成一个三角形,以距舟关节内缘最低点为顶点,测量内侧纵弓的高度和顶角,分别连接第 5 跖骨头最低点、跟骨外侧结节和跟骨前凸组成一个三角形,以跟骨前凸为顶点,测量外侧纵弓的高度和顶角。
三、术后康复
术后伸直位用支具制动 1 周,即开始练习膝关节屈伸,屈曲角度由小到大,至术后 6 周,至少达到 120 度。此期间进行由下肢肌肉等长收缩到直腿抬高为主的肌力训练,并向不同方向推动髌骨。术后 2 周开始拄拐进行部分负重,至术后 6 周完全负重,术后 1 个月内下地行走时均要求使用支具固定膝关节于伸直位。此后,主要进行肌肉力量训练和膝关节灵活性训练。术后 3 个月根据患者情况可以进行慢跑训练,并逐渐增加运动强度,但在手术后1 年内,避免急转急停动作。术后 1 年如患者肌肉力量、本体感受能力和灵活度恢复良好,可恢复体育运动。
四、随访内容
所有患者术后 6 个月、术后 1 年进行膝关节稳定性 ( KT-1000 测量,134 N 前向拉力 )、Lachman试验、轴移试验、大腿周径测量、膝关节磁共振检查。应用 Tegner 评分表、Lysholm 评分表和 IKDC 膝关节功能评分表对患者运动功能进行主观评估。将以上结果进行对比。
五、统计学处理
应用 SPAS13.0 统计软件对自体组和异体组术前和术后数据进行差异显著性分析。应用 T 检验进行两组间 KT-1000 测量结果,大腿周径差别,Tegner评分,Lysholm 评分和 IKDC 主观评分差异显著性分析。应用卡方检验对两试验组 Lachman 试验和轴移试验阳性率进行差异显著性分析。P<0.05 为差异有统计学意义。
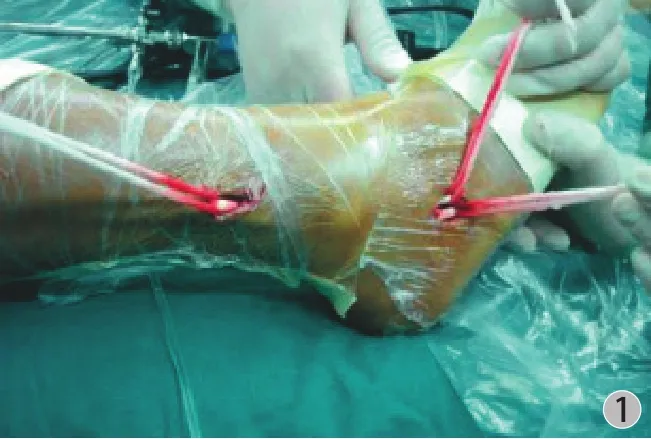
图1 确定腓骨长肌腱Fig.1 To confirm the peroneus longus tendon
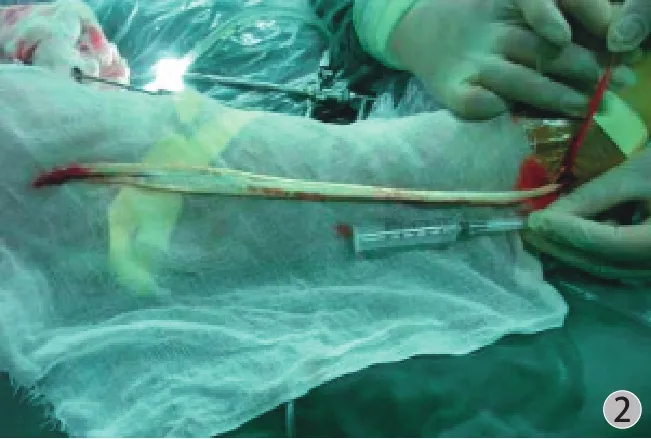
图2 腓骨长肌腱一般长 30 cm,直径 8~9 mmFig.2 The length of the peroneus longus tendon was 30 cm, and the diameter was 8-9 mm
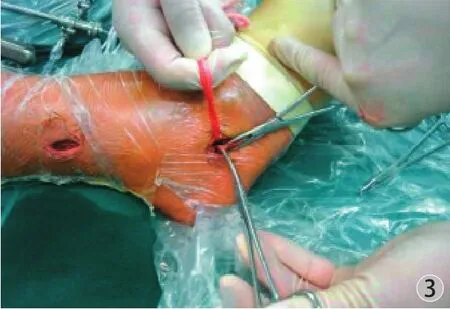
图3 腓骨长肌腱远端保留 1.0~1.5 cm,与腓骨短肌腱吻合Fig.3 1.0-1.5 cm was retained in the distal peroneus longus tendon, which was then consistent with the length of the peroneus brevis tendon
图4 关节镜下腓骨长肌腱重建交叉韧带,带线锚钉固定 MCL上止点断裂Fig.4 The ACL reconstruction using the peroneus longus tendon under the arthroscope, and the repair of MCL injuries with suture anchors
结 果
A 组 18 例均随访 12~18 个月,平均 14 个月;B 组 20 例均随访 12~19 个月,平均 16 个月。A 组1 例于术后 6 个月复查时 Lachman 征阳性,但前抽屉试验 ADT 为阴性。复查膝关节 MRI,发现 ACL移植物走形迂曲,但信号尚可,考虑有松弛。B 组1 例于术后 10 个月复查时 Lachman 征阳性,前抽屉试验 ADT 为阳性,复查膝关节 MRI,发现 ACL 移植物断裂吸收,遂用自体同侧腓骨长肌腱行 ACL 翻修手术,术后功能恢复良好。其余患者术后 6 个月、1 年 MRI 复查时发现,ACL 移植物连续性良好,信号接近正常。B 组中有 1 例在术后 1 年于内侧副韧带切口处出现渗液,为带线锚钉线头排异反应,经换药取出线头后痊愈。两组患者均没有出现膝关节僵硬、血管神经损伤、膝关节感染。A 组无踝关节不稳及踝外翻、跖屈力量减弱、范围减小等其他并发症。A 组 16 排 CT 扫描重建测量结果显示手术前后足部横弓的宽度以及内、外纵弓的高度和顶角差异无统计学意义。
一、术前 Tegner 评分,Lysholm 评分
Tegner 评分:A 组为 ( 5.00±0.87 ) 分,B 组为( 5.00±0.26 ) 分。两组各评分比较,差异无统计学意义 ( P=0.4354 )。
Lysholm 评分:A 组为 ( 93.00±1.86 ) 分,B 组为 ( 94.00±2.13 ) 分。两组各评分间比较,差异无统计学意义 ( P=0.3238 ) ( 表1 )。
表1 术前 Tegner 评分及 Lysholm 评分 (±s )Tab.1 The preoperative Tegner scores and Lysholm scores (±s )
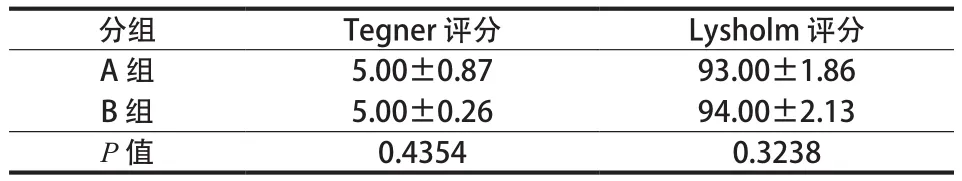
表1 术前 Tegner 评分及 Lysholm 评分 (±s )Tab.1 The preoperative Tegner scores and Lysholm scores (±s )
分组 Tegner 评分 Lysholm 评分A 组 5.00±0.87 93.00±1.86 B 组 5.00±0.26 94.00±2.13 P 值 0.4354 0.3238
二、术后 6 个月客观指标
Lachman 试验检查 A 组 16 例 ( 88.89% ) 阴性,2 例 ( 11.11% ) I 度阳性,无 II 度以上阳性;B 组17 例 ( 85.00% ) 阴性,3 例 ( 15.00% ) I 度阳性,无II 度以上阳性,差异无统计学意义 ( P=0.817 )。
轴移试验检查:A 组有 1 例轴移试验阳性,其余患者均为阴性;B 组有 1 例轴移试验阳性,其余患者均为阴性 ( P=0.396 ),差异无统计学意义。
双下肢周径差别测量:双下肢周径差别 A 组为( 1.06±0.86 ) cm,B 组为 ( 1.04±0.92 ) cm,差异无统计学意义 ( P=0.625 )。
KT-1000 测量:KT-1000 在 134 N 前向拉力下测量的双侧膝关节前向松弛度差异。A 组:<2 mm者 15 例 ( 83.33% ),~5 mm 者 3 例 ( 16.67% ),无>5 mm 者 ( 0.00% );B 组:<2 mm 16 例 ( 80.00% ),~5 mm 者 3 例 ( 15.00% ),>5 mm 1 例 ( 5.00% )。两组比较差异无统计学意义 ( P=0.798 ) ( 表2 )。
表2 术后 6 个月膝关节客观测量指标 (±s )Tab.2 The objective measurement indexes of the knee joint at 6 months after the operation (±s )
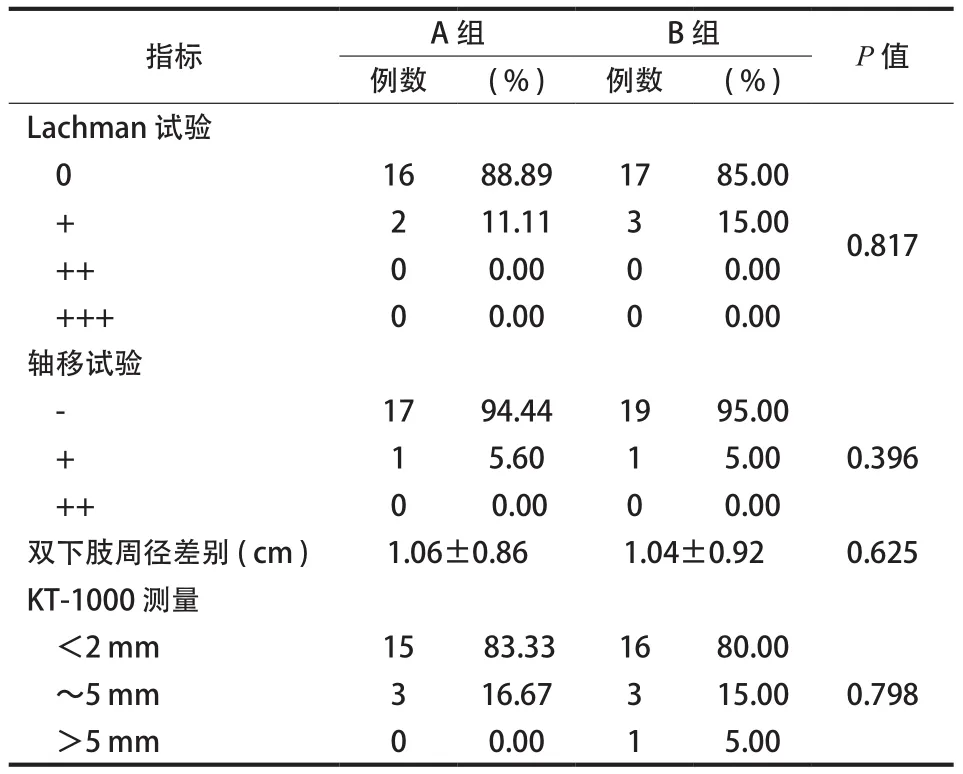
表2 术后 6 个月膝关节客观测量指标 (±s )Tab.2 The objective measurement indexes of the knee joint at 6 months after the operation (±s )
指标 A 组 B 组 P 值例数 ( % ) 例数 ( % ) Lachman 试验0 16 88.89 17 85.00 0.817 2 11.11 3 15.00 ++ 0 0.00 0 0.00 +++ 0 0.00 0 0.00轴移试验-17 94.44 19 95.00 + 1 5.60 1 5.00 ++ 0 0.00 0 0.00双下肢周径差别 ( cm ) 1.06±0.86 1.04±0.92 0.625 KT-1000 测量<2 mm 15 83.33 16 80.00 0.798 + 0.396~5 mm 3 16.67 3 15.00>5 mm 0 0.00 1 5.00
三、术后 6 个月主观指标
Tegner 评分 A 组为 ( 6.00±0.46 ) 分,B 组为( 6.00±0.57 ) 分。Lysholm 评分 A 组为 ( 94.00±6.02 )分,B 组为 ( 95.00±2.35 ) 分。IKDC 膝关节功能评分A 组为 ( 89.45±2.89 ) 分,B 组为 ( 90.12±4.56 ) 分。两组评分,差异无统计学意义 ( P>0.05 ) ( 表3 )。
表3 术后 6 个月膝关节主观评分表(±s )Tab.3 The subjective score chart of the knee joint at 6 months after the operation (±s )
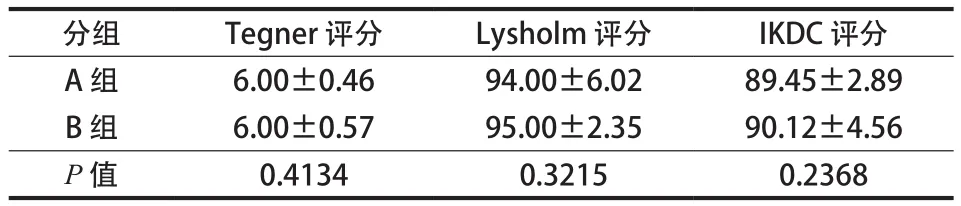
表3 术后 6 个月膝关节主观评分表(±s )Tab.3 The subjective score chart of the knee joint at 6 months after the operation (±s )
分组 Tegner 评分 Lysholm 评分 IKDC 评分A 组 6.00±0.46 94.00±6.02 89.45±2.89 B 组 6.00±0.57 95.00±2.35 90.12±4.56 P 值 0.4134 0.3215 0.2368
四、术后 1 年客观指标
Lachman 试验:A 组 15 例 ( 83.33% ) 阴性,3 例 ( 16.67% ) I 度阳性,无 II 度以上阳性;B 组1 例术后 10 个月 ACL 移植物断裂吸收,行自体同侧腓骨长肌腱行 ACL 翻修手术,其余 16 例 ( 80.00% )阴性,1 例 ( 5.00% ) I 度阳性,2 例 ( 10.00% ) II 度阳性,差异无统计学意义 ( P=0.872 ) ( 表4 )。
轴移试验:A 组有 2 例轴移试验阳性,其余患者均为阴性;B 组有 2 例轴移试验阳性,其余患者均为阴性,差异无统计学意义 ( P=0.443 )。
双下肢周径差别:A 组为 ( 1.01±0.21 ) cm,B 组为 ( 1.03±0.12 ) cm,差异无统计学意义 ( P=0.652 )。
表4 术后 1 年膝关节客观测量指标 (±s )Tab.4 The objective measurement indexes of the knee joint at 1 year after the operation (±s )
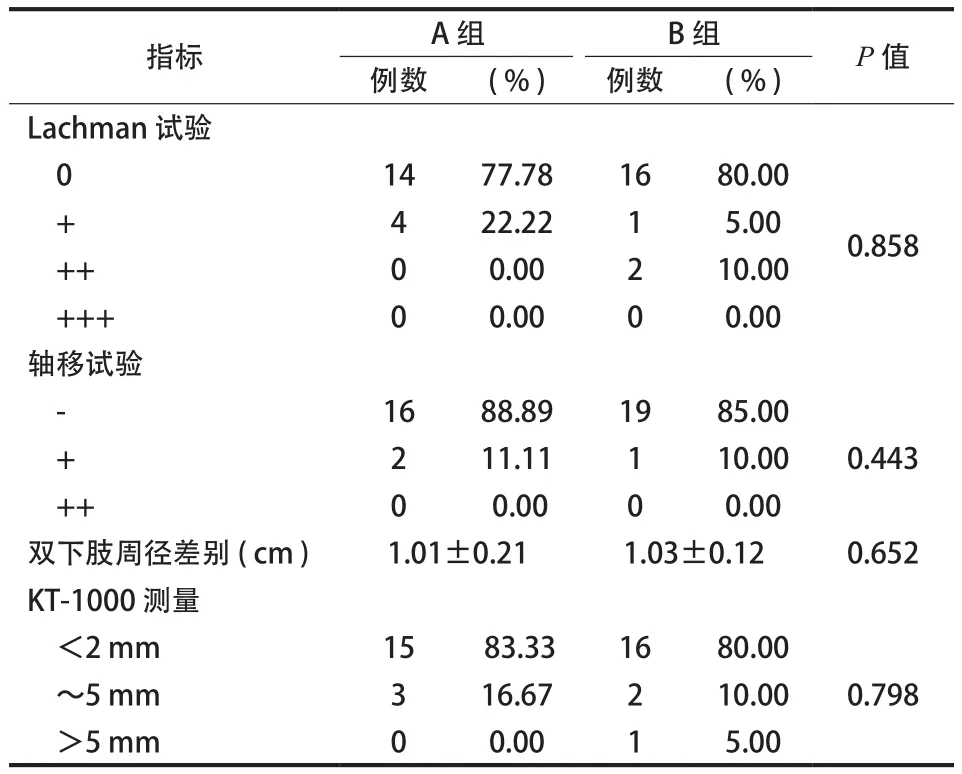
表4 术后 1 年膝关节客观测量指标 (±s )Tab.4 The objective measurement indexes of the knee joint at 1 year after the operation (±s )
指标 A 组 B 组 P 值例数 ( % ) 例数 ( % ) Lachman 试验0 14 77.78 16 80.00 0.858 4 22.22 1 5.00 ++ 0 0.00 2 10.00 +++ 0 0.00 0 0.00轴移试验-16 88.89 19 85.00 + 2 11.11 1 10.00 ++ 0 0.00 0 0.00双下肢周径差别 ( cm ) 1.01±0.21 1.03±0.12 0.652 KT-1000 测量<2 mm 15 83.33 16 80.00 0.798 + 0.443~5 mm 3 16.67 2 10.00>5 mm 0 0.00 1 5.00
KT-1000:在 134 N 前向拉力下测量的双侧膝关节前向松弛度差异,A 组<2 mm 者 14 例( 77.78% ),~5 mm 者 4 例 ( 22.22% ),无>5 mm 者( 0.00% );B 组:<2 mm 者 16 例 ( 80.00% ),~5 mm 者 3 例 ( 15.00% ),>5 mm 者 1 例 ( 5.00% )。两试验组比较,差异无统计学意义 ( P=0.858 )。
五、术后 1 年主观指标
Tegner 评分 A 组为 ( 5.00±0.96 ) 分,B 组为( 6.00±0.03 ) 分。Lysholm 评分自体组为 ( 94.00± 6.67 ) 分,异体组为 ( 95.00±3.55 ) 分。IKDC 膝关节功能评分 A 组为 ( 90.48±2.36 ) 分,B 组为 ( 90.17± 4.32 ) 分。两组患者评分间比较,差异无统计学意义( P>0.05 ) ( 表5 )。
表5 术后 1 年膝关节主观评分表(±s )Tab.5 The subjective score chart of the knee joint at 1 year after the operation (±s )
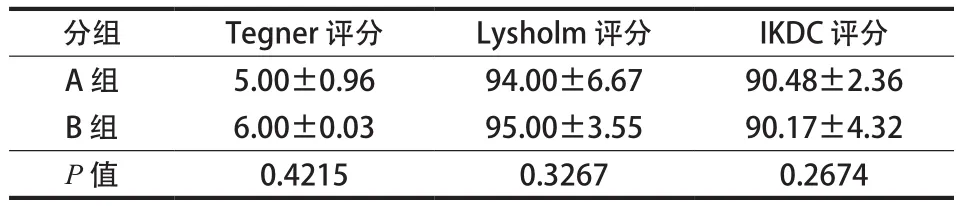
表5 术后 1 年膝关节主观评分表(±s )Tab.5 The subjective score chart of the knee joint at 1 year after the operation (±s )
分组 Tegner 评分 Lysholm 评分 IKDC 评分A 组 5.00±0.96 94.00±6.67 90.48±2.36 B 组 6.00±0.03 95.00±3.55 90.17±4.32 P 值 0.4215 0.3267 0.2674
六、术前,术后 6 个月、1 年足弓情况 ( 表6 )
讨 论
表6 手术前后足弓对比情况表(±s )Tab.6 The arch contrast before and after the operation (±s )
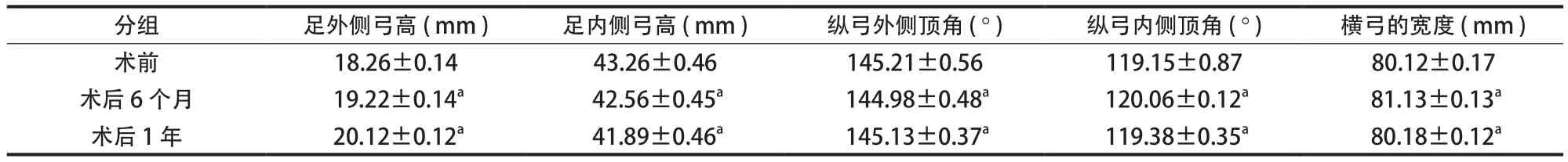
表6 手术前后足弓对比情况表(±s )Tab.6 The arch contrast before and after the operation (±s )
注:a与术前相对应组比较 P > 0.05Notice:aWhen compared with that of the preoperative corresponding group, P>0.05
分组 足外侧弓高 ( mm ) 足内侧弓高 ( mm ) 纵弓外侧顶角 ( ° ) 纵弓内侧顶角 ( ° ) 横弓的宽度 ( mm )术前 18.26±0.14 43.26±0.46 145.21±0.56 119.15±0.87 80.12±0.17术后 6 个月 19.22±0.14a 42.56±0.45a 144.98±0.48a 120.06±0.12a 81.13±0.13a术后 1 年 20.12±0.12a 41.89±0.46a 145.13±0.37a 119.38±0.35a 80.18±0.12a
ACL 损伤合并 MCL III 度损伤的治疗仍存在争议,Phinit[19]认为对急性 MCL 损伤,不管其损伤程度如何,经保守治疗均可获得满意疗效。然而Zaffagnini[4]报道保守方法治疗膝关节 MCL 损伤的长期随访情况,III 度损伤患者疗效远不如 I、II 度的患者,且长期存在膝关节内侧不稳。姚建华等[1]认为 III 度 MCL 损伤重建 ACL 时,最好选择对侧的绳肌腱作为重建材料。本组病例对于 ACL 损伤合并 MCL III 度损伤患者均采取手术治疗,因 MCL III 度损伤造成内侧不稳定,如果再从同侧肢体取半腱肌腱、股薄肌腱重建 ACL,容易加重膝关节内侧不稳,而保留半腱肌腱、股薄肌腱,会增加膝关节内侧稳定性,而患者多数不愿意再从对侧正常腿切口取肌腱,因此我们取同侧腓骨长肌腱重建断裂的ACL,腓骨长肌腱远端保留 1~1.5 cm,与腓骨短肌腱吻合,这样腓骨短肌腱完成部分腓骨长肌腱的功能,术后随访踝关节外翻无任何影响。腓骨长肌腱一般长 30 cm,直径 8~9 mm,可能存在比原断裂ACL 直径 ( 多为 7~8 mm ) 大的特点,重建后腱直径增大了,因此,在选择上下骨道进针点时,需考虑到以上问题。有的病例股骨端与胫骨端直径亦不同,本组 2 例因腓骨长肌腱对折后股骨端与胫骨端直径不同,股骨端直径 9 cm,胫骨端直径 8 cm,故股骨隧道制作成 9 cm,胫骨隧道制作成 8 cm。
急性 ACL 合并 III 度 MCL 损伤的手术时机,Bin[20]认为多发韧带伤分期治疗,一期修复侧副韧带,MCL愈合膝关节活动度恢复正常后二期重建交叉韧带可降低因关节创伤重或制动时间长造成的关节僵硬。冯会成等[21]关节镜下联合重建 27 例ACL 合并 MCL 患者,膝关节前内侧稳定性恢复效果良好。通过本组病例,我们认为伤后及早手术重建 ACL,同时一期带线锚钉 Twinfix ( 美国施乐辉生产 ) 修复 III 度 MCL 损伤,不影响术后关节功能恢复,临床效果好。MCL 损伤的修复有用爱惜邦缝线直接缝合实质部或用 U 形钉、齿垫螺钉、经骨道缝合的方法进行韧带附着点修复等多种方法,姚建华等[1]认为带齿垫螺钉或 U 形钉过紧可导致其下方韧带组织压迫坏死,植入位置不当将干扰关节或韧带的功能。采用 3~4 cm 小切口显露韧带损伤处,用带线缝合锚钉缝合并固定损伤韧带具有手术切口小,组织剥离范围小,操作方法简单,手术时间短的优势。与经骨道缝合的方法相比,缝合锚钉的强度更佳,不会发生骨道骨折或扩大,可抵抗更大的应力负荷,因此可进行积极的术后功能康复。本组病例术中关节镜检查发现 12 例伴有内侧关节囊有不同程度撕裂,在进行 MCL 修复时亦可见关节液流出,均给予 2 / 0 可吸收线缝合。谢建新等[22]使用带线锚钉 Twinfix ( 美国施乐辉生产 ) 治疗膝关节内侧副韧带 III 度损伤 48 例,认为应用过多的非可吸收线缝合韧带,术后患者可能出现异物感或增加异物反应的可能性。本组病例均使用美国施乐辉生产的直径 5.0 mm 带线锚钉 ( Twinfix ),2 根线 ( 4 个尾端 ) 各缝合 1 针,4 针出针处呈近似正方形,然后同一线 2 个尾端打结,总共两个结,这样缝合后的韧带原损伤处是一个面与断裂处相接触,有利于愈合。本组 1 例术后出现锚钉尾线排异反应,伤口持续渗液,取出尾线后伤口愈合,膝关节外翻应力试验阴性,其他病例 MCL 恢复良好,带线锚钉未出现任何反应。柳东旭等[23]报道急性 ACL 损伤合并MCL 损伤关节镜术后 2 周就开始膝关节被动伸直,坐位垂腿,主动屈膝练习,被动屈膝练习,认为激进训练能更早恢复膝关节功能,明显缩短康复时间,获得更好的肌力。本组 1 例中年女性,因出院回家后畏惧膝关节锻炼时疼痛,至术后 1 个半月时主动屈膝 60 度,被动屈膝 80 度,来院复查后在医生指导下加大屈伸锻炼范围,至术后 2 个半月时达主动屈膝 120 度,因此对于畏惧膝关节锻炼时疼痛的女性患者要引起足够注意,术后锻炼更要积极,不用顾忌在锻炼过程中内侧副韧带再断裂或锚钉脱出,但应禁止小腿内外翻。本组病例经随访,对MCL 恢复无任何影响。
总之,自体腓骨长肌腱是修复前交叉韧带的一种选择,尤其是在急性 ACL 断裂合并 III 度 MCL 损伤时,自体腓骨长肌腱重建 ACL 同时用带线锚钉修复 MCL 损伤,早期疗效可靠。
[1] 姚建华, 李海鹏, 黄炎, 等. 急性前交叉韧带损伤合并内侧副韧带损伤的治疗选择. 军医进修学院学报, 2011, 32(8): 801-802.
[2] Narvani A, Mahmud T. Injury to the proximal deep medial collateral ligament: a problematical subgroup of injuries. The Journal of Bone and Joint Surgery. British Volumec British Orthopaedic Association, Australian Orthopaedic Association, Canadian Orthopaedic Association, 2010, 92-B(7):949-953.
[3] Papalia R, Osti L, Del Buono A, et al. Management of combined ACL-MCL tears: a systematic review. Br Med Bull, 2010, 93:201-215.
[4] Zaffagnini S, Bignozzi S, Martelli S, et al. Does ACL reconstruction restore knee stability in combined lesions: An in vivo study. Clin Orthop Relat Res, 2007, 454:95-99.
[5] Chen L, Kim PD, Ahmad CS, et al. Medial collateral ligament injuries of the knee:current treatment concepts. Curr Rev Musculoskelet Med, 2008, 1(2):108-113.
[6] Kovachevich R, Shah JP, Arens AM. Operative management of the medial collateral ligament in the multi-ligament injured knee: an evidence-based systematic review. Knee Surgery, Sports Traumatology, Arthroscopy, 2009, 17(7):823-829.
[7] 陈百成, 张庆民, 冯建刚, 等. 自体中1/3髌韧带重建前十字韧带术后膝关节并发症的探讨. 中华骨科杂志, 2000, 20(4):216-218.
[8] Kartus J, Movin T, Karlsson J. Donor-site morhidity an anteriorknee problems after anterior cruciate ligament reconstruction using autografts. Arthroscopy, 2001, 17(9): 971-980.
[9] 刘玉杰, 李众利, 王志刚, 等. 绳肌腱结嵌压固定法重建交叉韧带的临床应用与生物力学研究. 中华外科杂志, 2005, 43(4):239-242.
[10] 冯世庆, 郭世绂, 王沛, 等. 关节镜下骨-髌腱-骨移植重建前十字韧带. 中华骨科杂志, 2004, 24(3):137-140.
[11] Gao K, Chen S, Wang L, et al. Anterior cruciate ligament reconstruction with LARS artificial ligament: a multicenter study with 3- to 5-year follow-up. Arthroscopy, 2010, 26(4):515-523.
[12] Schwartz HE, Matava MJ, Proch FS, et al. The effect of gamma irradiation on anterior cruciate ligament allograft biomechanical and biochemical properties in the caprine model at time zero and at 6 months after surgery. Am J Sports Med, 2006, 34:1747-1755.
[13] 左立新, 高雁卿, 杨卫兵. 正常人前后交叉韧带与腓骨长肌腱的解剖学形态、力学特性对比. 中医正骨, 2007, 19:5-6.
[14] 左立新, 高雁卿, 杨卫兵, 等. 关节镜下腓骨长肌腱移植重建交叉韧带7例. 中国修复重建外科杂志, 2007, 21:1275-1276.
[15] 左立新, 高雁卿, 杨卫兵. 膝关节小切口游离腓骨长肌腱移植同时重建前后交叉韧带. 河南外科学杂志, 2007, 13:32-33.
[16] 何锦泉, 庞桂根, 贾鹏. 腓骨长肌腱移植转移术治疗陈旧性跟腱断裂. 中国矫形外科杂志, 2008, 16:1262-1264.
[17] 欧伦, 米琨, 俸志斌, 等. 腓骨长肌腱和跖肌腱片修复陈旧性跟腱断裂. 中国矫形外科杂志, 2007, 11:1275-1276.
[18] 左立新, 高雁卿, 杨卫兵, 等. 腓骨长肌腱移植后对足弓的影响. 中国矫形外科杂志, 2009, 17:1198-1199.
[19] Phisitkul P, James SL, Wolf BR, et al. MCL injuries of the knee:current concepts review. Iowa Orthop J, 2006, 26:77-90.
[20] Bin SI, Nam TS. Surgical outcome of 2-stage management of multiple knee ligament injuries after knee dislocation. Arthroscopy, 2007, 23(10):1066-1072.
[21] 冯会成, 黄迅悟, 孙继桐, 等. 关节镜下应用带跟骨异体跟腱联合重建前交叉韧带及内侧副韧带. 现代生物医学进展, 2013, 13(13):2472-2475.
[22] 谢建新, 竺湘江, 潘科良, 等. 带线锚钉治疗膝关节内侧副韧带III度损伤. 全科医学临床与教育, 2011, 9(4):433-434.
[23] 柳东旭, 姚建华, 孙天胜, 等. 急性前交叉韧带损伤合并内侧副韧带损伤治疗后的康复训练. 中国医药导报, 2013, 10(18):66-71.
( 本文编辑:李贵存 )
Early curative effects of anterior cruciate ligament reconstruction with the peroneus longus tendon combined with one-stage repair of severe medial collateral ligament injury using suture anchors
SHI Fu-dong, ZUO Jin-zeng, LIU Shi-jie, ZHANG Yong, LIU Tian-hong, WU Qiang, MA Hai-yang, WANG Xue-chen, LI Chang-jiang. Department of Orthopaedics, Tangshan People’s Hospital, Tangshan, Hebei, 063001, PRC
ObjectiveTo investigate the early curative effects of anterior cruciate ligament ( ACL )reconstruction with the peroneus longus tendon combined with one-stage repair of severe medial collateral ligament ( MCL ) injury using suture anchors.MethodsFrom December 2008 to October 2012, a total of 38 patients with acute ACL tears and grade III MCL injuries underwent arthroscopic reconstruction with the ipsilateral autologous peroneus longus tendon and the semitendinosus allograft. There were 18 cases of ACL reconstruction with the ipsilateral autologous peroneus longus tendon ( group A ) and 20 cases with the semitendinosus allograft ( group B ). The suture anchors were used in all cases of MCL injuries. After the postoperative brace immobilization in the straight position for 1 week, the patients began the practice of knee fexion and extension. The fexion angle was gradually increased, and 6 weeks after the operation it reached more than 120 degrees. All patients were examined in the following objective indexes at 6 and 12 months after the operation respectively, including the stability of the knee ( KT-1000, 134 N forward tension ), Lachman test, pivot shift test, thigh circumference difference and knee Magnetic Resonance Imaging ( MRI ). Subjective evaluation of the motor functions in the patients was performed using the Tegner scale, Lysholm scale and International Knee Documentation Committee ( IKDC ) knee function scale. Reconstruction was performed in the foot with a 16-slice CT scanner preoperatively and postoperatively. The width of the transverse arch of the foot and the height and apex angel of the inner and outer longitudinal arches were measured. The above results were compared.ResultsBased on the preoperative Tegner scores and Lysholm scores, P values were more than 0.05 and the differences were not statistically signifcant. The Lachman test was negative in 16 cases ( 88.89% ) in the 6th months after the operation and I positive in 2 cases ( 11.11% ) in group A, with no positive cases of more than II degrees. It was negative in 17 cases ( 85.00% ) and I positive in 3 cases ( 15.00% ) in group B, with no positive cases of more than II degrees. The pivot shift test was positive in 1 case in group A, and negative in all the other cases. It was positive in 1 case in group B, and negative in all the other cases. The KT-1000 examination with the forward tension of 134 N showed that the side to side difference of anterior laxity was less than 2 mm in 15 cases ( 88.33% ) and -5 mm in 3 cases ( 16.67% ) in group A, with no cases of more than 5 mm ( 0.00% ). It was less than 2 mm in 16 cases ( 80.00% ), -5 mm in 3 cases ( 15.00% ) and more than 5 mm in 1 case ( 5.00% ) in group B. The circumference differences of both lower limbs were ( 1.06±0.86 ) cm in group A and ( 1.04±0.92 ) cm in group B. The Tegner scores were ( 6.00±0.46 ) points in group A and ( 6.00±0.57 ) points in group B. The Lysholm scores were ( 94.00±6.02 ) points in group A and ( 95.00±2.35 ) points in group B. The IKDC knee function scores were ( 89.45±2.89 ) points in group A and ( 90.12±4.56 ) points in group B. The differences in each index between the 2 groups were not statistically signifcant ( P>0.05 ). At 1 year after the operation, the Lachman test was negative in 15 cases ( 83.33% ) and I positive in 3 cases ( 16.67% ) in group A, with no positive cases of more than II degrees. It was negative in 16 cases ( 80.00% ), I positive in 1 case ( 5.00% ) and II positive in 2 cases ( 10.00% ) in group B. The pivot shift test was positive in 2 cases in group A, and negative in all the other cases. It was positive in 2 cases in group B, and negative in all the other cases. The KT-1000 examination with the forward tension of 134N showed that the side to side difference of anterior laxity was less than 2 mm in 14 cases ( 77.78% ) and -5 mm in 4 cases ( 22.22% ) in group A, with no cases of more than 5 mm ( 0.00% ). It was less than 2 mm in 16 cases ( 80.00% ), -5 mm in 3 cases ( 15.00% ) and more than 5 mm in 1 case ( 5.00% ) in group B. The circumference differences of both lower limbs were ( 1.01±0.21 ) cm in group A and ( 1.03±0.12 ) cm in group B. The Tegner scores were ( 5.00±0.96 ) points in group A and ( 6.00±0.03 ) points in group B. The Lysholm scores were ( 94.00±6.67 ) points in group A and ( 95.00± 3.55 ) points in group B. The IKDC knee function scores were ( 90.48±2.36 ) points in group A and ( 90.17±4.32 ) points in group B. The differences in each index between the 2 groups were not statistically signifcant ( P>0.05 ). After a mean follow-up of 18 months, the measurement results by the 16-slice CT scanner showed that there were not statistically signifcant differences in the width of the transverse arch and the height and apex angel of the inner and outer longitudinal arches of the foot before and after the operation.ConclusionsFor the patients with acute ACL tears and grade III MCL injuries, satisfactory early results can be obtained after the ACL reconstruction with the ipsilateral autologous peroneus longus tendon and the semitendinosus allograft combined with the one-stage repair of MCL injury using suture anchors are performed. There are no statistically significant differences between them. The ipsilateral autologous peroneus longus tendon may be a good choice in the ACL reconstruction when grade III MCL injury occur. The early results are good at the same time with the one-stage repair of MCL injuries using suture anchors.
Anterior cruciate ligament ( ACL ); Medial collateral ligament ( MCL ); Arthroscope; Suture anchor; Peroneus longus tendon
10.3969/j.issn.2095-252X.2014.01.008
R687.4
河北省 2013 年医学科学研究重点课题 ( 20130319 )
063001 河北,唐山市人民医院骨科
2013-04-27 )

