多重耐药铜绿假单胞菌感染的危险因素与合理用药的研究
王平珍,刘秋龙,周庆华,郝会青
(抚州市妇幼保健院检验科,江西抚州344000)
多重耐药铜绿假单胞菌感染的危险因素与合理用药的研究
王平珍,刘秋龙,周庆华,郝会青
(抚州市妇幼保健院检验科,江西抚州344000)
目的探讨多重耐药铜绿假单胞菌(MDRP)医院感染的危险因素与耐药性分析,为临床合理用药提供科学依据.方法对临床标本分离的586株铜绿假单胞菌采用黑马迪尔的96NE板进行药敏试验,分析其耐药性,并对其感染的危险因素采用单因素分析(χ2检验与t检验)和多因素分析logistic回归方法进行分析.结果586株铜绿假单胞菌中多重耐药菌有84株(占14.3%).单危险因素及多危险因素分析得出既往入住ICU治疗、机械介入、使用碳青霉烯类抗菌药物是多重耐药铜绿假单胞菌感染的独立危险因素.12种常用抗菌药物中,多重耐药铜绿假单胞菌对头孢哌酮/舒巴坦的耐药率最低,为27.4%,对庆大霉素和环丙沙星的耐药率最高,分别为90.5%、92.9%.多重耐药铜绿假单胞菌对头孢他啶的耐药率由2008年的61.5%下降到2012年的39.1%,对亚胺培南、美罗培南和替卡西林/克拉维酸的耐药率由2008年的38.5%、38.5%、46.2%上升到2012年的52.2%、52.2%、78.3%.结论多重耐药铜绿假单胞菌的耐药性已十分严重,临床应重视监测药敏结果,根据药敏结果合理使用抗菌药物,同时还应重视多重耐药铜绿假单胞菌感染的各种危险因素,以减少和控制细菌耐药的发生.
多重耐药铜绿假单胞菌;危险因素;耐药性
铜绿假单胞菌(Pseudomonas aeruginosa)是医院获得性感染的重要致病菌之一,也是老年人肺部感染常见的病原菌和ICU病房感染最为棘手的细菌.近年来,随着抗生素的广泛使用,铜绿假单孢菌耐药率也在逐步增加,甚至局部暴发多重耐药及泛耐药铜绿假单胞菌感染流行.多重耐药铜绿假单胞发生的危险因素和多种耐药机制,是导致院内难治性感染的重要细菌之一[1].本研究对2008年01月至2012年12月我院临床送检标本进行了铜绿假单胞菌的危险因素分析和耐药性分析,为临床合理用药提供依据.
1 材料与方法
1.1 标本来源及铜绿假单胞菌分离鉴定我院2008年01月至2012年12月临床送检的各种标本.共分离出586株铜绿假单胞菌.所有菌株均按照《全国临床检验操作规程》进行分离、培养和初步鉴定.质控菌铜绿假单胞菌标准菌株ATCC27853购自卫生部临床检验中心.
1.2 铜绿假单胞菌药敏分析首先采用血平板、巧克力平板、麦康凯等平板分离菌株,然后用黑马迪尔公司96NE微生物鉴定药敏分析板做鉴定和药敏试验.用标准菌株进行质量控制.操作方法及结果判断参考CLSI2010年版的标准[2].
1.3 多重耐药铜绿假单胞菌的筛选分离出的铜绿假单胞菌至少对头孢菌素类、氨基糖苷类、氟喹诺酮类、β-内酰胺类、碳青霉烯类中3类或3类以上抗菌药物同时耐药则判定为多重耐药铜绿假单胞菌.
1.4 统计方法实验数据采用WHONET5.6软件、SPSS16.0软件进行统计分析.单因素分析:计数资料分析采用χ2检验,计量资料分析采用t检验,以P<0.05为差异有统计学意义;多因素分析采用logistic多因素回归分析,计算OR和95%置信区间.
2 结果
2.1 单因素分析分析586例铜绿假单胞菌病人的病历资料(除10例泛耐药铜绿假单胞菌外),对其各单危险因素进行分析.由表1可知,存在基础疾病、入住ICU、纤维支气管镜灌洗、机械介入、使用碳青霉烯类抗菌药物、感染前住院时间均与对照组有显著性差异,是感染多重耐药铜绿假单胞菌的相关因素.
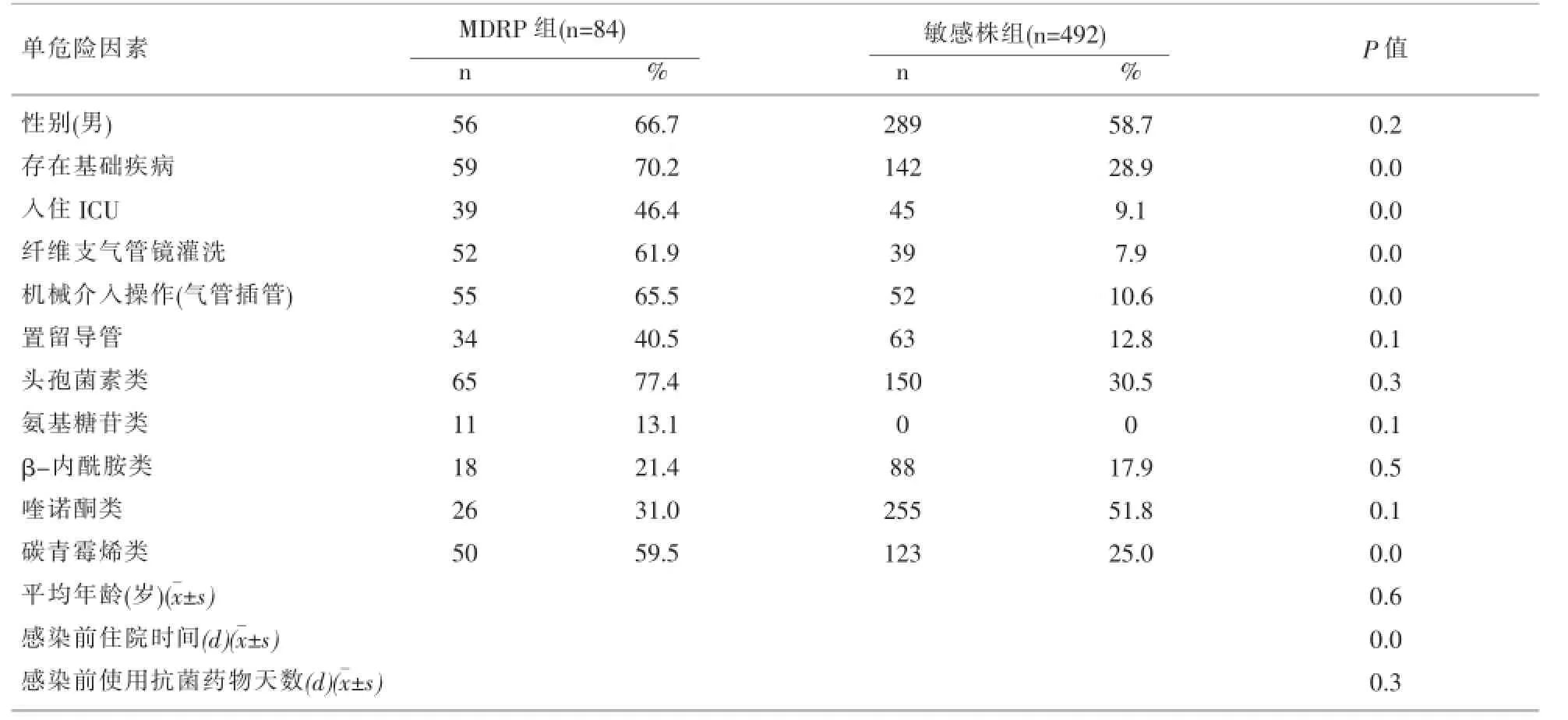
表1 多重耐药铜绿假单胞菌感染单危险因素分析
2.2 多因素分析将单危险因素分析中有显著性差异的6个变量再进行logistic多因素回归分析,统计结果显发现了既往入住ICU、机械介入、使用碳青霉烯类抗菌药物是院内感染多重耐药铜绿假单胞菌的独立危险因素,见表2.
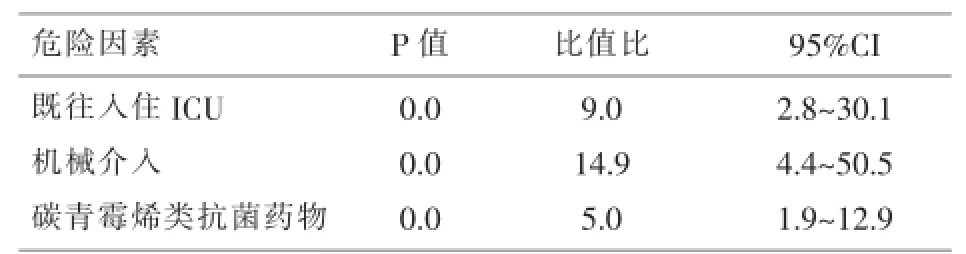
表2 多重耐药铜绿假单胞菌感染的多危险因素分析
2.3 多重耐药铜绿假单胞菌的耐药性2008年至2012年多重耐药铜绿假单胞菌为84株,占铜绿假单胞菌总株数的14.3%.5年来多重耐药铜绿假单胞菌所占比例分别为14.8%(13/88)、14.4%(14/97)、 14.3%(16/112)、14.6%(18/123)、13.9%(23/166).
多重耐药铜绿假单胞菌对12种常用抗菌药物均呈现出较高的耐药性,其中,对头孢哌酮/舒巴坦的耐药率最低,为27.4%,对庆大霉素和环丙沙星的耐药率最高,分别为90.5%、92.9%.多重耐药铜绿假单胞菌对头孢他啶的耐药率呈下降趋势,由2008年的61.5%下降到2012年的39.1%,对亚胺培南、美罗培南和替卡西林/克拉维酸的耐药率均呈上升趋势,由2008年的38.5%、38.5%、46.2上升到2012年的52.2%、52.2%、78.3%,对其他抗生素无明显变化.见表3.
3 讨论
铜绿假单胞菌对诸多抗生素的耐药性不断上升的问题已成为临床的难题[3].并有研究[4]表明,多重耐药铜绿假单胞菌感染患者,其病死率及治疗费用要明显高于敏感铜绿假单胞菌感染患者.因此,合理的抗菌药物剂量和给药间隔时间对于铜绿假单胞菌感染患者的临床预后是非常有利的.
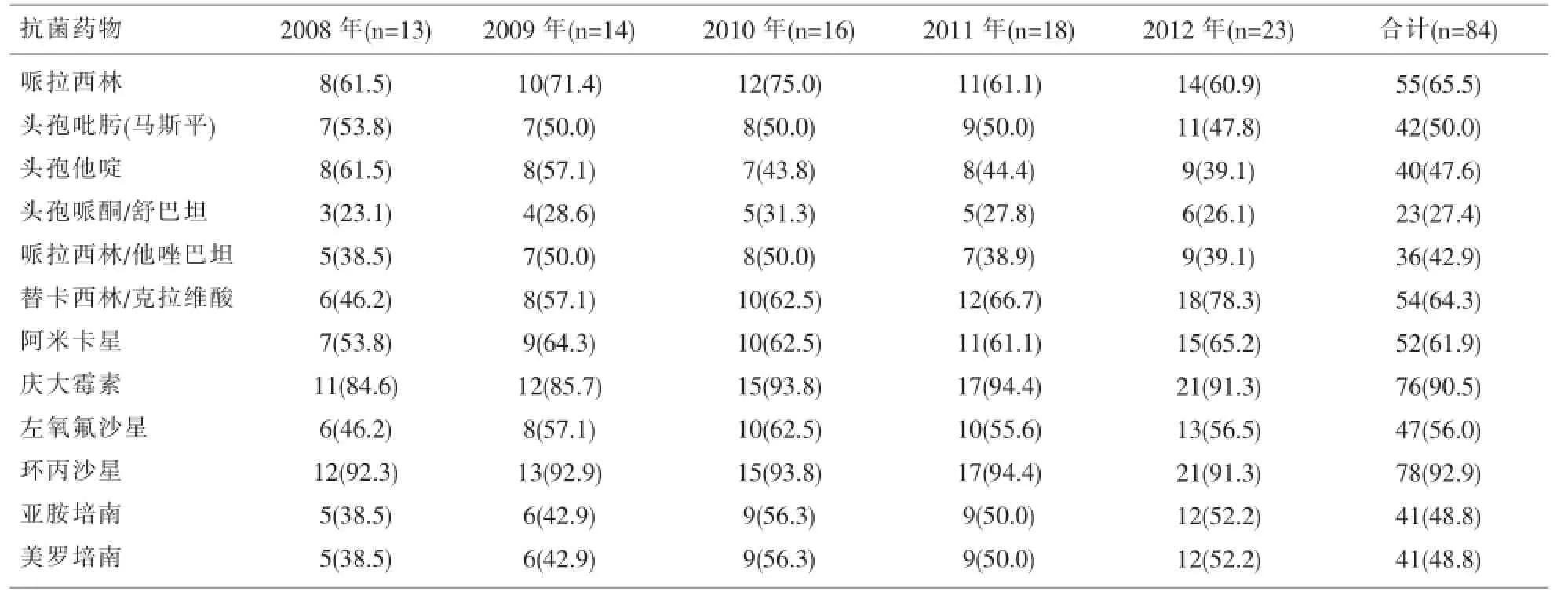
表3 多重耐药铜绿假单胞菌对12种抗菌药物耐药性分析[n(%)]
本研究单因素分析发现存在基础疾病、入住ICU、纤维支气管镜灌洗、机械介入、使用碳青霉烯类抗菌药物、感染前住院时间均与医院感染多重耐药铜绿假单胞菌显著相关.多因素logistic回归分析得出既往入住ICU、机械介入、使用碳青霉烯类抗菌药物是医院感染多重耐药铜绿假单胞菌的独立危险因素.铜绿假单胞菌广泛存在于自然界及医院环境人体皮肤和开放腔道中,尤其在医院环境内各种物品表面的分离率很高,长时间住院患者,特别是常入住ICU,与医院环境中的铜绿假单胞菌接触较多,当基础疾病严重引起患者自身免疫力下降时,就增加了铜绿假单胞菌感染的风险度.同时由于耐药株患者住院时间长,基础病情多,病情严重,也由于有严重的器官功能障碍需应用更多的机械介入操作,而铜绿假单胞菌对湿热、紫外线及化学消毒剂有较强的抵抗力,常规消毒剂只能抑制其生长,不能杀灭.所以经常进行机械介入治疗对抵抗力较弱的患者也增加了铜绿假单胞菌感染的风险[5].碳青霉烯类抗菌药物作为医院感染多重耐药铜绿假单胞菌的重要危险因素已被临床公认.碳青霉烯类抗生素的耐药可能是由于缺失外膜蛋白OprD或者其水平降低,从而使抗生素对铜绿假单胞菌的通透性降低,药物不容易进入菌体,导致铜绿假单胞菌对多种类型的抗生素产生耐药.所以临床应重视各危险因素,加强对铜绿假单胞菌感染的各种危险因素的控制.
临床中,可用于治疗铜绿假单胞菌感染的药物基本有六类:青霉素类、头孢菌素类、碳青霉烯类、β-内酰胺类、氨基糖苷类和喹诺酮类.铜绿假单胞菌的耐药机制比较复杂,目前发现其主要耐药机制如下[6]:(1)产生灭活酶;(2)外膜通透性的降低;(3)主动外排;(4)生物膜结构影响;(5)药物作用靶位的改变.本次研究中,多重耐药铜绿假单胞菌占铜绿假单胞菌总株数的14.3%.5年来多重耐药铜绿假单胞菌所占比例分别为14.8%(13/88)、14.4%(14/97)、14.3%(16/112)、14.6%(18/123)、13.9%(23/166),比例无明显增减.多重耐药铜绿假单胞菌对12种常用抗生素均呈现出较高的耐药性,其中,对头孢哌酮/舒巴坦的耐药率最低,为27.4%,对庆大霉素和环丙沙星的耐药率最高,分别为90.5%、92.9%.多重耐药铜绿假单胞菌对头孢他啶的耐药率呈下降趋势,由2008年的61.5%下降到2012年的39.1%;对亚胺培南、美罗培南和替卡西林/克拉维酸的耐药率均呈上升趋势,由2008年的38.5%、38.5%、46.2上升到2012年的52.2%、52.2%、78.3%.从本研究中可以出头孢哌酮/舒巴坦对铜绿假单胞菌有良好的抗菌活性,且其对铜绿假单胞菌的抗菌活性优于亚胺培南和美罗培南,与相关研究[7]一致.并有国内、外研究显示,临床使用环丙沙星、哌拉西林、头孢他啶以及碳青霉烯类等抗生素是产生碳青霉烯类抗生素耐药菌株的危险因素[8].因此临床医师在治疗铜绿假单胞菌所致感染疾病时,必须认真分析细菌耐药谱,谨慎使用碳青霉烯类抗菌药物,建议在使用之前应进行细菌培养和药敏实验,以便尽早发现耐药株.
铜绿假单胞菌对抗菌药物的多重耐药及泛耐药问题是目前临床面临的重大难题,要解决这一问题首先要加强对细菌耐药性变迁的动态监测,有助于及时有效地提高抗菌药物选择的合理性,延缓和降低耐药性的产生,尽可能地避免多重耐药的发生.其次,要根据铜绿假单胞菌的体外药敏试验合理使用抗菌药物,调整用药方案.最后,医院应认真重视院内感染,加强对院内感染危险因素的控制,做好隔离传染源、切断传播途径保护易感者三个环节[9],同时加强对抗菌药物的使用管理,重视对院内感染患者的治疗,严格杜绝抗菌药物的滥用.
[1]罗百灵,王丽静,胡成平,等.1995-2004年下呼吸道感染病原菌变迁[J].中国抗感染化疗杂志,2006,6(3):182-185.
[2]Clinical and Laboratory Standards Institute.Performance standards for antimicrobial susceptibility testing;twentieth informational supplement[S].CLSI,2010,M100-S20.
[3]费君,李家斌.2007-2009年安徽省痰标本中分离的革兰阴性菌耐药性监测[J].中国抗生素杂志,2011,36(12):948-951.
[4]Garnica M,Maiolino A,Nucci M.Factors associated with bacteremia due to multidrug-resistant Gram-negative bacilli in hematopoietic stem cell transplant recipients[J].Braz J Med Biol Res,2009,42(3):289-293.
[5]黄燕新,姜朝新,王陈龙,等.464株铜绿假单胞菌的耐药性分析及治疗[J].国际检验医学杂志,2013,34(6):752-754.
[6]杨吴天,王远亮.抗铜绿假单胞菌的碳青霉烯类抗生素研究进展[J].中国药房,2007,18(22):1745.
[7]王勋松,徐长辉,袁水斌,等.头孢哌酮/舒巴坦对常见革兰阴性杆菌的体外抗菌作用[J].实验与检验医学,2012,30(6):595-596.
[8]Fortaleza CM,Freire MP,Filho Dde C,et al.Risk fac tors for recovery of imipenem-or ceftazidime-resistant Pseudomonas aeruginosa among patients admitted to a teaching hospital in Brazil[J].Infect Control Hosp Epidemiol,2006,27(9):901-906.
[9]陈丽霞,陈会,沈燕如.238株不动杆菌医院感染特点及耐药性分析[J].实验与检验医学,2012,30(6):592-594.
Study on the risk factors of multiple drug-resistant Pseudomonas aeruginosa infection and the rational use of antimicro-bial agents
WANG Pingzhen,LIU Qiulong,ZHOU Qinghua,et al.Department of Clinical Laboratory,the Maternal and Child Health Hospital of Fuzhou City,Fuzhou Jiangxi 344000,China
ObjectiveTo investigate the risk factors and drug-resistance of Pseudomonas aeruginosa in nosocomial infections and provide the scientific evidence for the clinical use of the antibiotics.MethodsA total of 586 strains of Pseudomonas aeruginosa isolated from clinical specimens were conducted drug sensitivity test by using 96NE plate from Black Madill's company,and the drug resistance of these strains were analyzed.The statistical analyses of the single factor analysis(χ2and t test)and multivariate logistic regression methods were used to analyze the risk factors of multidrug drug-resistant Pseudomonas aeruginosa infection.ResultsThere were 84 strains of multidrug resistant Pseudomonas aeruginosa in the 586 strains of Pseudomonas aeruginosa,which accounted for 14.3%.Previous treatment in the ICU,mechanical intervention procedures,and the use of carbapenem antibiotics were the independent risk factors of infection of multiple drug resistant Pseudomonas aeruginosa.Among the 12 kinds of antibiotics,the drug-resistance rate of multiple drug-resistance Pseudomonas aeruginosa to cefoperazone/sulbactam was the lowest (27.4%).And the drug-resistance rate to gentamicin and ciprofloxacin were 90.5%and 92.9%,respectively,which were the highest.The drug resistance rate of multiple drug-resistance Pseudomonas aeruginosa to ceftazidime fell from 61.5%in 2008 to 39.1% in 2012.And the drug-resistance rates to imipenem,meropenem and ticarcillin/clavulanic increased from 38.5%,38.5%and 46.2%in 2008 to 52.2%,52.2%and 78.3%in 2012,respectively.ConclusionsThe drug-resistance rates of multiple drug-resistance Pseudomonas aeruginosa are very serious.In order to reduce and control the occurrence of multiple drug-resistance bacteria, clinician should use antibiotics rationally according to the results of drug susceptibility test and pay attention to the various risk factors of multiple drug-resistant Pseudomonas aeruginosa infection.
Multiple drug-resistance Pseudomonas aeruginosa;Risk factors;Drug-resistance
R446.5,Q939.92,R378.99+1
A
1674-1129(2014)03-0260-04
10.3969/j.issn.1674-1129.2014.03.010
2014-02-11;
2014-03-14)
抚州市科技局2013年科技计划项目(抚科计字〔2013〕10号文)
王平珍,女,1974年11月出生,本科,主管检验师,主要从事临床检验方向研究.

