液基细胞学结合HPV高危分型检测对宫颈病变应用价值的评估
郭周庆,徐宁,吴又明
(南方医科大附属小榄医院,广东中山528415)
液基细胞学结合HPV高危分型检测对宫颈病变应用价值的评估
郭周庆,徐宁,吴又明
(南方医科大附属小榄医院,广东中山528415)
目的评估宫颈液基细胞学结合高危性HPV DNA检测在宫颈病变中的诊断价值.方法收集本院2009-2012年细胞室及HPV检测室的资料进行评估分析.结果液基细胞学阳性检出率6.01%,HPVDNA高危型分型检出率20.34%,两种方法联合检测的评估指标:阳性检测率33%,敏感性、特异性、阳性预测值、阴性预测值88.58%.结论单独应用上述两种筛查方法都有一定的局限性,但有较高敏感性,阴性预测值及阳性检出率.联合应用检测后不但能够优势互补,而且其敏感性、阴性预测值、阳性检出率更高,但其特异性反而降低.具体原因不详,有待于在今后工作中进一步深入探讨.对已婚妇女在进行细胞学及HPV检测的同时,对HPV检测阳性病例如能采用HPV疫苗治疗,对于HPV检测阴性病例如能早期接种HPV疫苗预防,对于宫颈癌的防治效果会更加科学与完善.
人乳头状瘤病毒;液基细胞学;高危型HPV;宫颈上皮内瘤变
宫颈癌(cancer of cervix)是女性生殖系统中发病率最高的宫颈上皮性恶性肿瘤,其发病率仅次于乳腺癌.同时宫颈癌也是导致妇女死亡的主要恶性肿瘤之一.全球每年新发病例50万例,死亡20万例.我国也是宫颈癌的高发区,每年新增发病数占世界新发病例的28.8%,据统计,每年有2万多人死于宫颈癌.近年来宫颈癌的发病率趋向年轻化.因此对宫颈癌筛查的研究越来越受到各级政府及专家们的高度重视.在广东中山市妇女发展规化纲要中(2010-2020年)已明确将宫颈癌与乳腺癌(简称二癌)列为重点防治对像.要求在近几年内完成对全市各机关及乡镇的已婚妇女进行二癌筛查.因宫颈癌与多种因素有关,因此寻找一种行之有效的筛查方法,不但是降低宫颈癌发病率及死亡率关键所在.而且更是我们病理细胞学工作者的责任与使命.目前随着分子生物学技术的进一步发展及HPV检测的不断改进与研究,现已证实; HPV是宫颈癌的主要致病因子.对于宫颈癌的筛查,目前液基细胞学检查在国内外仍然不失为是最方便,最有效最实用的筛查方法之一,而高危型HPV DNA检测也是近十年兴起的一项新技术. HPV与宫颈癌的发生密切相关,一直是众多肿瘤学家及病因学家关注的焦点,HPV DNA检测对宫颈病变的病因检测有较高的前瞻性,采用液基细胞学与HPV-DNA两种方法同时检测,各取所长,相辅相成.其价值如何?正是本次研究的课题之一.现将两种方法单独及联合使用效果评估情况分别报告如下.
1 材料与方法
1.1 研究对象收集2009-2012年在本院妇产科接受液基细胞学及HPV DNA筛查的病例资料进行回顾性评估分析;其中液基细胞学检查22600例.HPV DNA高危分型检测6116例,年龄:18~86岁,平均年龄52岁.
1.2 方法液基细胞学及HPV DNA检测取样,均由妇产科医生负责.取样步聚:先以窥阴器或阴道张开器暴露宫颈,再将一次性宫颈刷置于宫颈口,轻轻搓动采样刷,使其按顺时针方向旋转5圈,慢慢取出刷子,并将其洗入专用贴有病人标签的保存液瓶或HPV检测试管中,分别作液基细胞及HPV高危型分型检测.
1.3 仪器与试剂A、液基细胞学制片,采用美国Thinprep-2000处理仪制片,巴氏或HE染色镜检. B、HPV DNA检测:采用美国ABL(7000)扩张仪及国产Hybrimax医用核酸分子快速杂交仪.C、HPV高危型分型检测试剂盒;由国内凯普生物化学有限公司提供,采用碱性磷酸酶系统定性检测.可对21种HPV基因型,进行分型检测.
1.4 诊断标准液基细胞学检测,按照美国2001年TBS报告系统,由二位副主任以上病理细胞医生诊断.HPV DNA检测由检验科受过专业培训取得HPV检测资质的技师负责检测.细胞学以非典型鳞状上皮细胞以上病例为阳性病例.HPV高危分型检测,根据试剂盒说明书操作;并依据试剂盒中提供的膜条上的HPV分型分布图加入显色试剂,凡阳性病例,其分型对应点上可见清晰蓝紫色的圆点(每次测定应做Biotinet 1C质控对照).
1.5 统计方法采用χ2检验,以SPSS13.0统计软件进行统计学分析.P<0.05时有统计学意义.另4项评价指标计算,以组织病理学检查为金标准,采用诊断和筛查试验的评价体系"评价诊断试验的四格表"计算出各种方法及联合筛查方法的特异性,敏感性,阳性预测值,阴性预测值,结果详见表3.
2 结果
2.1 液基细胞学检查22600人中正常范围及慢性炎症:21240例,非典型鳞状上皮细胞阳性病例1360例,阳性检出率6.01%(1360/22600),经病理活检确诊低度上皮内病变566例.各组方法与联合筛查方法学比较差异有统计学意义,其中液基细胞与HPV DNA比较:χ2(卡方值)=863.25,P<0.001.联合检测与液基细胞比较:χ2(卡方值)=1043.65,P< 0.001.联合检测与HPV DNA比较:χ2(卡方值)= 77.09,P<0.001.另外阳性检出率、敏感性、阴性预测值均增高.
2.2 HPV高危型分型检测2009-2012年共有6617例做了HPV DNA检测.筛出阳性病例1346例,阳性检出率20.34%(1346/6617).1350例经病理活检确诊低度上皮内病变病例526例.
2.3 液基细胞与HPV DNA联合筛查,检出阳性病例1696例,经阴道镜下取材,低度上皮内病变以上阳性病例为568例.阳性检出率33%(568/ 1696).
2.4 病理活检结果液基细胞学及HPV DNA筛查出来的阳性病例,有1880人在阴道镜下取材活检,确认低度上皮内病变以上的阳性病例589人.以上方法具体评估结果比较如下:HPV高危型检测分型分布图详见表1,液基细胞学与HPV DNA高危型检测分型,单独或联合检测结果评估比较详见表2、表3.
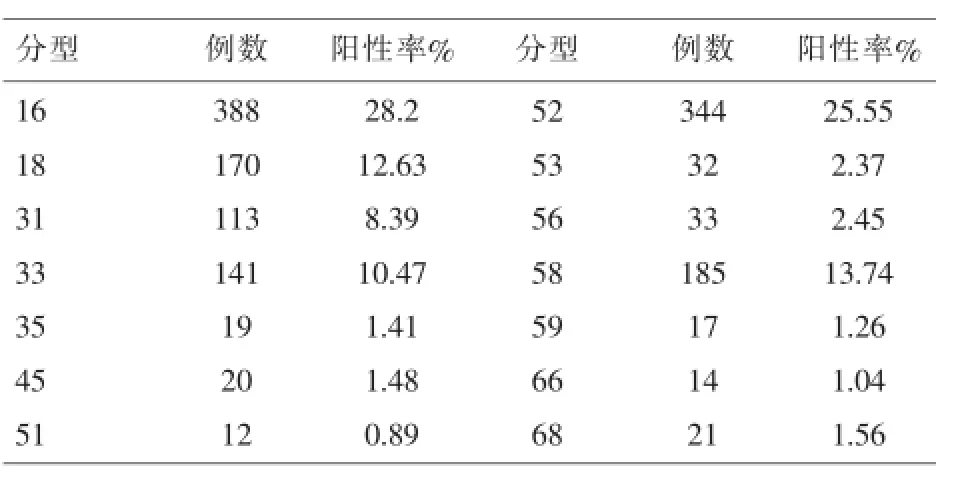
表1 HPV高危型检测分型分布图

表2 液基细胞学与HPV DNA联合筛查与病理活检结果比较
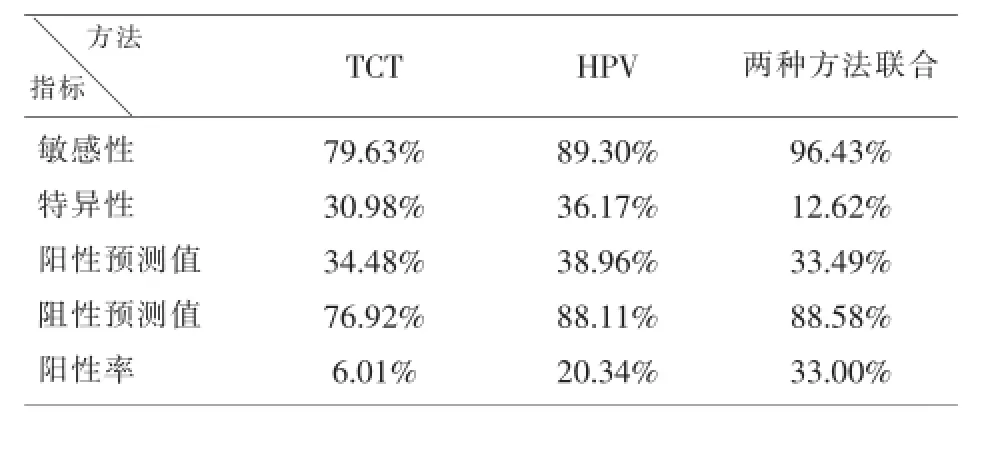
表3 液基细胞学与HPV单独检测及联合检测评估结果比较
3 讨论
近十几年国内外的研究显示;HPV感染在宫颈癌的发展中起着主要的作用,HPV感染检出率在正常人群中,CINⅠ,CINⅡ,CINⅢ,SCC组中分别为4%,30%,65%,99.8%.王晓芳等的研究[1]也显示女性生殖道HPV感染随着宫颈病变的加重呈升高趋势,大部份HPV感染无临床症状,或仅为亚临床感染.但可致严重后果.随着医学科学技术的迅速发展,新技术新方法,不断应用到宫颈癌及癌前病变的筛查工作中,如液基细胞学,HPV DNA检测, DNA定量分析,电子阴道镜等.然而目前在国内外,液基细胞学筛查已被FDA所认可,并广泛运用于欧美发达国家,目前在全世界仍是最方便最有效的方法学之一.结合TBS诊断系统进行分类,明显提高宫颈细学诊断的淮确性和敏感性[2]比传统的细胞学涂片,更全面,更实用并可与国际细胞学诊断接轨.
由于液基细胞学的广泛普及,子宫颈癌的发病率在全球范围内有所下降,但由于诸多的原因,在我国发病率反而有所回升,且发病率呈现年轻化的趋势[3].在我国的某些山区和边疆地区,仍居妇科恶性肿瘤首位[4].子宫颈上皮内瘤发展到宫颈癌大约需要十年.因此筛查出的早期病例治愈率几乎100%[5].
HPV检测技术弥补了单一液基细胞学一些客观存在的不足之处,而高危型HPV感染已公认为是宫颈癌的主要病因.认为,HPV感染同宫颈癌前病变密切相关,HPV检测为涂片检查担供了进一步筛查的机会.袁丽云等[6]乳头状瘤病毒(HPV)与子宫颈癌的发生密切相关.93%的宫颈癌标本中都能找到HPV.据文献报导:HPV类型有2000多种,其中35种与生殖道感染有关,另有20多种与肿瘤有关.HPV感染与性生活活跃年龄相关,21~30岁高发期占30.9%,其次31~40岁占31%,50~65岁以上较少只占23%.且高危型HPV与宫颈上皮内病变发生发展密切相关.本实验结果:高危型HPV(16、18、52)排前3名,低危型HPV(6、11、8304)排前3名.高度上皮内病变与高危型HPV感染呈正相关,低危型HPV感染主要发生在LSIL,HPV检测对宫颈癌的诊断与预防有重要意义,而凹空细胞是HPV感染的形态学改变,TCT检测HPV仍存在灵敏度较低,特异性不高的缺点,此外也不能进行HPV分型[7].
而HPV DNA检测主要是针对病因检测,它能够将患有宫颈癌或癌前病变的妇女以及存在潜在发病风险的妇女筛查出来.有学者报道:HPV感染跟多种因素相关;如早婚,性伴侣多,不洁性行为造成的性病传染及年龄因素等.50岁以下妇女感染率逐年升高,而50岁以上已婚妇女HPV感染率和高危型检出率均较低,这一点在冯杏娟[8]研究中也得以证实.若持续感染HPV者很可能发展成为细胞形态异常,从而导致宫颈上皮内发生瘤变,最终发展到宫颈癌.临床实验表明;HPV-DNA阳性检出率随着宫颈病变的严重程度而逐渐增加;与临床病理参数无关,姚婉珍研究还发现伤口感染,口服避孕药等行为也会导致HPV感染率上升[9].另外对于围产期HPV感染,由于妊娠期感染,母体的生理变化,如性激素的增多和免疫系统机制受到抑制,干扰了母体对HPV抵抗力,致使妊娠期间HPV感染比非妊娠期感染多.妊娠期间HPV-DNA检出率明显高于非妊娠期.HPV-DNA负荷量与宫颈病变的严重程度不完全相关.另有研究称:进行一次HPV检测可预测出3~5年感染的风险,如果HPV检测正常,那么至少在5年之内得宫颈癌的慨率会很低,宫颈癌中HPV检出率可高达90%以上[10],HPV虽然种类繁多,其病毒形成类似,但DNA限制性内切酶图谱各异,核壳体蛋白质的抗原性不同[11],HPV DNA检出率随着宫颈病变的严重程度而增加,在所有病毒类型中16型的感染更容易导致严重的宫颈病变,而18型与早期宫颈癌的预后差有关,当多种型别的HPV感染同时存在时,致癌危险增高,当HPV6,11,16,18均呈阳性时,其相对危险最高[12].大量的流行病学资料显示;在本地区妇女中HPV多重感染以二重亚型及三重亚型感染为主[13];多重HPV亚型感染及高危型HPV感染是宫颈癌发病的必要条件.因此有针对性地查出病因对临床宫颈癌及癌前病变治疗有重大意义.
根据表2、表3所示,上述两种方法检测结果比较发现,单独TCT筛查仍有部份假阴性率,若单独使用HPV DNA检测也不能明确病变的程度,有一定的局限性.而同时采用两种方法联合检测,从理论上其阳性检出率、敏感性、特异性、阴性预测值都能得到进一步提高,但本研究阳性检出率、敏感性、阴性预测值提高,而特异性不升反降,与其他学者的研究结果相似[14].对此国内外尚无相关的原因分析,有待于在以后工作中进一(步深入研究探讨.
随着宫颈致癌病因的进一步明确,使用HPV疫苗防治HPV感染和降低宫颈癌的发病率与死亡率将成为最具有前瞻性最有效的病因治疗方法. 2010年在美国48.7%13~17岁的女孩接种了HPV疫苗,在澳大利亚15岁以下女孩中HPV疫苗的覆盖率为70.8%,在欧洲覆盖率因各国的国情而有所不同,英国高达86.3%希腊最低为9%[15]目前尚不能广泛推广的原因在于花费高,另外HPV疫苗的安全性,免疫时间及对其他类型的HPV是否有交叉性免疫需进一步研究,预防性HPV疫苗主要通过体液免疫防疫,它可使机体产生高浓度的血清中和抗体从而建立免疫保护,防止人体被HPV感染[16].预防性疫苗主要是针对较年轻的女性,对已婚妇女在进行细胞学及HPV检测的同时如能加强预防性及治疗疫苗的研制及早期接种预防性HPV疫苗对于宫颈癌的防治效果会更好.
[1]王晓芳,刘静.人乳头瘤病毒感染与宫颈疾病的关系[J].天津医药, 1999,27(5):294-295.
[2]王永福,林桂青,陈先凤.液基薄层细胞学筛查宫颈病变的应用分析[J].实验与检验医学,2011,29(4):422-423.
[3]李素华,刘航朝.子宫鳞状上皮癌60例临床分析[J].中国妇幼保健,2003,18(1):36-37.
[4]王临虹,邱琇,兰睿敏,等.我国宫颈癌流行病学状况防治策略的回顾与展望[J].中国妇幼卫生,2010,1(3):146-149.
[5]郎景和.子宫颈上皮病变的诊断与治疗[J].中华妇产科杂志, 2001,36(5):261-263.
[6]袁丽云,卞美璐,罗杰,等.子宫湿疣的病理变化与人乳头状瘤病毒的检测[J].中华妇产科杂志,1999,34(6):354-356.
[7]张志勇,施桥发.人乳头瘤病毒与宫颈癌关系的研究进展[J].实验与检验医学,2012,30(3):256-258.
[8]冯杏娟.妇女宫颈高危型HPV感染因素[J].保健医学研究与实践, 2011,8(3):12-13.
[9]姚婉珍.妇女HPV阳性患者的健康教育[J].北方医学,2011,8(10): 82.
[10]韩萍,章文华.人乳头状瘤病毒感染与子宫颈癌发病关系的探讨[J].中华妇产科杂志,1995,10:608.
[11]李际春,何玲.HPV感染与宫颈癌关系的研究进展[J].宁夏医学杂志,2007,29(12):1160-1161.
[12]钟茜,赵霞.人乳头瘤病毒生殖道感染的流行病学与临床[J].实用妇产科杂志,2013,3(29):161-162.
[13]王其国,蔺国祥,杨文东.相邻三县区妇女感染人乳头瘤病毒分子流行病学分析[J].实验与检验医学,2013,31(4):317-319.
[14]韦冰.液基细胞学和高危型HPV DNA检测对宫颈癌前病变筛查的作用[J].河北医学,2007,7(10):16-17.
[15]EtterDJ,ZimetGD,Rickert VI.Humanpapillomnvirus vaccine in adolescent women:a 2012 update[J].Curr Opin Obstet Gynecol.2012,24(5):305-310.
[16]许丹,张玉泉.HPV疫苗防治宫颈癌的研究进展[J].现代妇产科进展,2007,16(2):137.
Evaluation on the application value of Liquid-based cytology combined with high-risk HPV genotyping in cervical le-sions
GUO Zhouqing,XU Ning,WU Youming.Xiao Lan Hospital ofSouthern Medical University,Zhongshan Guangdong 528415,China
ObjectiveTo evaluate the diagnostic value of liquid-based cytologic test combined with high-risk HPV DNA detection in the diagnosis of cervical lesions.MethodsThe data of HPV and liquid-based cytologic test derived from the cell apartment and HPV test room in Xiaolan hospital from 2009 to 2012 were collected,evaluated and analyzed.ResultsThe positive detection rate of liquid-based cytologic test was 6.01%.The positive rate of high-risk HPV DNA detection was 20.34%.The performance of the combination method was as follows:the positive detection rate was 33%;the sensitivity was 96.43%;the specificity was 12.62%;the positive predictive rate was 33.49%;the negative predictive rate was 88.58%.ConclusionsThere exist some certain limitations when using LCT or HPV DNA test along.The two methods shoud be used together.The combination method had a higher sensitivity,negative predictive rate and positive detection rate,but the specificity was lower than that of each single method. HPV vaccine should be used rationally for early prevention of cervical carcinoma.
Human papilloma virus;Liquid-based cytology;High risk HPV;Cervical intraepithelial neoplasia
R737.33,R730.231+.1,R446.8
A
1674-1129(2014)03-0254-03
10.3969/j.issn.1674-1129.2014.03.008
2013-12-31;
2014-03-17)
郭周庆,男,1956年出生,副主任检验技师,研究方向为病理细胞学.

