肾癌患者同时切除同侧肾上腺的必要性研究
杨志尚 杜岳峰 吴大鹏
肾细胞癌是成人最常见的肾脏肿瘤,约占成人肾脏恶性肿瘤的80%~90%。手术治疗是肾癌根治的唯一有效方法。随着体检的普及,越来越多的早期肾癌得到了及时诊断。传统的根治性肾切除术包括切除Gerota's筋膜内容物、肾脏和肾上腺。近些年来,对采用经典根治性肾切除术治疗肾癌的观念已经发生了变化,特别是在手术切除范围的变化(如选择适当病例实施保留同侧肾上腺根治性肾切除术、保留肾单位手术)已经达成共识[1]。如早期肾癌不再单用根治性手术,而是采用保留肾单位的肾部分切除术,其长期的临床结果与根治性手术无统计学差异[2~4],对同侧肾上腺是否需要同时切除也有新的认识[5]。《中国泌尿外科疾病诊断治疗指南》(2011版,以下简称“指南”)指出在符合下列4个条件者可以选择保留同侧肾上腺的根治性切除术:①临床分期分别为Ⅰ期或Ⅱ期;②肿瘤位于肾脏的中、下部分;③肿瘤<8cm;④术前CT显示肾上腺正常。根据“指南”的标准,笔者对随访5年以上、接受肾癌手术治疗的247例患者进行了回顾性分析,以了解肾+肾上腺切除是否可以预防术后进展,以提高患者的生存率。
材料与方法
1.临床资料:本研究共纳入了笔者医院泌尿外科2006年1月~2008年1月的247例患者,其术后病理检查均为肾细胞癌。202例患者行肾切除术(保留同侧肾上腺),45例患者行肾+肾上腺切除术,其术后病理回报肾上腺组织内均未发现肿瘤病灶和转移肿瘤。
肾癌的临床分期主要依靠CT平扫和增强、全身骨扫描以及病理学检查进行判定。247例患者中,临床分期为T1N0M0患者236例,T2N0M0患者11例。符合肾切除及同侧肾上腺切除的患者63例,其中45例(34例分期为T1N0M0,11例为T2N0M0)施行同时切除同侧肾上腺,18例因术前临床分期为T1N0M0及CT检查肾上腺结构清晰、形态及质地正常而行保留肾上腺的肾切除术或肾部分切除术。45例肾及肾上腺切除术患者中,肿瘤位于肾上极的36例,中下极的9例,分期均为T2N0M0。
所有患者术后接受常规随访,具体方式如下:①术后3、6、9个月接受B超检查,可疑有肾上腺、腹膜后淋巴结转移、局部复发者行上腹部CT进一步检查;胸部正侧位拍片,可疑转移病灶时行CT检查;②术后第12个月常规上腹部及肺CT扫描;③术后第2年随访方法同术后第1年;④术后第3年起每6个月接受B超检查及拍胸片1次,每12个月行上腹部及肺CT扫描,有局部骨痛和脑神经损害者行全身骨扫描及头颅CT检查。
2.研究方法:采用回顾性研究的方法比较肾切除术与肾及肾上腺同时切除术后患者5年生存率,其数据分析采用SPSS 13.0统计软件,使用卡方检验进行统计验证,P≤0.05为差异有统计学意义。
结 果
在5年的随访过程中,T1N0M0组中行肾切除术的202名患者中有12例在随访中死亡,其中9例在术后平均4.6年(3.5~5.4年)出现肺多发转移病灶或骨转移死亡,3例死亡原因不详,其5年存活率为94.1%。202名患者中18例符合同侧肾上腺切除者无一例死亡。在45例施行同时切除同侧肾上腺者中,34例 T1N0M0患者无一例死亡,5年存活率100%。11例T2N0M0患者中,有4例平均随访3.2年(1.2~4.3年)时出现肺转移死亡,T2N0M0组患者的5年生存率为63.64%。
肾上腺非切除组与肾上腺切除组的5年生存率比较,经卡方检验得出两组之间生存率无统计学差异(χ2=0.528,P=0.467),结果见表 1。
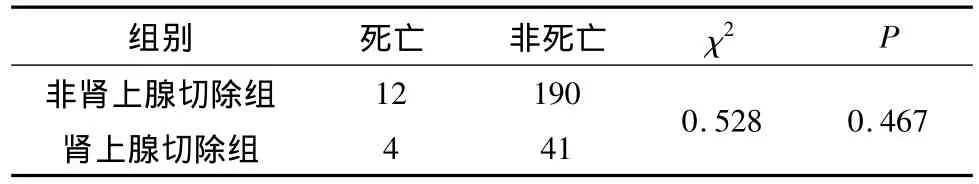
表1 非肾上腺切除组与肾上腺切除组5年生存率的比较
符合同侧肾上腺切除的63例,肾上腺切除组和非切除组的5年生存率比较经卡方检验得出两组生存率无统计学差异,结果见表2。
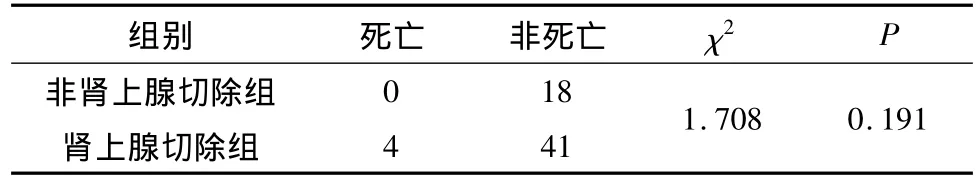
表2 63例肾上腺切除组和非切除组5年生存率的比较
236例T1N0M0患者中,非肾上腺切除组与肾上腺切除组的5年生存率比较经卡方检验得出两组之间生存率无统计学差异,结果见表3。
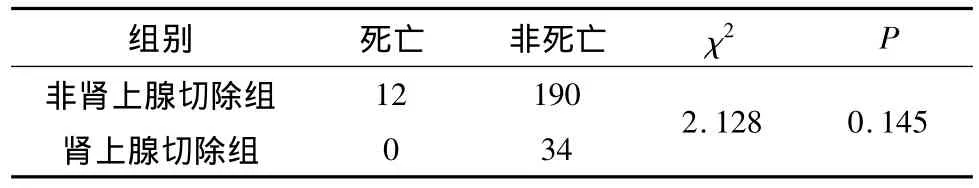
表3 T1N0M0期非肾上腺切除组与肾上腺切除组5年生存率比较
T1N0M0组与T2N0M0组的5年生存率比较,经卡方检验得出两组之间差异有统计学意义,结果见表4和图1。
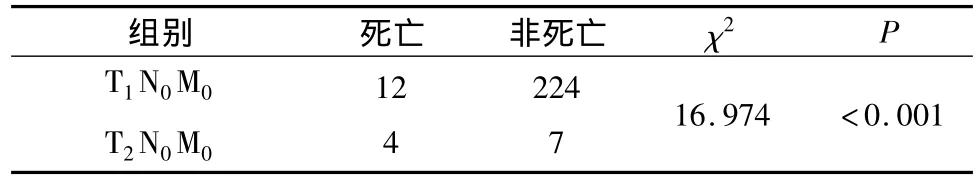
表4 T1N0M0组与T2N0M0组5年生存率比较
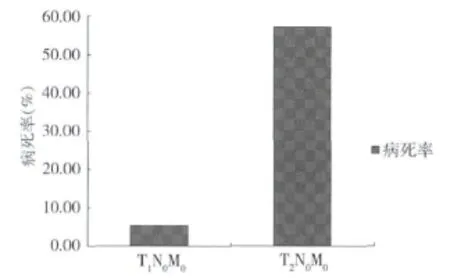
图1 T1N0M0组与T2N0M0组5年病死率的比较
讨 论
肾癌转移最多见于肺、骨、肝、淋巴结,也可以发生肾上腺的转移,但发病率低。Robson等[6]提出肾癌根治术时因考虑到肾上腺与肾的邻近关系将同侧肾上腺切除作为该术式的一部分。但文献[7~9]报道肾癌根治术切下的肾上腺发现有肾癌累及者仅占1.2%~10.0%,其中可能为肾癌孤立转移者仅有0.43% ~2.20%,进展期肾癌的尸检报告中肾上腺的转移率为7%~23%。随着现代医学的发展和检查手段精确的提高。以及人们对健康查体的认识,早期肾癌的发现率明显增加,特别是超声和CT检查的应用。在纳入的247例肾癌患者中,早期肾癌患者占绝大多数,仅11例为T2期肾癌,符合2011版《中国泌尿外科疾病诊治指南》术中切除同侧肾上腺标准的患者仅63例,45例患者接受了同侧肾上腺切除,但切除的肾上腺内无一例有肿瘤病灶。另外18例患者因T1N0M0分期和术前CT检查提示同侧肾上腺结构完整、形态质地正常而予以保留,无一例死亡。184例患者因符合2011年指南标准而予以保留同侧肾上腺的肾癌根治术,随访5年以上无一例患者出现肾上腺转移。45例施行同时切除同侧肾上腺患者无一例出现对侧肾上腺转移,而且切除同侧肾上腺的34例T1N0M0患者与保留肾上腺者的5年生存率无统计学差异,5年生存率只与临床分期相关而与同侧肾上腺切除无关。那么产生的疑问是:按照2011年《中国泌尿外科疾病诊治指南》中关于保留同侧肾上腺标准之外的肾癌患者,是否一定需要切除同侧肾上腺呢。
同侧肾上腺切除并非没有后果,尽管它似乎不影响围手术期的并发症发生,但的确有造成显著长期后果的潜在可能。同时行同侧肾上腺切除的患者,后期对侧肾上腺如发生病变,无论良恶性,都有肾上腺功能不全的可能而需要长期激素替代。从20世纪90年代中期开始,已有证据支持根治性肾切除术时可保留同侧肾上腺,除非影像学上有腺体受侵犯的表现或者原发肿瘤大[T分期晚(T2或以上)或直径较大(>7cm)]且位于肾上极。肿瘤进展主要与肿瘤的生物学特性有关,即使同时切除有肾上腺转移病灶的同侧肾上腺也不能治愈患者[10]。有学者就此做了大样本回顾性分析,研究了安大略省癌症注册中心1995~2004年间,有5135名患者接受了根治性肾切除术,研究排除了肾部分切除的患者[11]。通过多因素回归分析得出结果。肾上腺受肿瘤侵犯的总体比率为1.4%,直径>7cm的肿瘤中肾上腺受侵犯的比率为3.2%,而直径4~7cm的为0.89%,直径<4cm的仅为0.63%。肾上极肿瘤肾上腺受侵犯的概率为2.1%,而中部/下极肿瘤为1.0%。肾上腺侵犯的概率很低,特别是在低危组中。不必要的肾上腺切除的后果在一定比例的患者中可以很严重,而且可能需要经过长期随访才能显现出来。Weight等[12]通过对4018例患者的长期随访,发现即使在大肿瘤、局部进展和(或)上极肿瘤者同侧肾上腺受累并不常见,而且同侧肾上腺切除并不能改善患者的生存率,同时可能使一部分患者的对侧肾上腺转移风险增加。
从解剖学的角度来分析肾脏和肾上腺的关系,可能会给我们带来另外一些启示[13,14]。肾上腺皮质起源于胚胎侧板中胚层。肾上腺髓质起源于神经嵴的外胚层细胞,神经嵴外胚层细胞的一部分分化成嗜铬细胞,与发育中的皮质细胞相连接并进入其内,形成肾上腺髓质。而在胚胎发育过程中,成体的永久肾来源于后肾,后肾起源于间介中胚层。从胚胎发育过程中可以看出,肾脏和肾上腺组织来源和发育过程不同,异位肾患者肾上腺无异位即是明显的例证。肾上腺的淋巴管从腺内淋巴丛起始,沿血管方向引流,伴随肾上腺动脉淋巴管注入腹腔淋巴结和下腔静脉淋巴结,伴随肾上腺静脉淋巴管注入腰淋巴结。此外,肾及肾上腺表面存在共同的浆膜下淋巴管丛最终注入腰淋巴结。肾脏淋巴管分为两部分,一部分环绕肾皮质、髓质小管的肾淋巴丛围绕肾血管尤其是肾静脉排列,最终伴随肾门外的肾静脉终止于肾血管周围的淋巴结和腹主动脉淋巴结。另一部分是肾被膜淋巴管,分为浅深两组,浅层淋巴系统位于肾筋膜和腹膜下面,引流淋巴液至肾被膜下深层淋巴系统,进入肾实质的淋巴管。从以上来看,一般情况下肾脏的血流、淋巴液并非直接进入肾上腺组织,胚胎发育亦非同源,除了位置较近以外,二者并无直接必然的联系,所以肾脏肿瘤没有转移至肾上腺的淋巴和血管的固有解剖因素。
通过本研究结果分析,患者预后主要与肿瘤分期有关,与是否切除同侧肾上腺无关。Robey等[15]也有相似报道,他们将相同分期的肾癌患者分为两组,一组切除同侧肾上腺,另一组保留同侧肾上腺,两组患者术后5年及9年生存率差异无统计学意义,并认为肾癌手术时不应将同侧肾上腺切除作为常规,特别是肾下极肿瘤手术时应保留同侧肾上腺。Shalev等[7]认为只有术前影像学检查已怀疑有同侧肾上腺受累时,才需要在根治性肾切除的同时切除同侧肾上腺,这一般只在巨大肾癌或肾上极肾癌时才会出现。即使术后有肾上腺转移,国外有文献报道,手术切除转移病灶(肾上腺肿瘤切除),也有较好的疗效。
肾癌根治手术是否同时切除同侧肾上腺始终是泌尿外科医生争论的问题之一,不同的文献有不同的观点。基于本研究的临床观察结果,肾癌肾上腺转移的发生率极低,早期肾细胞癌的发现率显著增加,对肾脏和肾上腺胚胎学、解剖学基础的充分认识以及肾上腺转移采用手术切除能取得良好的疗效的前提下。笔者认为传统的肾癌根治术,即使小肿瘤位于肾上极者,术中切除肾上腺也没有必要。除非术前影像学检查或术中探查发现同侧肾上腺被侵犯或转移。在当前影像学检查非常先进的情况下,术前未发现异常的肾上腺尽可以保留,毕竟在肿瘤根治的前提下,减少创伤、保护尽可能多的脏器功能是外科发展的方向。
1 Blom JH,van Poppel H,Maréchal JM,et al.Radical nephrectomy with and without lymph-node dissection:final results of European Organization for Research and Treatment of Cancer(EORTC)randomized phase 3 trial 30881[J].Eur Urol,2009,55(1):28 -34
2 Leibovich BC,Blute ML,Cheville JC,et al.Nephron sparing surgery for appropriately selected renal cell carcinoma between 4 and 7 cm results in outcome similar to radical nephrectomy[J].J Urol,2004,171(3):1066-1070
3 van Poppel H,Bamelis B,Oyen R,et al.Partial nephrectomy for renal cell carcinoma can achieve long - term tumor control[J].J Urol,1998,160(3):674 -678
4 Skinner DG,Colvin RB,Vermilion CD.Diagnosis and management of renal cell carcinoma.A clinical and pathological study of 309 cases[J].Cancer,1971,28(5):1165 - 1167
5 Tsui KH,Shvarts O,Barbaric Z,et al.Is adrenalectomy a necessary component of radical nephrectomy?UCLA experience with 511 radical nephrectomies[J].J Urol,2000,163(2):437 - 441
6 Robson CJ,Churchill BM,Anderson W.The results of radical nephrectomy for renal cell carcinoma[J].J Urol,1969,101:297 - 301
7 Shalev M,Cipolla B,Guille F,et al.Is ipsilateral adrenalectomy a necessary component of radical nephrectomy?[J].J Urol,1995,153(5):1415-1417
8 Sagalowsky AI,Kadesky KT,Ewalt DM,et al.Factors influencing adrenal metastasis in renal cell carcinoma[J].J Urol,1994,151(5):1181-1184
9 Kletscher BA,Qian J,Bostwick DG,et al.Prospective analysis of the incidence of ipsilateral adrenal metastasis in localized renal cell carcinoma[J].J Urol,1996,155(6):1844 - 1846
10 von Knobloch R,Schrader AJ,Walthers EM,et al.Simultaneous adrenalectomy during radical nephrectomy for renal cell carcinoma will not cure patients with adrenal metastasis[J].Urology,2009,73(2):333-336
11 Yap SA,Alibhai SM,Abouassaly R,et al.Do we continue to unnecessarily perform ipsilateral adrenalectomy at the time of radical nephrectomy?A population based study[J].J Urol,2012,187(2):398-404
12 Weight CJ,Kim SP,Lohse CM,et al.Routine adrenalectomy in patients with locally advanced renal cell cancer does not offer oncologic benefit and places a significant portion of patients at risk for an asynchronous metastasis in a solitary adrenal gland[J].Eur Urol,2011,60(3):458-464
13 Miekos E.Connections of superficial and internal adrenal veins[J].Int Urol Nephrol,1976,8(4):277 -281
14 Vaughan ED,Blumenfeld JD,Pizzo JD,et al.The adrenal.In.Wash PC(Ed),campbell's urology(8thedition)[J].Saunders,2002,3508-3510
15 Robey EL,Schellhammer PF.The adrenal gland and renal cell carcinoma:isipsilateral adrenalectomy a necessary component of radical nephrectomy?[J].J Urol,1986,135(3):453 - 455

