256层多排螺旋CT小肠成像(MDCTE)对小肠梗阻性病变的临床应用研究
,,, ,
1.复旦大学附属华山医院放射科(上海, 200040) 2.上海交通大学附属第一人民医院放射科(上海, 200080) 3.上海市静安区中心医院放射科(复旦大学附属华山医院静安分院(上海,200040)
小肠是胃肠道最长的部分,行径盘曲重叠,自然充盈不良,以往对其病变的诊断主要依据X线造影及双气囊小肠镜检查,但此两种方法以观察黏膜病变为主,无法观察黏膜下、腔外、毗邻脏器及周围淋巴结情况。近年来,随着多层螺旋CT的广泛应用,小肠疾病的早期影像学诊断得到了很大提高。多排螺旋CT小肠成像(Multidetector-row computed tomography enterography,MDCTE)在临床上得到越来越广泛的应用。本文旨在探讨MDCTE对小肠梗阻性病变的诊断价值。
1 材料和方法
1.1 病例资料
搜集2011年6月~2012年1月在本院就诊,临床高度怀疑小肠梗阻病的患者,共24例,其中男13例,女11例;年龄(17~84)岁,平均年龄54.5岁。这些患者有不同程度的腹痛、腹胀、呕吐、排气停止及排便异常等症状。
1.2 CT检查方法和参数
对于怀疑为肠梗阻的病人,无需肠道准备,直接进行CT检查。
所有患者的检查均采用Philips Brilliance iCT扫描机(即128排256层螺旋CT采集成像系统),辅以MedRAD StellantD双筒注射器。扫描前经右侧肘前静脉置套管针,以3.5 ml/s流率应用高压注射器注射非离子型造影剂碘帕醇(iopamidol)85 ml,浓度(370 mgI/ml)。使用人工智能触发扫描,触发阈值设置在120 HU,感兴趣区(region of interest,ROI)设置在腹主动脉平肝门处,ROI大小为100 mm2。注射延时8 s后开始对ROI层面进行同层连续动态扫描,可减少放射线(因造影剂到右房并经过肺循环需8 s),同层动态监测ROI的CT值,当CT值超过120 HU,延迟6 s开始扫描。扫描时患者取俯卧位,扫描范围自剑突至耻骨联合平面,整个扫描期间叮嘱被检查者屏气。注入造影剂后先行平扫,后行腹部CTA触发扫描获得动脉期(40 s)、静脉期(60 s)横轴位图像。扫描参数:层数×准直器宽度:64×0.625 mm,螺距:0.985,层厚:0.9 mm,层间距:0.45 mm,旋转时间:0.27 s/r,管电压:100 kV,管电流乘积:250 mAs。矩阵:512×512~1 024×1 024。重建方式:iDose4 Level4,重建视野(FOV):[(300 mm×300 mm)~(350 mm×350 mm)],Z轴范围:(300~500) mm。X、Y、Z轴方向的空间分辨率为:0.33 mm﹑0.33 mm﹑0.3 4mm。在工作站采用多平面重建(multip-planar reformation,MPR)、最大密度投影(maximum intensity projection,MIP)和容积重建技术(volume rendering technique,VRT)进行重建。
1.3 图像分析
由两位有经验的放射科医师阅片,均为副主任以上职称。对横断面、冠状面图像进行分析:(1)按有无小肠梗阻分别测量充分扩张的肠壁不超过 3mm的十二指肠、空肠和回肠最大管外径。(2)通过横断位及多平面重建,肠壁的增厚、肠壁异常强化、肠腔狭窄情况、肠梗阻、小肠肿块,肠系膜和腹膜后淋巴结情况等征象并作出诊断。小肠梗阻参考标准为小肠肠管内径>2.5 cm,扩张的近端肠管与远端塌陷肠管或者正常肠管之间有“移行带”。(3)对疑有血管性病变者,通过CTA和CTV观察肠系膜血管显示情况。
1.4 诊断标准
以外科手术和/或内镜及活检病理的诊断结果为最终临床诊断(final clinical diagnosis)来判断小肠MDCTE对小肠疾病的诊断价值。
2 结果
2.1 MDCTE对小肠疾病的诊断与最终临床诊断
本组118例患者中, MDCTE诊断为小肠病变者56例,最后临床诊断则为71例。其中小肠憩室2例,小肠梗阻性病变24例,包括腹内外疝、小肠扭转、肠粘连、胆石症、小肠肿瘤、克隆恩病和幽门梗阻等,见表1。
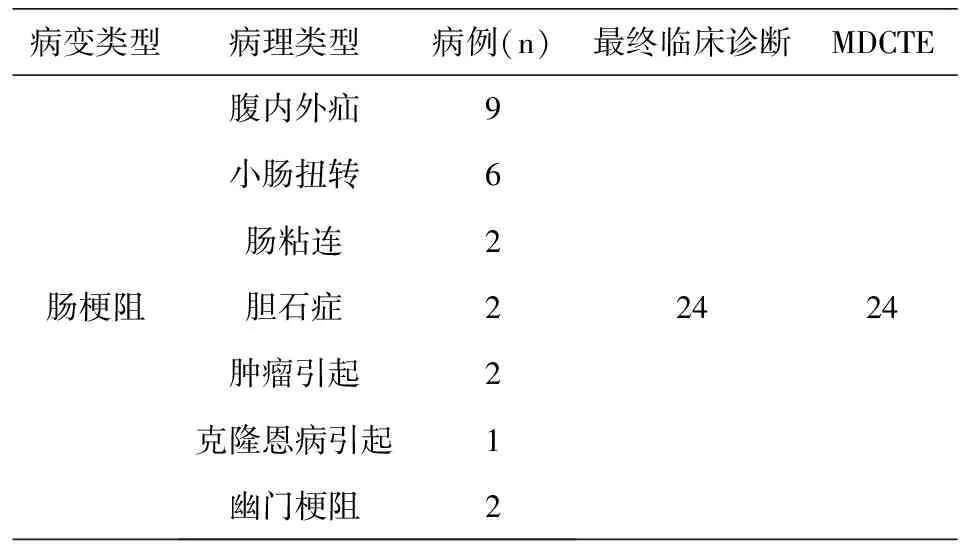
表 1 小肠病变的MDCTE诊断与最终临床诊断的对照Tab.1 MDCTE diagnosis of small intestine and eventually Clinical Diagnostics contrast
2.2 MDCTE小肠疾病的表现
MDCTE诊断小肠梗阻24例,9例为腹内外疝,其中,腹股沟斜疝4例、直疝2例、闭孔疝1例、膈疝1例、腹内疝1例,表现为小肠肠腔通过腹股沟、闭孔、膈肌及结肠系膜疝出,近端小肠扩张(图1、图2),有1例腹股沟斜疝的病例出现穿孔坏死,表现肠腔外游离小气泡,周围组织结构不清;6例为小肠扭转,表现为肠系膜血管旋转,呈现“漩涡征”(图3),肠腔扭转,局部呈“鸟嘴征”,近端肠腔扩张,肠壁增厚水肿,增强后表现为“靶征”;2例为小肠粘连性梗阻,表现为近端肠管扩张明显,远端肠管正常,梗阻远端移行处逐渐变细,部分呈鸟嘴状狭窄,其中,1例肝癌小肠部分肠段切除术后(图4),表现小肠肠管粗细不均匀,扩张和萎陷的肠腔分界移行带,肠襻聚集、分布不自然,多平面重组更有利于显示;2例为幽门梗阻,其中,1例为胰头癌引起,表现为胰头部肿块压迫十二指肠,近端肠管及胃幽门部扩张积液,病灶动脉期及静脉期强化不明显(图5 a-d);1例为幽门部胃壁增厚,引起幽门部扩张、积液,伴腹水;2例为胆石症性肠梗阻,壶腹部结石,可见胰腺钩突部点状高密度结石,肝胆管扩张及胰管扩张,伴有不同程度的胆管扩张;2例为小肠腺癌肠壁增厚致不全性梗阻,表现为局部小肠肠壁增厚,肠腔狭窄,近端肠管扩张,伴肠管内积气积液,并见腹腔内多发淋巴结转移及癌性腹水形成。1例为克隆恩病肠壁增厚引起不全性小肠梗阻,表现为回肠末端、升结肠肠壁明显增厚,肠腔狭窄,肠管周围可见多发渗出,腹腔内多发肿大淋巴结,伴肠管内广泛积气积液。
3 讨论
成年人小肠梗阻的主要原因多继发于其他病理性因素。机械性小肠梗阻中肠粘连、肠扭转、疝及肠套叠占80%,其余大部分为肿瘤及梗塞[1-4]。
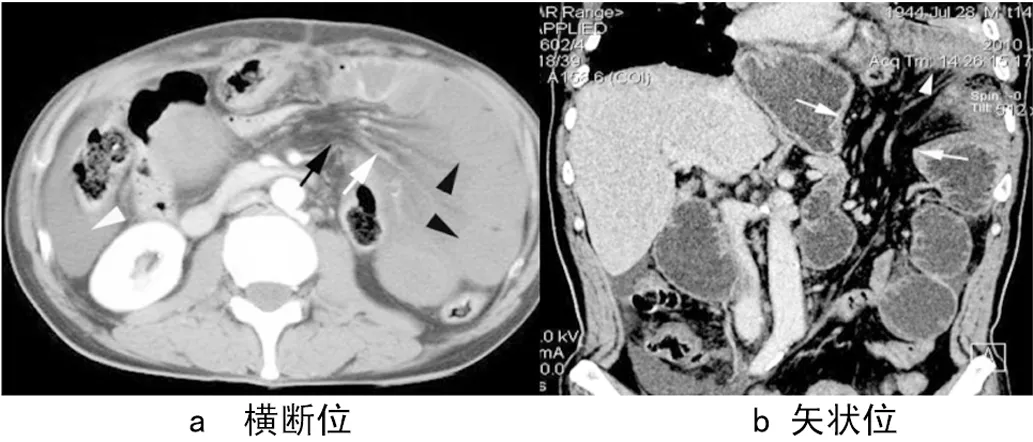
图1 腹内疝伴绞窄性肠梗阻Fig.1 Internal abdominal hernia with strangulating intestinal obstruction
a:黑箭头示疝环,白箭头示肠系膜血管扩张呈缆绳状,黑箭示肠腔扩张呈串珠状改变,肠壁不强化,白箭示血性腹水(CT值
为32Hu);b重建:白箭头示疝环,白箭示疝内容物,肠壁弱强化。
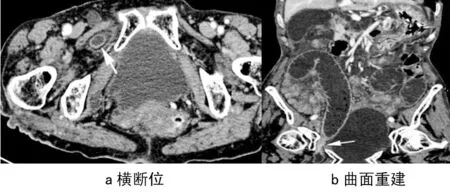
图2 闭孔疝Fig.2 Obturator hernia*白箭头示通过闭孔疝出的小肠
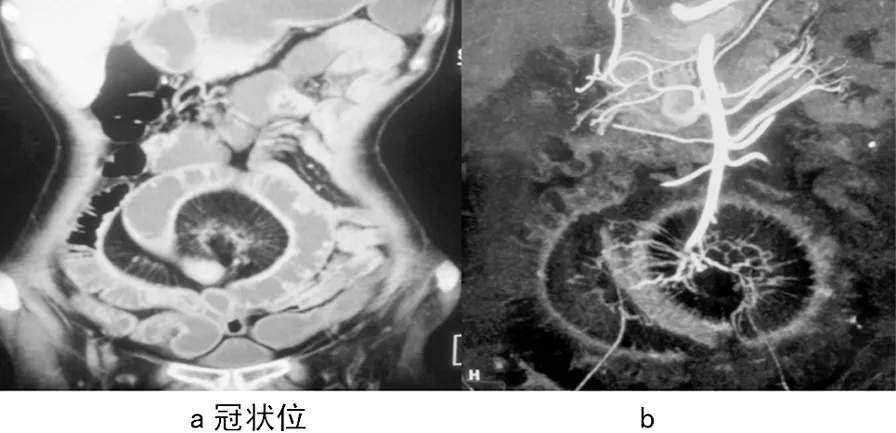
图 3小肠系膜不全扭转Fig.3 Mesentery of the small intestine does not reverse
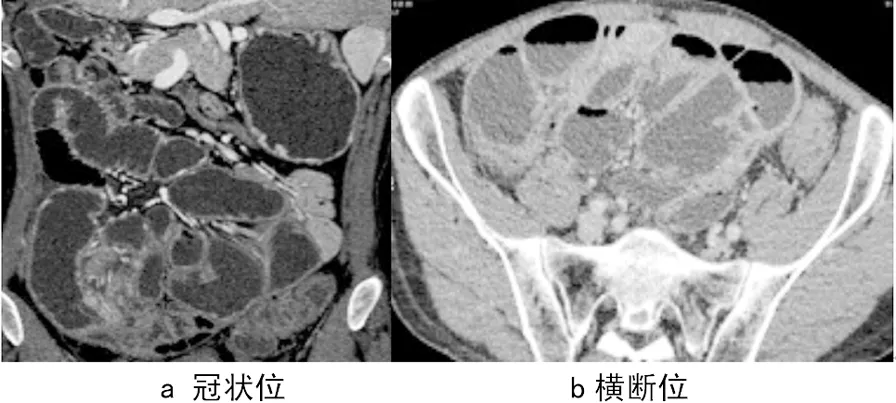
图4 术后肠粘连性梗阻
Fig.4Postoperativeintestinaladhesiveintestinalobstruction
肝癌小肠部分肠段切除术后,表现为小肠肠管粗细不
均匀,肠管走行欠规则,肠系膜周围脂肪间隙略模糊。
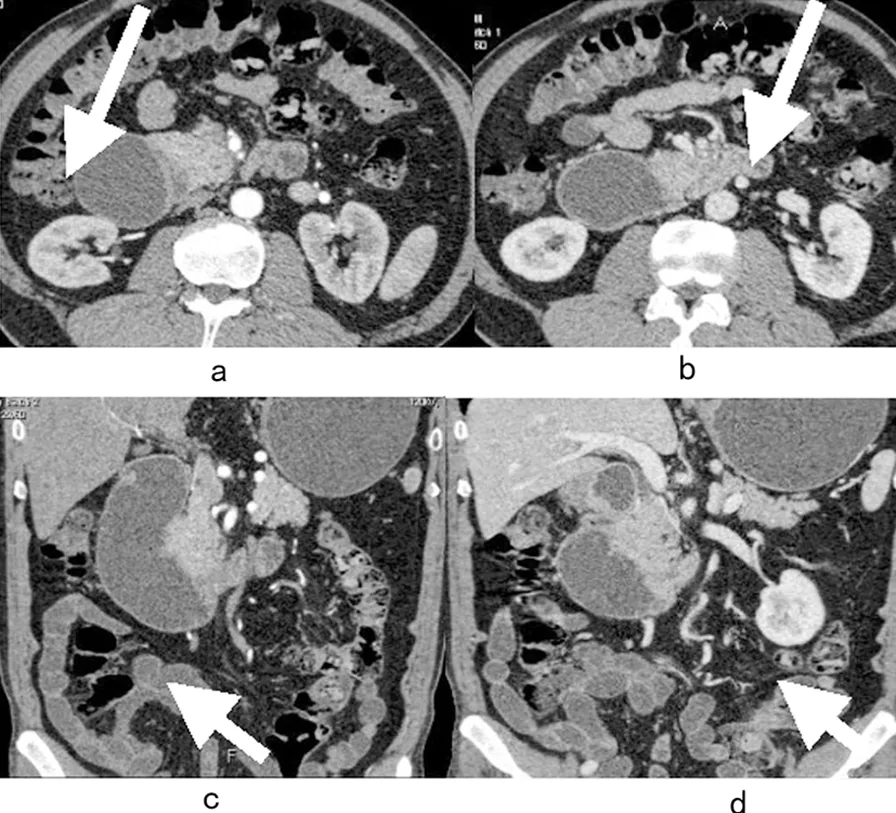
图5 胰头癌幽门梗阻
Fig.5Quiethinderofpancreaticheadcarcinomaobstruction
表现为胰头区肿块压迫局部十二指肠,十二指肠近端肠管及
胃幽门部扩张积液。病灶动脉期及静脉期强化不明显(a-d)。
闭袢性肠梗阻(Closed-loop obstruction)常见于内疝、肠扭转或者肠粘连,多引起肠道供血动脉及引流静脉闭塞4。MDCT可发现早期肠绞窄,被认为是决定肠梗阻病人是密切随访还是急诊手术最好的检查方法[5-6]。对怀疑肠梗阻的病人MDCT和MRI检查时并不需要口服对比剂,多数情况下,患者肠道内的积气积液是良好的对比剂。由于MDCT方便、快捷,无需检查前准备,且研究认为[7],MDCT增强扫描在决定是否出现小肠机械性梗阻、显示梗阻移行点方面,较平扫无明显差异。
本组资料中肠梗阻共24例,其中腹内外疝9例,分别为腹股沟斜疝4例、直疝2例、闭孔疝1例、膈疝1例、腹内疝1例,表现为肠腔(本组病例均为小肠)通过腹股沟、闭孔、膈肌及结肠系膜疝出,近端小肠扩张(图2、图3)。根据腹疝的分型不同以及有无伴发肠扭转等,CT表现各异:①疝口,为腹内疝的直接征象。本组1例腹内疝,通过结肠系膜疝出,MDCT发现了狭窄的疝口,通过MPR、CPR、MIP等后处理技术可整体表现肠道及血管扭转情况[8],清楚显示疝的“三要素”(即疝囊、疝环及疝内容物)。常规CT对疝的诊断明确程度往往与疝通过方向与CT扫描方向有一定关系,特别是腹内疝,如果两者方向平行,则易于诊断,如果垂直,则诊断较困难。通过连续观察肠管,发现疝口则可确定内疝的诊断。②疝入处肠管、肠系膜及血管异常,表现为疝入处肠管受压狭窄,呈鸟喙状即肠管“鸟喙征”,本组5例符合;③肠管和血管的“漩涡征”。本组1例伴发肠扭转可见此征象,表现为肠管围绕疝口处呈螺旋状排列,从而形成漩涡状表现,肠系膜血管随着旋转的肠管也呈漩涡状改变、移位,但对出现血管的“漩涡征”的患者,不能简单地诊断肠扭转,而必须观察有无合并其他征象[8];④“同心圆征”,表现为肠壁呈环形对称性增厚,肠壁各层显示清晰,黏膜下层明显水肿。本组5例,手术均发现小肠局部坏死;其中有1例腹股沟斜疝的病例出现穿孔坏死,表现肠腔外游离小气泡,周围组织结构不清。⑤腹水。有文献报道[6],CT值超过25 Hu则为血性腹水。本组5例出现腹水,表现为肠管周围水样密度影,CT值小于25 Hu。
肠扭转是一段肠襻沿其系膜旋转而造成的闭袢性肠梗阻,其中小肠系膜扭转为常见原因之一。常见的肠扭转为回肠、全部小肠、乙状结肠。MDCT除显示肠扭转的鸟嘴征、血管倒置征等外,还可通过MIP全面显示肠道及血管扭转情况[9-10]。本组小肠扭转6例,表现为肠系膜血管旋转,呈现“漩涡征”(图4),肠腔扭转,局部呈“鸟嘴征”,近端肠腔扩张,肠壁增厚水肿,增强后表现为“靶征”。本组病例小肠扭转病例大部分为回肠扭转。扭转肠管迅速充气扩张,肠系膜牵拉肠管不能伸展,闭襻内充气、积液量不断增加、肠壁缺血坏死。肠系膜扭转的“漩涡征”可作为CT诊断肠扭转的一个特异性征象,本组病例的显示率为100%。肠系膜扭转并肠扭转的“漩涡征”旋转角度较大,一般都大于360°。本组病例肠系膜扭转并肠梗阻与文献报道基本相符[9]。
肠粘连是临床常见的术后并发症,小肠CT检查动脉期、静脉期及后处理图像能更好地显示腹部主要动脉和静脉及其分支,并清晰显示小肠肠管、肠壁及系膜等[10]。本组小肠粘连性梗阻2例,其中1例肝癌小肠部分肠段切除术后,表现小肠肠管粗细不均匀,扩张和萎陷的肠腔分界移行带,肠襻聚集、分布不规则,肠系膜周围脂肪间隙略模糊(图5)。结合手术记录与手术部位基本一致。肠管增粗往往提示小肠不全性梗阻、排空动力减弱等,本组2例均有此征象。经仔细分析小肠狭窄和近段增粗结合部,称为“移行带”。该征象是小肠粘连可靠、特异征象。“肠壁束带征”指小肠局部与壁层腹膜粘连,或肠管间粘连引起小肠变形、狭窄、固定等[11]。本组1例出现此征象,认为该征象是肠粘连又一可靠、特异的征象。
原发性十二指肠肿瘤在口服对比剂的衬托下,可清晰显示肠壁增厚、肿块大小、形态以及向腔内外生长情况,同时显示肠腔内乳头区或邻近组织病变所造成的胆管、胰管扩张,了解邻近脏器侵犯和远处转移,增强CT扫描还能了解病灶血供特征,为肿瘤定性、分期以及临床制定治疗方案提供重要诊断信息。本组幽门梗阻2例,其中1例为胰头区肿块肿块压迫十二指肠引起梗阻,表现为近端肠管及胃幽门部扩张积液,病灶动脉期及静脉期强化不明显(图6)。1例为幽门部胃壁增厚,引起幽门部扩张、积液,伴癌性腹水。部分十二指肠肿瘤与肠外病变(如胰头癌)压迫侵犯难以区分,通过MPR等多种后处理有利于显示十二指肠与胰头区结构,有助于肿块的定位、定性。
本组胆石症性肠梗阻2例,为壶腹部结石,可见胰腺钩突部点状高密度结石,肝胆管扩张及胰管扩张,伴有不同程度的胆管扩张。CT对含钙结石的显示敏感,在显示高密度结石如肝内胆管结石、胆囊颈结石等方面优于超声,由于含低密度脂质成分,对于含胆固醇较多的胆囊结石也优于超声。
小肠肿瘤可表现为局部肠管管壁不规则增厚,管腔狭窄,致不全性小肠梗阻,本组2例为小肠腺癌引起小肠梗阻,可见恶性肿瘤性病变伴有的淋巴结转移及癌性腹水等恶性浸润征象。而炎性病变如克隆恩病,也以肠壁增厚为主要的CT表现,壁厚可达1~2.5 cm,活动期病变可见分层样强化、“木梳征”,肠管周围脂肪密度增高伴条索灶,且病变最常见于回肠末端、回盲部。本组1例因克隆恩病肠壁增厚引起不全性小肠梗阻,CT能显示肠壁炎性改变和肠管外形成瘘道等并发症,判断病变的活动度、病变范围和程度,指导临床制定治疗方案[12-13]。
小肠梗阻的另一个征象是肠管内见粪石[14],如果同时在梗阻点附近的肠管内见到混合的气泡和颗粒状物质,则提示小肠的高位梗阻。肠胃结石(粪石)是腔内梗阻的一个原因,但有时与粪便难以区别。利用多层螺旋CT后处理技术如曲面重建,能够帮助区别两者。
小肠梗阻在MDCTE上具有特征性的表现,MDCTE能全景式、多方位展示小肠肠道、肠系膜和系膜血管,对小肠梗阻部位、梗阻原因的判断准确率高,有利于治疗方案的选择,在小肠梗阻的诊断中具有重要价值。
[1] Ros PR, Huprich JE. Appropriateness criteria on suspected small-bowel obstruction[J]. Am Coll Radiol, 2006,3:838-841.
[2] Macari M, Megibow AJ, Balthazar EJ. A pattern approach to the abnormal small bowel: observations at MDCT and CT enterography[J]. AJR Am J Roentgenol, 2007, 188:1344-55.
[3] G. Angelelli, M. Moschetta, L. Sabato,et al. Value of "protruding lips" sign in malignant bowel obstructions[J]. European Journal of Radiology.,2011, 80:681- 685.
[4] Robbins Stanley L, Vinay Kumar, Ramzi S. Cotran. Robbins and Cotran Pathologic Basis of Disease[J]. Philadelphia, PA: Saunders/Elsevier, 2010, Internet resource.起-止页.
[5] Silva AC, Pimenta M, Guimaraes LS. Small bowel obstruction: what to look for[J]. Radio Graphics, 2009, 29:423.
[6] Ana C, Madalena P, Luís S. Small bowel obstruction: what to look for[J]. RadioGraphics. , 2009; , 29: 423-439.
[7] Atri M, McGregor C, McInnesa M, et al.Multidetector helical CT in the evaluation of acute small bowel obstruction Comparison of non-enhanced (no oral, rectal or IV contrast) and IV enhanced CT[J].European Journal of Radiology Radiology,2009, 71:135-140.
[8] Jang KM, Min K, Kim MJ,et al.Diagnostic Performance of CT in the dDetection of iIntestinal iIschemia Associated associated wWith sSmall-bBowel Obstruction obstruction Using using Maximal maximal Attenuation attenuation of rRegion of Interest[J].AJR AJR,2010, 194:957-963.
[9] Li XB , Guan WX, Gao Y.Multislice computed tomography angiography findings of chronic small bowel volvulus with jejunal diverticulosis[J].Jpn J Radiol 2010, 28:469-472
[10] Hodel J, Zins M, Desmottes L,et al.Location of the transition zone in CT of small-bowel obstruction: added value of multiplanar reformations[J].Abdom Imaging 2009, 34:35-41
[11] Delabrousse E, Lubrano J, Jehl J,et al.Small-Bowel Obstruction from Adhesive Bands and Matted Adhesions: CT Differentiation[J].AJR AJR.,2009, 192:693-697.
[12] Lee SS, Kim AH, Yang SK, et al. Crohn disease of the small bowel: comparison of CT enterography, MR enterography, and small-bowel follow through as diagnostic techniques[J]. Radiology,2009, 251:751-761.
[13] Siddiki HA, Fidler JL, Fletcher JG, et al. Prospective comparison of state-of-the-art MR enterography and CT enterography in small bowel Crohn's disease[J]. AJR Am J Roentgenol,2009,193:113-121.
[14] Delabrousse E, Lubrano J, Sailley N,et al.Small-bowel bzoar versus small-bowel feces: CT evaluation. AJR, 2008, 191:1465-1468.

